「ノーマライゼーション 障害者の福祉」 2010年4月号
「病院から地域へ」―現状と課題―
山本深雪
はじめに
劣悪な患者虐待やさまざまな不正により廃院に追い込まれた「大和川病院事件」への反省を踏まえ、大阪府精神保健福祉審議会は、「社会的入院を放置してきた行政の責任」を明確にした上で「社会的入院は人権侵害である」との答申を、平成11年(1999年)に知事に提出した。
そして、社会的入院による人権侵害を防ぐための具体的手段として、精神科病院からの退院を地域の当事者・支援者も支援する「退院促進事業」と、精神科病院内の療養環境の実態を調査する「精神医療オンブズマン制度」の二つが生まれた。前者は、自立支援法による退院促進支援事業として制度化された。後者は、国レベルでの制度化も検討されたが実現はせず、大阪府の事業としても一旦廃止され、今名称を「大阪府精神科医療機関療養環境検討協議会」と変えて、再出発している。
私たちは大阪府下の精神科病院の入院患者からの電話相談活動、閉鎖病棟への訪問活動を続けてきた。これらの活動から見えてきたことや患者さんたちの声から分かる現実を伝えたい。
精神科病院の実情―患者さんの声と訪問で見てきたこと
他科であれば、転退院をする自由がある。しかし、精神科においてはその希望を医師に伝えれば、「状態が悪いから医療保護入院に切り替える、薬が増えた、保護室に入れられた、今すぐ出て行くようにと言われた」などの懲罰的で乱暴な対応をされたという訴えが後を絶たない。また、退院のめどが分からない、治療計画がないという治療の基礎となる信頼関係を築くためのインフォームド・コンセントが行われていないという声もよく聞く。もちろん、すべての患者の治療計画を話し合って書面で渡している医療機関もあり、その格差が以前より拡大している。
本来、病棟とは治療や療養を目的とする場であり、一人ひとりのしたいことや思いを実現する場ではない。その状況に長期間、退院のめどもなく置かれることによって、人として生きていく自信もぐらついていくとの嘆きをよく耳にした。自らの意思表示を諦め、あるいは服薬量が増えることを恐れ、療養環境に意見や質問も言えずに沈黙して退院の意志を示さない状況がある。任意入院であっても閉鎖処遇が継続している施設においては、セルフネグレクトが多くみられる。このような入院患者のセルフネグレクト状況に基づく長期入院が続いている(図1)。
図1 当センターに寄せられた「入院患者さんの声」の内容分析(注1)
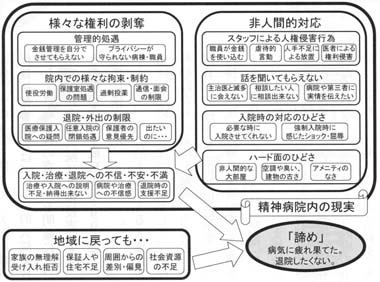 (拡大図・テキスト)
(拡大図・テキスト)
退院促進が事業化されて
OECD諸国の精神科病院の平均在院日数は18日であり、急性期を過ぎれば、通院医療になっていく仕組みと支援が存在している。世界的にみても患者が入院前に持っていた力を損なうことがないよう、なるべく短い時間で退院していく方向にある。一方日本では、医療も福祉も一法人の敷地内で丸抱えしようとする傾向が強く、平均在院日数は300日台を下回らない。
この状況を変えるために、大阪府のモデル事業が全国化したのが、現在の精神障害者地域移行支援特別対策事業である。大阪府内でも同事業が展開されることにより、本人を交えた退院支援計画作成会議の開催、退院した利用者(ピアサポーター)や自立支援員と入院患者の病棟での交流、地域の社会資源を体験できるチャンス、退院促進用にグループホーム内に体験入居室を確保する予算化、などの変化が生じた。その結果、病院職員と患者双方に意識の変化が生まれてきている。一方で、この事業の課題や限界も見え始めている。
運用上の課題
まず、事業対象者の選定をだれが、どの基準で行っているか、である。現在は「主治医の推薦」によって対象者が選定されている。その際、前述したセルフネグレクトや諦めは、医療モデル下にあっては「病状」「自己決定」と認識され、「まだ退院の段階ではない」と対象から外される可能性が高いと言われている。また、医師による判断は、退院促進の阻害要因とも重なっている部分がある。
わが国の精神科病床の9割は民間病院によって占められている。民間病院は退院促進を勧めると、空床が増える現実がある。故に、医師としての医学的・客観的視点ではなく、経営者の視点で判断をしている可能性がその数字からうかがえる。現に現場からは「病院側が対象者を出してくれない。病棟での交流会に非協力的で入れてくれない」という声が数多く出されている。
そして病棟においては、退院して地域での生活に戻っていくことを見据えた治療計画が立てられ、それに基づく治療や福祉サービスを受ける権利が実質的に保障されるような個別支援システムの確立も必須であるが、治療計画がきちんと立てられているか否か、病院間格差の課題も深刻である。
制度・政策上の課題
前述した運用上の問題は、わが国の精神障害者の地域移行政策そのものの課題とも連動する。社会的入院問題を議論した国の「あり方検討会」において、35万人の入院患者のうちの72,000人が「受け皿が整えば退院可能な社会的入院患者」と定義し、法定化された事業の目標値として掲げられた。しかし、この数値は、日本精神科病院協会の調査報告に基づいており、医学モデルや経営者の論理からして自由な客観的な根拠とは言い難い。諸外国に比べて人口比で5倍近い病床数を持つ日本の実態をみれば、72,000人という数値目標自体が低すぎる。病棟訪問の実感からは、全国自治体病院協議会が以前から出している15万人が妥当であると強く感じる。
ただ現実に15万人を退院の対象とするならば、「受け皿」構築の支援が手厚く求められる。たとえば、すべての入院患者を対象とした病院関係者以外の第三者によるニーズ調査が行われ、その声に基づいた支援プログラムの構築が必要だ。その際には、セルフネグレクトの実態にも考慮し、ピアサポーターとの交流や、本人の意向に沿った治療計画作成などのエンパワメント支援も同時並行的に行われるべきである。さらには、イタリア等の病棟解体・縮小の実践(注2)を参照しながら、病床を削減し、その人手と財源を地域精神医療や地域生活支援活動に再配分するための、地域移行に関する時限立法の制定が必要である。
これらの実現には「社会的入院は人権侵害である」とした大阪府の福祉審議会答申を、国レベルでの施策化の柱として位置づけることも必要である。また、地域移行の原動力ともなっているピアサポーターや自立支援員の専門性と役割を認め、公的な位置づけの格上げと身分保障も必要不可欠と言える。
入院中の精神障害者の権利擁護システムの確立を
障がい者制度改革推進本部の設置や障害者権利条約の批准を期に、精神障害者の地域移行の流れは今後、加速することが期待される。その中で、入院中の精神障害者の権利擁護システムの確立も、この移行期に忘れてはならない大切な課題である。
精神科は閉鎖病棟が6割を超えている。密室性が高く、隔離や拘束が法的に認められる中で、患者は言いたいことも言えず黙っているしかないという立場に置かれている。当センターにはそのような患者からの声が大阪以外の全国からも数多く寄せられている。これは既存の権利擁護システム(精神医療審査会制度等)の限界とも言えよう。
このような現状を変えるために、国レベルで精神医療オンブズマンを制度化し、権利侵害をチェックする第三者機関を各都道府県に整備していくことも今日的課題である。お客様の声(再検討)を聞く、という意味で「ユーザーズ・レビュー」の導入を提言したい。自立支援員とユーザーズ・レビューの両輪がそろって初めて、地域の自立支援協議会や療養環境検討協議会などで現実を変えていく力が生まれると確信する。
(やまもとみゆき NPO大阪精神医療人権センター)
(注1)竹端寛『入院中の精神障害者の権利擁護を巡る実情と課題:「入院患者の声」分析と「入院中の精神障害者の権利に関する宣言」より』山梨学院大学法学論集57号pp.191-236(2007)
(注2)大熊一夫『精神病院を捨てたイタリア捨てない日本』岩波書店(2009)
