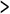特集/世界精神保健連盟1993年世界会議 精神科医療施設の特徴に関する国際比較
特集/世界精神保健連盟1993年世界会議
精神科医療施設の特徴に関する国際比較
International Comparative Survey of Mental Health Facilities' Characteristics
仙波恒雄*
高柳功*
樹神学*
浅井邦彦*
小峯和茂*
河崎茂*
J.Bertolote,J.Orley**
はじめに
日本精神病院協会(日精協)は、1990年より1993年にかけてWHOと共同で、「精神科医療施設の特徴および地域精神医療に関する国際比較」をテーマに研究を行った。この研究の目的は、諸外国において、どのような精神科関連医療施設があるか、その施設の機能等について研究し、今後進めるべき各国の地域精神医療政策に寄与するためである。
先進諸国においては、かつては1950~1960年代にかけて多くの単科精神病院をつくり、収容精神医療がその時代の趨勢であった。その後1970年後半から、地域医療への大きな新しい挑戦がなされ、精神病院の改革をもたらし、地域でいろいろな試みがなされ、そのモデル地域の報告が世界的レベルでされる時代となった。
WHOでは地域精神医療のモデルとして世界的に知られているカナダのバンクーバー、イタリアのトリエステをはじめとして、イギリス、オーストラリア、スペイン、アメリカ、ドイツ等の各地の約35位のモデル地区を挙げて比較検討している。
現在世界の精神医療状況はその国の経済、政治、文化、地域性を反映して、必ずしも改革において同一の経過をたどっているわけではなく、また同じ国でも地域により必ずしも同一ではない。たとえば地域精神医療への転換についても急激な変革を行った国もあれば、徐々に方向転換している国等様々である。例えばモデル地区として全世界的に知られているイタリアのトリエステでは、1978年精神病院廃止の法として世界的に有名な新精神保健法180号において、従来の形の単科精神病院には入院させず、代わりに地域精神施設と総合病院精神科で対応するとした。そのため急激に単科精神病院病床は減り、長期入院者は、地域の施設や自宅に移され、地域精神医療に転換した。しかし、この運動は全イタリアには及んでいない。
また、1970年代の米国での脱施設化は、多くの大規模州立精神病院は病床を減少させ、そのかわりに多様な施設を作り、長期入院者は自宅へ、またはナーシングホームに移っていった。医療施設は、治療目的により多様に機能分化し、急性期病院、長期入院施設をはじめ、種々の社会復帰施設が数多くつくられた。しかし、州によりその対応が異なり、その成果も一様ではない。非常にうまく運営されているところと、問題が多く発生しているところがある。例えばニューヨーク、ロスアンジェルス、シカゴ等の大都会においては、ストリート・ピープルが社会問題化している。
これらに比べて日本では、地域医療への方向は徐々に進められているものの上記の諸外国に比べて変化がきわめて緩やかである。
精神科医療施設について
一般に単科精神病院と総合病院精神科がある。総合病院の中に精神科をつくることが進められているが、総合病院の病床比率が40%を越える国はアメリカ、スウェーデン、ノルウェー、オランダ、アイスランド、ハンガリー、チェコスロバキア等で、アメリカを除き病床数の多い国々である。日本は25%が総合病院及び一般科を有する病院の精神科病床数である。
単科精神病院は病棟の機能別に救急病棟、急性期治療を目的とした短期入院の病棟、慢性患者のための長期入院施設(long term care hospital)、リハビリテーション病棟、デイケア施設、アルコール・薬物、老人等の専門病棟に機能分化している。地域には、種々の共同住居等の中間施設があり、また精神病院以外に多くの行政的には福祉管轄のナーシングホームに精神障害者が入居している。特にナーシングホームの数は多く、かつての州立病院は縮少された代わりに、老齢化した慢性患者は、大量に150万床あるナーシングホームに移され、あと地域に帰されたと見ることができる。
各国の精神医療を比較するのに精神衛生統計は重要であるが、とりわけ精神病床数と平均在院日数はよく話題となる。
精神病床数
各国でどこまでの施設の病床を精神病床数とするかは、施設の定義が異なるので、その国の定義に従い報告を求めた。したがって精神障害者が入所しているナーシングホーム、65才以上の老人医療施設、17才以下の児童・思春期、薬物し癖、司法精神病院等は除外している国とこれを含んでいる国とがある。
| レベル | 病床数 |
国名 |
| Aグループ | >30 30‐25 |
アイルランド、フィンランド、スウェーデン、オランダ、ルクセンブルク、日本、イギリス、ノルウェー、フランス、ベルギー |
| Bグループ | 24‐15 | デンマーク、アイスランド、ドイツ、スイス、ハンガリー、オーストリア、ギリシャ |
| Cグループ | 14‐10 | イタリア、ポーランド、スペイン、アメリカ、シンガポール、ポルトガル、ルーマニア |
| Dグループ | 9‐5 | ニュージーランド、ブルガリア、香港、ブラジル、オーストラリア、ユーゴスラビア |
| Eグループ | 5> | アルジェリア、韓国、フィジー、アルバニア、マレーシア、中国、モロッコ、トルコ、フィリピン、パプア・ニューギニア、スリランカ |
43ヵ国の病床数であるが、一般に北欧の国が高く日本はイギリス、フランス、とともにAグループに入る。アメリカ、イタリア、スペイン等は、かつてはAグループであったが、病床を減少させ現在はCグループに属する。
表2 GNPと精神病床数の関係(1982~1990年)
GNPと各国の病床数の間には厳密な相関はないが一般にGNPの高い先進諸国では病床数は多い。これを近年、収容医療から地域医療に転換させ、病床を減少させようとしている。各国の状況によりその過程はまちまちであるが、その目標値は大体15―25/万に収斂されていくようである。
一方、開発途上国では病院がむしろ財政的な面から設立されず、病床数が少なく、必要な精神病院や総合病院の精神科の増設が必要であるが、なかなか財政的な問題があり、つくりえない状況にある。そのためやむなく地域医療を充実しなければならないという状況があり、期せずして、先進国、開発途上国いずれにしても地域医療の充実が切実な共通の課題となっている。
日本の精神病院は諸外国のように多様な機能別に施設が分かれていないので、短期入院ですむ急性期の患者も、アメリカではナーシングホームに移される長期入院者もすべて同じ精神病院に入院している状況が他の諸外国と著しく異なっている。また地域に多くの患者を社会復帰させるまでには、地域側の社会復帰施設並びに支持組織が整っていない。
そのために精神病床数は減少していない。むしろ最近の急速な人口の老齢化により精神病院入院の老人性痴呆疾患等が増加しているので、むしろ微増の傾向にある。
精神病院以外の他の施設の精神障害者の入所状況について
精神病院以外の施設例えばナーシングホームに、どれ位精神障害者が入所しているか、全精神障害者がいろいろな施設を含めて、どれ位の入所処遇が必要であるかを知ることは興味のある課題である。(表3)
|
人数 |
(%) |
|
| 入所者 | 1,491,400 | (100) |
| 精神障害者数 | 974,300 | (65.3) |
| ―器質性疾患(アルツハイマーを含む) | 696,625 | (71.5) |
| ―分裂病と他の精神疾患 | 194,860 | (20.0) |
| ―感情障害 | 166,605 | (17.1) |
| ―不安神経症 | 163,682 | (16.8) |
| ―精神遅滞 | 82,816 | ( 8.5) |
これらの各国調査は難しいが、得られたアメリカでのナーシングホームの資料では、表3に示すごとく、少なくともひとつの精神疾患をもつ者は、全入所者1,491,400人の65.3%、974,300人に達する。
米国の全精神病院の26万をこれに加えると123万(51/万)となる。
精神病院以外の施設に精神病床数の約4倍の入所病床数が米国では用意されている。日本もこれを参考にすると、約51/万(61万床)が、全精神障害者の入所処遇のための必要病床数と推測される。日本では精神障害者のため、アメリカのナーシングホーム相当の施設が極めて少ない。現在約1万人が緊急救護施設や厚生施設に入所している。最近、援護寮や福祉ホーム等の社会復帰施設ができつつあるが、多くはない。精神障害専用ではないが、老人保健施設、特別養護老人ホームに老人性痴呆疾患が入居している。さらに精神科治療が必要な老人性痴呆疾患数が将来において約10万と推計されているので精神病院が対応することとなると、現在の精神病床数35万床にこれらを加え、上記の辺縁の施設を計算すると、日本でもアメリカと同様50~60万病床の精神障害者用の施設が必要となると推測される。
今後そのなかで、精神病院の病床をどの位にするかが課題である。現在の精神病院を供給する医療内容により、機能分化せざるをえない。多様な構造とし、アメリカ式をとるならば、ロングタームケアー施設や精神科ナーシングホームに相当する施設を計画することが考えられる。
平均在院日数について
日本の精神病院の平均在院日数はしばしば諸外国に比べて長すぎることが指摘される。
外国の平均入院期間は30~60日であるのに日本はその10倍であり、それが日本の特徴であるということがよく述べられる。
この比較論は、十分に吟味する必要がある。
入院の必要性は、施設の性格、疾病の難治性により、治療方針により異なり、施設の機能分化のあり方により入院の期間は一様ではない。急性期治療病棟では、入院期間は短く、慢性病棟では10年20年の入院者が治療を受けている病棟構造を持っているのは世界どこでも同じである。
当然治療目的や疾病により平均在院日数を出すことが求められ、疾病単位別に平均在院日数を出すことも行われている。一般にどのように計算しているのであろうか。普通平均在院日数の計算方法には次の2つが用いられている。
1)患者構成が多様な場合(ケース・ミックス):
(1)退院患者の平均在院日数=退院患者の在院日数の合計/退院患者数 ①
(2)退院患者の中央値を取る
2)患者構成が単一の場合:
退院患者の平均在院日数=一日平均在院患者数×365日/((年間新入院患者数十退院者数)×1/2) ②
日本では、病院報告では②式が用いられ、毎年9月の患者調査では①式が用いられている。
両者の比較では②式の方が長くなる。その理由は、極端に入れ替わりの少ない長期入院者で占められている施設の場合、回転病床が少なく、結果として入退院数が少なくなると数値は大きくなる計算式である。入院数が定床の約3倍あれば、121日となるが、現実にはこれほど回転する精神病院はない。したがって2桁の数値となることはない。しかし、諸外国の数値は14日であるとか30、60日等2桁が示されている。一方①式は退院できた患者の平均在院日数で示されるので、少なくでる。
日本では平均在院日数は②式が主として採用され、国内外の統計に出される。全国統計を出すには便利な公式である。
しかし、精神病院のように短期と長期の施設に機能分化されていなくて、患者構成がケース・ミックスの場合、国際的にどの計算式が用いられているかをWHOを通じて問い合わせたところ、ほとんどが②式が使われていなくて、①式の退院患者の平均在院日数の計算式が用いられているという。
『平均在院日数を、最近の入院者がどの位で退院するか』という指標として用いるとすると、①式による方がよい。ただしこの場合は、在院している患者の在院日数は考慮されていない点が問題となるが、この場合は②式を参考にすればよく、指標とする目的により用いればよい。
表4 退院患者の残留曲線
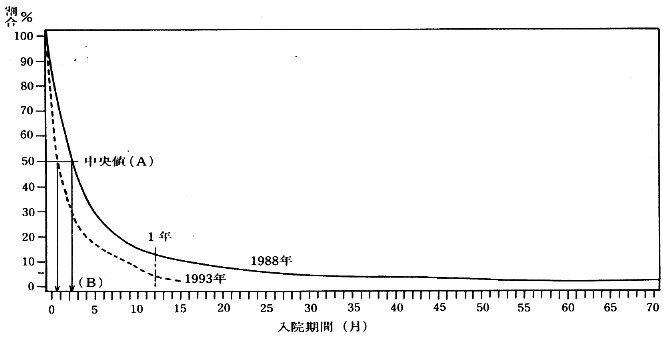
〔註〕Y軸の50%と曲線との交点をA点として、これに対応するX軸上のB点が平均在院日数である。
日本の精神病院は、短期入院グループと長期入院グループの2極分化しており、最近の入院者の85%は1年以内に退院し、残りが長期入院者(new long stay patient)となるのが約15%である。年々この傾向は強まり、入院期間が短縮している。つまり短期入院化が定着している。
この退院患者の残留曲線(表4)から、短期入院グループの平均在院日数が出てくる。総数の中央値(Y軸の中点A)に対するX軸の数値(B点)つまり約60日となる。
短期入院グループの大部分が1年以内に退院している実態から、①式による退院患者の平均在院日数の計算式を用いるべきである。また諸外国での計算方式と一致するので比較できる。そうすると日本の平均在院日数は①式では、だいたい60~90日、②式では492日(平成4年度)となる。
実際の①式の計算は、一年間の退院患者の在院日数の若い方から並べて、全退院患者のちょうど2分の1に当たる患者の在院日数を平均在院日数とする(中央値)。こうすると極端に長い在院日数の退院患者の影響が受けることがないので、算術平均より①式の(2)中央値を採用した方が良いとされる。具体的に著者(仙波)の千葉病院では、中央値68日(1992)、算術平均では、10年、20年の長期入院者が退院した数値に影響されて、228日となっている。後者は実態に合わない数値となっている。
平均在院日数は、用いる目的により、計算式を選ぶべきであり、特に国際比較においては、同一計算方法であるかを確認しないと正しい比較はできない。
モデル地区から共通の原則のまとめ
いくつかの世界のモデル地区の精神医療状況をまとめると、ひとつの原則が浮かび上がってくる。施設としては、いずれも単科精神病院は、病態像によりまた疾患単位により機能分化され、多くの慢性患者は、医療が必要な重症者は残し、その他は、地域の社会復帰施設、ナーシングホーム、共同住居、自宅に移して病床数を減少させている。急性期は総合病院精神科で対応している。地域分担制をとり、各地域を分担する地域医療チームが継続医療を支え、慢性患者が地域で生活するための援助をきめ細かく行っている。必ず長期計画のマスタープランが掲示され、優れた指導者がいることなどが特徴としてあげられる。
実践するにあたり次の理念が重要である。
|
精神医療実践のキーワード |
||
| 1 | Quality of life | (生活の質) |
| 2 | Patient's right | (患者の権利) |
| 3 | Consumerism | (消費者主義) |
| 4 | Cost-Effectiveness | (経済効率) |
| 5 | Normalization | (ノーマライゼーション) |
| 6 | Legislation | (法制度の整備) |
このいずれの項目も相互に関連するが、QOLはいろいろな局面で尊重され、慢性患者をどこで処遇するか等に関わる患者の権利は1991年のいわゆる国連原則に集約された。
特に最近の傾向として、Consumerism運動の台頭が挙げられる。とくに受益者側からの医療に対する要望や地域で生活するための諸問題等に対応できる精神保健サービスを組み立て、今まで医療者側の立場でのみ組み立て、これに患者を当てはめていた精神保健サービスを視点を変えて、消費者の要望を組み入れて再編成することが必要である。そのためには消費者の要望を評価すること、それに伴う、財政的保証並びに治療効果を科学的有効性の証明が必要である。このように難しい点が多々あるが将来の大きな提案である。
WHOは既に『慢性患者を支持する会議』を発足させ、精神保健サービスにおける計画や発展、評価に消費者の関わりをどのようにすればよいかについて検討が重ねられて研究中である。その論議の中で、WHOは、この消費者の関わりの必要条件として、医療者特に精神科医師が持つ権力を精神障害者側に委任することが必要であり(Empowering the mental patient)、さらに消費者側の満足度に注目し、その基準化が必要であると提案していることを紹介する。
まとめ
1.各国の精神病床数はGNPとの比較において、先進諸国においては病床数が多く、発展途上国では少なすぎ、国の事情によるが目標病床数として15―25/万が考えられる。また、ナーシングホーム等を含み精神障害者の入所施設を加えると、50/万くらいは必要である。
2.先進国、開発途上国いずれにおいても充実した地域医療が共通の求める方向である。
3.平均在院日数の計算方法について、施設の機能分化に適合させ、かつ国際的に統一するべきである。最近の入院者がどの位の日数入院して退院するかの指標については、退院患者の平均在院日数をもって比較するべきである。
4.モデル地区での検討から、原則的な施設の機能分化について述べた。
5.精神医療を組み立てるに必要な理念ならびに、今後の精神医療における消費者の関わりの重要性について述べた。
(この論文は、平成2年・3年度の厚生科学研究「海外における精神障害者の入院及び社会復帰制度に関する研究」を参考にした。)
*日本精神病院協会
**WHO. MH, Geneva
(財)日本障害者リハビリテーション協会発行
「リハビリテーション研究」
1994年3月(第79号)5頁~10頁