分科会 グループ4
「リハビリテーションと生活機能」
コーディネーター:
金田 安正(びわこ成蹊スポーツ大学教授)
パネリスト:
大川 弥生(国立長寿医療センター研究所生活機能賦活研究部部長)「総合リハビリテーションにおけるICFの活用」
小林 順一(高知県立障害者スポーツセンター所長)「スポーツによる生活機能の向上」
先崎 章(東京福祉大学社会福祉学部教授)「健康増進施設利用による生活の広がりをICFで検証する高次脳機能・精神・身体の重複障害者2例をもとに」
大橋 秀行(埼玉県立大学保健医療福祉学部作業療法学科教授)「障害者構造論からみる精神障害者の生活機能へのアプローチ」
金田 第32回総合リハビリテーション研究大会の分科会を開催いたします。この会場はグループ4で、「リハビリテーションと生活機能」というテーマで行います。私は今日コーディネーター役を務めます、滋賀県のびわこ成蹊スポーツ大学で教鞭を執っております金田と申します。私は長年、埼玉県所沢市にあります、国立障害者リハビリテーションセンターで、病院のスタッフとして、理学療法、作業療法士、そして運動療法士というのがあって、スポーツで機能訓練をするという立場でやってきました。その間にずっと、私のアイデンティティは何だろう? 私たちの仕事のアイデンティティ、PT、OTとの違いは何だろう? など、いろいろ考えてやってきました。その中で、やはり、いわゆる医学的な訓練だけではなくて、もっと幅広いことをやるのだなという意識は持っていました。その話は追々後でお話しすることになると思います。
今日はやはり生活機能ということで、「ICF-生活機能分類」というものを、リハビリテーションにおいてどのように活用できるのだろうという視点を、具体的に理屈だけではなくて事例を挙げながら話をしていきたいなと思います。事例をやると相当時間がかかりますので、話の流れを最初先生方にしていただいて、その後、ディスカッションの中で事例を通して話の内容を詰めていきたいなと考えております。そして事例を挙げていただきながら、生活機能を高めていくにはどういう方法があるのかとか、あるいは関係者の役割にはどういうものがあるか、そういった話をしていただきたいと思っております。
今日、お話ししていただきます先生方の紹介をいたします。まず、皆さんから見て右側にいらっしゃるのが、大川弥生先生--国立長寿医療センター研究所生活機能賦活研究部部長でいらっしゃいます。その右側にいらっしゃるのが、高知県立障害者スポーツセンター所長の小林順一先生です。その次は、東京福祉大学社会福祉学部の教授の先崎章先生です。それから埼玉県立大学保健医療福祉学部作業療法学科の教授、大橋秀行先生です。
今日参加される方は、いろんな分野、領域からいらっしゃっていて、先生方には、できるだけ皆さんが理解できるような言葉を使ってお話しくださいとお願いしてあります。
それでは、さっそく討論に入っていきたいと思います。それぞれの先生方にはだいたい15分ぐらいずつ、まず先に話をしていただくことにしております。そして、お一人終わった後に簡単な質問をお受けしたいと思います。「簡単な」というのは、言葉が分からなかったとか、どうしてもこれは聞いておきたいというものです。討論は後に回したいので、討論のためではない質問を受けたいと思います。そして次の方に移っていただくという方法で話をしていきます。
それでは大川先生からよろしくお願いいたします。
大川 国立長寿医療センターの研究所の大川と申します。私の研究部門は、生活機能賦活研究部と申しまして、まさに生活機能を基本として研究をすすめております。
私とICFとの関係は、ICFの前身であります国際障害分類:ICIDHについての日本でのフィールドワークのお手伝いをさせていただいたことが最初です。その後、ICFになったのですが、そのICFが決まります前約10年間、各国で議論をしていきましたが、その時我が国での事務局的な仕事を致しました。ICFの採択後、その正しい普及・啓発やICFの評価点を作ることを目的として、厚生労働省社会保障審議会で統計分科会生活機能分類専門委員会がつくられておりますが、その委員などもやらせていただいております。私自身の研究、そして臨床は、以前のICIDH、そしてICFを軸として行ってきました。
それでは、ICFの全体像についてお話をさせていただきます。ただしICF自体は、本来WHOでも言っていますように、ICFに関してのきちんとしたトレーニングを受けることになっております。その日本でのトレーニングの内容なども検討しておりますが、15分で理解できるようなものではなく、2~3日は必要なものですので、本日はポイントのポイントとでもいうべきところだけを、さっとお話をするということにとどまってしまうのは、ご容赦いただければと思います。
さて、本日は「総合リハビリテーションにおけるICFの活用」というタイトルを付けさせていただきましたが、「総合リハビリテーション」とは当然ながら、この研究大会名でもあります。なぜこういうタイトルを付けたのかといいますと、私のレジュメの最初に書いておりますように、狭義の障害者リハビリテーションのみではなくて、広い範囲で総合リハビリテーションの観点が不可欠なものとなってきていることがあります。
やはりこの総合リハビリテーションの観点を、原点に戻って、今回の総合リハビリテーション研究大会にご出席いただいた皆さま方には、もう一度この機会に考えていただければと思っております。実は来年の総合リハビリテーション研究大会は、私が実行委員長をさせていただくことになっておりますが、そこでも「総合リハビリテーション」を、もう1度きちんと考えたいと思っております。
ではなぜ「総合リハビリテーション」の観点が不可欠かという背景をまず理解したいと思います。大きくは三つあります。一つは高齢化が進み、生活機能低下を生じる人々が増えてきたということ。
次に、介護保険や障害者自立支援法のような、病気ではなく、むしろ生活機能の低下そのものに対応する様々な制度が開始されたこと。
そして、3番目ですが、そういう生活機能低下のある人に対応する専門職が非常に増えてきたことがあります。これは、日頃接する職種だけでなく、例えばいろいろな工学分野、これに関しても福祉工学とかリハ工学だけでなく、ロボット工学とか、更に広い範囲の方たちも関与してきています。そういう分野でも例えば、総合技術会議のイノベーション25の「高齢者・有病者・障害者への先進的な在宅医療・介護の実現タスクフォース委員会」のロードマップにも支援機器の開発や効果判定において生活機能の観点でみることがきちんと盛り込まれています。
参加いただいた皆様方も今回、このような背景もふまえて総合リハの観点からまず考えていただき、その中でそれぞれが関与していらっしゃるリハビリテーションの分野のことを考えていただければよいかなと思います。
では、今後、総合リハビリテーションを推進していく上で、レジュメのほぼ下半分に書きましたが、ICFはきわめて効果的なツールとなると考えます。そのICFの具体的活用の上では、次の2つのポイントがあります。
一つには、当事者の個別的な生活・人生の具体像、すなわち「生きることの全体像」を、チーム全体と本人・家族の共通認識とすることです。これは状況の分析だけでなく、目標設定においても重要です。
第2に専門職間、本人の積極的関与を含めた、真のチームワークの実現のための「共通言語」、共通のものの考え方の活用です。これは最初から本人の積極的関与とともに構築された新たなチームワークであり、専門職間の既存のチームワークに本人の関与が追加されるものではありません。またある時点のみの協業、連携だけでなく、時間的な連続性を含めた継続的な連携が重要です。
他にもありますが、特に臨床実践上で大事なのはこの2点と考えております。私自身も、臨床上一人ひとりの障害のある方のより良い人生を創ること。これがリハビリテーションと思いますが、それを専門家として当事者の方と一緒に行ってきたことをいろいろとまとめますと、実はICFを活用するのがとても効果的であると考えるに至りました。
臨床的な具体的なこともお話ししたいのですが、これはレジュメの参考図書にあげている本をご覧いただければと思います。
それでは、ICFがどのようなものかに話をすすめさせていただきます。まずICFをひと言で言いますと"「生きることの全体像」についての「共通言語」"です。生きることを全体的に見るということはよく言われておりますが、それをいかに理論的に分析的にみるのか。自分の関心があることや、自分のできることだけを見るのではなく、全体像として把握をするのにICFは効果的です。
そしてそれを「共通言語」、すなわち共通のものの見方・とらえ方として活用します。共通のものの見方とは先ほども具体的な活用法で申し上げましたように、チームワークとして、これには専門職の間のチームワークがあります。専門職の間と言いましても、同じ専門職の間ということがあります。そして、一人の患者さんや利用者さんに対応する、例えば病院や、施設の中での様々な職種間でのチームワークもあります。更にもっと広い、例えば行政や、他のインフォーマルサービスなどの提供者とのチームワークということもあります。
また、それら専門職間のチームワークだけでなく、もう一つは、専門職と、それから当事者の間の「共通言語」、共通のものの見方が大事です。そういう二つの観点からの「共通言語」が必要であるということです。そういう観点でICFを活用することです。
ではこのICFですが、WHOはたくさんの健康に関する分類を持っており、これは国際分類ファミリー(WHO-FIC)といいます。その中でICD:国際疾病分類、これは病気・外傷についての分類ですが、それとともに中心分類として位置づけられております。ICFの前身であるICIDHはICDの補助分類でしたが、ICFは同等の中心分類になったということは非常に重要なことです。すなわちICFは障害がある人だけではなく、すべての人に関しての分類であります。そして健康というのが、ICD:国際疾病分類が示す「病気」だけではなく、ICFが示す生活機能も高い水準にあるというような、健康観の変化とも考えるべきではないかと思っております。
では具体的にどのように制度的に入っているのかですが、むしろ障害関係よりも介護保険のように歴史が浅いほうが入りやすいということもあるのかもしれません。例えば、要介護認定を受けるときには主治医意見書を必ず書いてもらう必要があります。この主治医意見書とは、特にお書きになる先生方の資格を問うものではなく、普通の、と申し上げたら恐縮なのですが、どのような診療科の先生でも書くことが可能なものです。この中で介護保険法の改定のときにかなり画期的なことが行われまして、普通の、一般のお医者さんでも書くような意見書で、以前は「障害」という名称だったのが「生活機能低下」と変わりました。それから介護に関する、すなわちサービスに関する意見ではなく、「ご本人の生活機能とサービスに関する意見」というように内容が変わりました。それから、症状、すなわち病気としての安定性だけではなくて、それとは別個に生活機能というレベルの維持・改善の見通しを書くということになりました。すなわち病気が安定していても、と言うか変化がなくても、むしろ生活機能自体は改善できるのではないかという観点で見ようとなったわけです。非常に長い歴史のある医療の中でも、このようにICFが基本となる考え方が入ってきています。
またICFについては、コメディカルの国家試験、例えば介護福祉士、精神保健福祉士、社会福祉士、PTやOTやST等々の国家試験、またケアマネの試験は国家試験ではありませんがこれらには出題されていました。そしてとうとう医師と看護師さんという歴史の長い職種にも今年は出題されました。そのようにいろんな国家試験にまで出るようになった、すなわちこれは卒前教育としてICFに関してなされるようになったことであり、非常に良いことだと思っております。
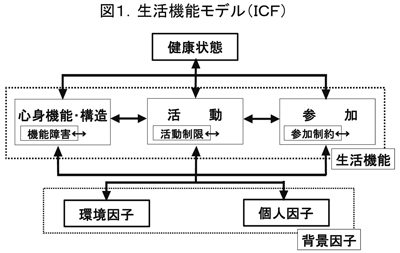
さて、ではICFの基本概念に話をすすめます。基本概念としては、生活機能と生活機能モデルとがあります。図1に生活機能モデルを示していますが、この中央の高さに3つ横に並んでいます「心身機能」、「活動」、「参加」の三つの概念、これは生物、個人、社会レベルの内容ともいえますが、これらを合わせた包括概念が生活機能です。
いわゆる生物レベルの、筋力や、関節の硬さや心臓や肺や精神の働きなどが「心身機能」。それから「活動」は、身の回り行為などのセルフケア・ADLだけではなく、仕事や趣味などの際のありとあらゆる生活行為です。「参加レベル」は社会や家庭の中における役割や、権利の享受することなどです。
その3つのレベルからなる生活機能を中心として、それらに影響する「健康状態」、「環境因子」、「個人因子」らとが相互に関係し合います。それらの関係を矢印で示しています。ここに多くの矢印があり、それらが両方向性を示していることで、たくさん関係性を示しておりますが、この関係性が大事です。
図1.生活機能モデル(ICF)
大川弥生:「よくする介護」を実践するためのICFの理解と活用:目標指向的介護に立って.中央法規出版,2009.
このような関係性を示すモデルとしてとらえることなく、特定の要素間の関係だけを平面的にとらえるとは、ICFのICFらしさがなくなるということだと思います。では、この中のいくつかを少し詳しく説明します。まず「環境因子」ですが、これはどうしても物的なものを考えがちですが、人的なもの、これは人の対応だけではなく、人の態度も含み、また制度的なもの、サービスなどあらゆる環境を含みます。
この「環境因子」は必ずしもプラスに効果がある促進因子だけではなく、むしろマイナスに影響する阻害因子にもなります。専門家としましては、「環境因子」として、むしろ阻害因子にすらなり得るということは、常に戒めなければならないことかと思っております。そしていかに促進因子としてレベルの高い「環境因子」となり得るのかということを常に念頭に置いて対応すべきと思います。
次に「活動」は「実行状況」と「能力」に区別されます。これは「頑張ればできる」とか「指導を受けたらばできる」という「能力」と、実生活で実行している状況である「実行状況」の二つに分かれるものです。これは約10年かかりましたICFへの改定作業のときに、当事者と専門家の間でいろんな議論が行われ、この2つに明確に分けることになりました。これはICFの重要な特徴だと思います。
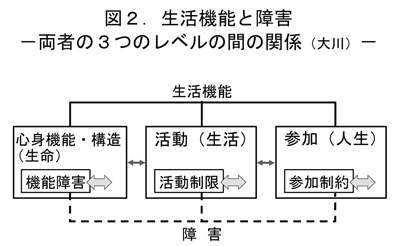
では、ICIDHからICFに変わったわけですが、ICFの特徴をより明らかにするために、この2つを比較したいと思います。大事な観点としましては、図2に示しますICFは3つの生活機能のレベルの中に、マイナスがあることです。ICIDHはこの3つのマイナス面のみの関係でみるもので、機能障害から活動制限を生じ、活動制限から参加制約を生むという関係を示すものです。
3つのマイナスレベル、すなわち「機能障害」、「活動制限」、「参加制約」の包括概念が「障害」です。
ICFでは、この図(図2)に示していますように、そういう直接的な関係ではありません。ICFとICIDHの各々のモデル図だけの比較では分かりにくいのですが、この図で見ていただくと分かりやすくなるのかと思います。
ICIDHからICFへの変更とは、まったく基本的な考え方が変わったと考えていただく必要があるかと思います。一応改訂版ではありますが、まったく異なる考え方に基づくものです。
図2.生活機能と障害
大川弥生:「よくする介護」を実践するためのICFの理解と活用:目標指向的介護に立って.中央法規出版,2009.
では次に生活機能の3つのレベルのうち「参加」と「活動」の関係に話をすすめます。まず「参加」の具体像が「活動」であるという認識が大事です。
参加と活動については、「活動と参加の共通リスト」としてdドメイン(domain、領域)の頭文字に数字がつづいて示されています。誤解が時々あるようですが、実際に使うときにはリストで示されたdをそのまま使うのではなく、「参加」の「p」と「活動」の「a」として使います。p(participation=参加)の頭文字、また、activityという「活動」の頭文字に、数字で示されるコードナンバーを付けます。
また参加と活動について大事なことは、スポーツを楽しむという参加レベルを達成するためには、同じコードナンバーで示されるスポーツの動作というだけではなく、例えばそのスポーツを楽しむ場所までどうやって移動するのか、それからそれを楽しむためのスポーツウェアをどのように着るのか、また競技場での排泄と自宅とは違ってくるわけですから、そういうことまでできて、初めてスポーツを楽しむという「参加」が達成できるのです。ですから参加と活動は1対1の対応ではありません。これは参加を向上させる具体的な対応を考える際には大事と思います。
それから例えば同じ一つの活動の中でも、色々なやり方があります。私はそれを「バラエティ」と言っているのですが、様々なバラエティがあるので、ある一つのやり方ができたらばOKではなく、そのように色々なバラエティがあることを考え、そのできる・している範囲を拡大していく。それは参加レベルの向上をさせるために大事な観点と思います。
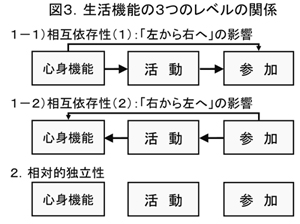
具体的に働きかけるときですが、例えば筋力低下によって屋外歩行不能とか、就業が難しいというようなことが起きます。では、これに対してどのように対応するのかを考えていく際にも、ICFの考え方は効果的なものです。生活機能低下を生む原因になりました病気(健康状態)、これが治らないのであれば、心身機能に対して対応すると考えがちなのですが、実はそうではなく、直接的に活動レベルに対応することによって、活動そして参加が向上できるのです。図1の生活機能モデルで示しましたように、各レベルの間に、矢印で示しましたような相互依存性があるのですが、各々のレベルには独自性があって、相対的独立性もあることは、臨床的な対応を考える際に非常に大事なことかと思います。
しかしながら残念なことに、生活機能が低下する因果関係にかなり、呪縛されたようなプログラムが組まれがちといえます。生活機能の三つのレベルの関係とは、私は図3に示すように整理ができるのではないかと考えております。どうしても一番上で示していますような、心身機能によって活動と参加が影響されると考えがちです。しかし、真ん中に示していますように、むしろ右側から左側への関係があります。そして、それぞれが、下に示しましたように、相対的な独立性を持っているということを考えて、その関係を利用して具体的な、生活機能を向上させるというプログラムを組む必要があると思います。
さて、ではこの三つの生活機能のレベルの中で、どのレベルが一番重要なのかです。それぞれお考えいただきたいことですが、やはり社会の中、家庭の中で、どのように役割を果たすのか、人生を楽しむのかという参加レベルがやはり一番大事だと考えます。
さて、では具体的にどう対応するのかというときに、一番上に示す、左から右への生活機能低下を生じる因果関係だけに縛られず、活動自体への直接的なアプローチ、参加自体へ直接働きかけるということが大事になってくると思います。そして生活機能の3つのレベルのうち一番大事な参加を向上させるためには、例えばサービス・制度を使うというような直接的な参加レベルへの対応だけではなく、活動レベルを向上させることをもっと技術的に向上させることが必要だと思います。なお、参加を向上させることによって、右から左の効果もあります。これは廃用症候群(生活不活発病)の予防・改善には重要な考え方です。
図3.生活機能の3つのレベルの関係
大川弥生:「よくする介護」を実践するためのICFの理解と活用:目標指向的介護に立って.中央法規出版,2009.
では、次に評価点にすすみます。厚生労働省の生活機能専門委員会で、我が国の評価点基準案を活動・参加レベルについて作りました。表1は活動の実行状況の評価点を示しております。ポイントだけ申し上げますと、WHOは評価点を0~4で示し、数字が小さい方が状態がよいと定義づけています。そして我が国の案では、0と1ともに自立ですが、その中で、ある特定の場所だけできる・している、例えば自宅だけ、施設だけ、通所のときだけ自立が評価点1の限定的自立です。そして、そこで十分だとするのではなく、参加レベルを向上させるためには、外出先や、旅行先などでも自立することが望まれます。そのような評価点0:普遍的自立があるというように、自立を2つの段階に分けております。それから評価点3の全介助:全面的制限と、評価点4:行っていないとはまったく別物として区別しています。この3、4は臨床上はごっちゃになっており、行っていないにもかかわらず全介助というような記載が日本では非常に多いというようなことも現在問題ですが、ICFの評価点を使うことで、そこは明確に区別されることになります。
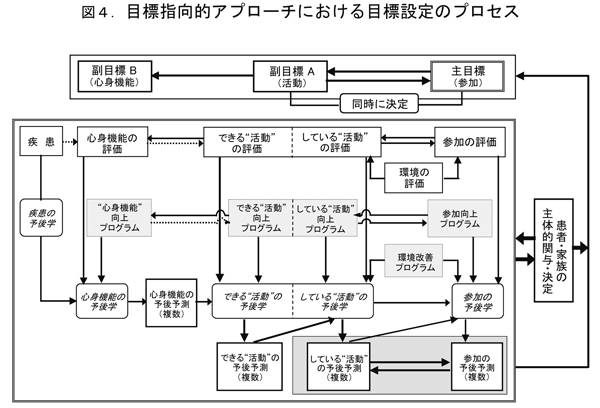
そして、具体的にICFをどのように活用するのかですが、総合リハビリテーションの臨床では、評価は生活機能向上をはかるという目的を明確にしたものです。そして、図4に示す目標指向的なアプローチによって、チーム全体、これは当事者も含めて共通の目標を立て、プログラムを立て、すすめていくところにICFを活用します。
今回お話しできませんでしたが、この図の右はしに書いておりますような、利用者さん、家族の主体的な関与のために、まさに自己決定権の尊重のために、このICFを使うということも大事なことです。
最後にまとめますと、ICFの活用によって、マイナス重視からむしろプラスを引き出すことへ。そして心身機能中心ではなく生活・人生の重視へ。ご本人、それから専門職もそうですが、従来の受け身からチャレンジする方向へと。すなわち、これらよって真の当事者中心のアプローチになると思っています。
表1.「活動」の評価点基準(暫定案)
○実行状況 (厚生労働省社会保障審議会統計分科会生活機能分類専門委員会)
| 評価点 | 評価 | 内容 |
| 0 | 普遍的自立 | 生活の場以外での環境(外出時、旅行時などにおける環境)においても自立している |
| 1 | 限定的自立 | 生活の場(当人の状況に応じて自宅、自宅の一部、病院、施設など)およびその近辺の、限られた環境のみで自立している |
| 2 | 部分的制限 | 部分的な人的介護(※)を受けて行っている ※「部分的な人的介護」は「見守り」「うながし」等を含む |
| 3 | 全面的制限 | 全面的な人的介護を受けて行っている |
| 4 | 行っていない | 禁止の場合を含み行っていない |
※「能力」の評価基準は、表の内容の「している」を「(することが)できる」に、「行っていない」を「できない」になどと変えただけで、後は同じ。
図4.目標指向的アプローチにおける目標設定のプロセス
大川弥生:介護保険サービスとリハビリテーション-ICFに立った自立支援の理念と技法-、中央法規出版、2004
金田 どうもありがとうございました。今の発表で、どなたかご質問がありますでしょうか。
会場 勉強になりありがとうございました。今日直接お聞きするとだいぶクリアになりましたが、自分の中で、「参加」のところがよく分からない点があります。(参考図書:生活機能とは何か.東大出版会を示しながら)先生のICF整理シートで、活動は能力・実行状況は区別してありますが、参加では区別がない理由は?
大川 まずは、分からないということのほうが進歩するので、分かっている気になっているよりよろしいのではないかと思っております。
会場 ICFの泥沼に入っちゃっているような・・・。
大川 ICFが難しいのではなくて、人をとらえるということは、やっぱり難しいことなわけです。極めて複雑なわけですから、それを単純化するのではなくて、複雑なものは複雑なままにみることです。ただし、分析的総合と私は言っていますが、具体的に対応するには、複雑なものをきちんと分析して、総合的に見なければならないと思います。自分が気になることや、自分が対応できることだけに重点を置いてしまうことにもなりがちです。そうならないためにICFを生かすのです。私自身も、リハビリテーション医学の研修をはじめた頃、リハビリテーション医学の知識や技術が増えるほど、一人ひとりの患者さんの状態を捉え、特にプログラムを決めていく際に、混沌として、カオス状態になってきました。その中を抜け出すときにICIDHを使って、とても整理し易くなったという経緯があります。
先生、ちょっと時間2~3分いただいていいですか。実は私自身も、リハビリテーションの研修をはじめた頃、これは今から思えば、自分ができることとか、自分が見えることが少ないときには、何となく分かったような気になったのです。でもいろんなことを見ることができたり、アプローチ手法もたくさん知ると、カオス状態になったのです。そのときに、昔でしたらば、カレンダーの裏紙ぐらいしか手に入れやすい大きな白い紙はなかったものですから、そういう大きな紙に、とにかく自分が分かった問題点や課題をあげて矢印で関係をみて、そしてそれへの対応方法を書いてその上で優先順位をつけながら、整理をしていったことが非常に効果的でした。臨床的にICFをお使いいただくときには、最初にそのようにやっていただくのもいいかと思います。
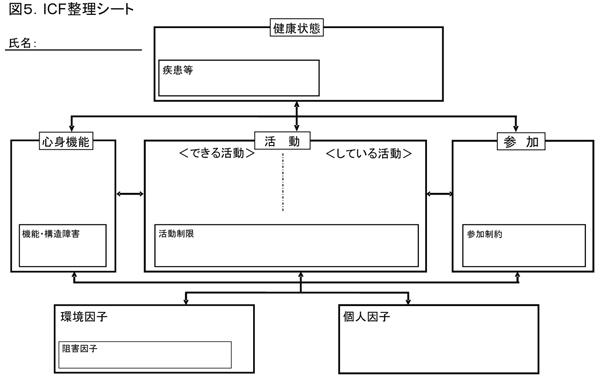
それで、今のご質問の、このICF整理シート(図5)ですが、これはまとめのときにお使いいただくにはよいかと思っております。ただし、1個1個の項目の間にもかなりの相互関係があるので、矢印は実はこの図に示している単純な矢印だけではなく、6つの要素の枠の中に書いた一つひとつの項目から他の項目に矢印がたくさん結びついていくことになると思います。
では、整理シートの参加でなぜ「できる」と「している」の欄を分けていないのかです。本来は「参加」も「できる参加」と「している参加」の欄の両方に区別する必要があります。
ただし、これはあくまでも整理シートで、それも現在の我が国の、それも臨床において、専門職が使うのに適したものとして考えているものです。そして、現状についての「課題のシート」と、「目標のシート」の少なくとも2つはつくる必要があると思います。そうすると、まず目標のシートでは、参加は「できる」ではなくて、「している」だけで十分だと思うのです。それから現状も「している参加」は必ず、記載する。そこで「できる参加」ですが、この説明については十分な時間を本来頂きたいのですが、参加はそれだけで考えられるものではなく、参加の具体像としての活動をセットとして考えるべきものです。但し、「できる参加」は「できる活動」の評価の集合体だけではありません。様々な要素が影響します。そして、目標としての「参加」の選択肢ともいえるものにしぼっても、記載すべき内容はとても多くなります。ですから、参加は「している参加」を重視し、必要に応じ「できる参加」も記載すること考えて、区別していない一つの欄にしています。必要なら「できる参加」もその旨を明確に示して記載するのです。
なお、活動は「できる活動」と「している活動」を明確に区別した整理シートになっているのは、活動については一つひとつの活動毎に両者をみることが、特に臨床上はプログラム作成上不可欠だということです。我が国の臨床は現状として、参加の具体像である活動についての緻密な把握が不十分であり、そのため「できる参加」も、予後予測に基づかない思いつき的になったり、できればよいなというものになっている、という問題意識を持っているため「している参加」重視になっています。参加は具体的な活動の状態像に目標像があってはじめて現実的なものなのです。この活動に関する点がレベルアップすると、参加も「できる参加」と「している参加」の両者を区別した整理シートが現実的に作製でき、活用できることになると思います。
図5.ICF整理シート
大川弥生:生活機能とは何か;ICF:国際生活機能分類の理解と活用.東京大学出版会,2007.
金田 分からなかった場合には、また後で、もう一度繰り返しても構いません。やっぱり徹底的に分かったほうがいいと思います。すごく大事な視点なので、また同じお話をもう一度していただくことになるかもしれません。では次の演題ということで、小林先生、よろしくお願いいたします。
小林 皆さん、こんにちは。高知県の小林と申します。簡単に自己紹介をさせていただきますが、私は理学療法士の専門学校を卒業して、本来なら病院に行くはずだったのですが、学生時代に兵庫の病院に実習に行ったときに障害者スポーツと出会って、その障害者スポーツができる場所がないだろうかということで探し求めたら、別府に「太陽の家」というのがありました。そこに行った理由というのは、中村裕先生の指導のもと障害のある人たちが職業訓練と積極的にスポーツ活動を通して社会復帰を目指している施設でしたので、そういう意味で非常に興味を持ちまして、障害をある人たちが自分自身で健康管理をしながら社会に出て行くための施設ということで、私はそこに勤めさせていただき、障害をある人たちのスポーツを通じての健康管理を主にやっておりました。
その後、高知県に帰り、土佐山村役場で高齢者の健康づくりを3年ほどしまた。平成8年からは高知県立障害者スポーツセンターで仕事をさせていただいて、高知県の障害のある人のスポーツの普及・振興活動しています。
今日はスポーツによる生活機能の向上ということで、どちらかと言うと、スポーツをすることによって、チャンピオンスポーツではなくて、それが生活にどう影響していくかというところのお話をさせていただきたいと思いますので、よろしくお願いいたします。
これは、皆さん方多分ご存じかと思いますが、障害者スポーツの父と言われるグットマン博士ですね。イギリスのストークマンデビル病院で脊髄損傷の方々を中心に治療の一環としてスポーツを取り入れてたことにより社会復帰をはやめ、スポーツの効果を実証するとともに、世界に障害者スポーツを組織的に広め「スポーツの父」と言われています。グットマン博士が残した言葉として、「失われたものを数えるな、残されたものを最大限に生かしなさい」ということで、手足を切断をしたり、脊髄損傷を負って両下肢が麻痺になった人が今の医学では治るわけがない、しかし残っている機能が沢山ある、その残っている機能を使っていかに楽しく生活をしていくか社会参加をしていくかということだろうと思うのです。
先ほど大川先生のほうからありましたが、スポーツ活動を行う「参加」をして、その「参加」することによって活動レベルが上がって心身機能がよくなっていくよということじゃないかなと思っております。グットマン博士がそういうものを世界中に広げて、今のパラリンピックにつながっていっているのです。
私の恩師である中村裕先生は、昭和36年に厚生省の指示で、リハビリテーションの勉強をするためストークマンデビル病院に研修に行き障害者スポーツのすばらしさを体感して帰り昭和36年に大分県身体障害者体育協会を設立して、体育大会を始めました。それが日本の障害者スポーツの始まりだというふうに言われています。実は日本では昭和26年ぐらいから運動会的な障害をある人のスポーツは行われていたが組織的にスポーツ大会として開催したことで日本の障害者のスポーツの父と言われております。
中村先生は太陽の家を作った理由は、やはり障害のある人たちが納税者になり、社会に認められている存在になるんだということ。それは、東京オリンピックの後、東京パラリンピックが開催されて、そこに参加した外国の選手はほとんど社会人であって、日本から参加した選手は、入院患者であるだとか施設に療養中の患者さんでした。心身機能レベルではよくなっているのですが、その先の行く場所がなかったということで、やはり障害があっても、環境整備さえ整えば仕事ができ納税者になれるということを外国から参加した選手たちから教わり太陽の家を設立してスポーツを通じた社会参加を目指したわけです。「よきスポーツマンは、よき労働者である」ということをよく言われていていましたが、私も体験してみて、そうだなと今でも思っております。これは一般のスポーツでも言えることじゃないかなと思っております。
これはもう読んでいただければ分かりますが、昭和38年に厚生労働省が出した障害者スポーツを積極的に振興しなさいという通達文書です。その後、東京オリンピックの後昭和39年に、東京パラリンピックを開催しております。この当時のパラリンピックというのは、「パラプレジア」の「パラ」と「オリンピック」を組み合わせて「パラリンピック」。いわゆる両下肢麻痺のオリンピックという意味での、日本が付けた呼称です。1988年のソウルパラリンピック以降は「パラレルオリンピック」と言って、「もう一つのオリンピック」というふうに言われております。一般のオリンピックに対して、もう一つ障害のある人々のオリンピック「パラリンピック」がありますよという意味です。ソウルパラリンピックを境にスポーツに参加することに意義があるといったことから、障害者の大会も勝つことが重要である。、いわゆる勝利主義指向に変わっていきました。昨年、北京のパラリンピックがありましたが、皆さん方も見てお分かりのように、非常に競技レベルが高くすばらしいパフォーマンスを持った人たちの大会になっているのが障害者スポーツの現状ではないかと思います。
これは東京パラリンピック写真なのですが、右上の車いすなんかは今では見かけることがありませんし、屋外で車いすバスケットを行っていました。現在の障害者スポーツでは想像ができないような環境でスポーツを行っていました。
障害者のスポーツの現状ってどうなのかと言うと、いわゆるリハビリテーションとしてのスポーツ。それからチャンピオンスポーツとしてのスポーツ、大きく分けて二つあると思います。
リハビリテーションスポーツの代表として全国障害者スポーツ大会がります。今年新潟県で開催されます。昔は障害急歩といって障害物(幅、高さ、潜り、階段)クリアしながらいかに速く歩くかを争う競技、また、車いすの操作性を争うスラローム競技(脊髄損傷:胸腰髄損傷対象)など病院での訓練などの成果をスポーツ大会の中に取り入れてスポーツの現場でその成果を発揮して、それで社会参加していくというシステムが、日本はできていたのではないかなと思っています。しかし、現在ではスラローム・障害急歩などはなくなってしまいました。
現在の全国障害者スポーツ大会で行われているスラロームの競技は電動車いす使用者及び頚髄損傷、重度な脳性麻痺者が対象になりストレッチャー型の電動車いすであったり、酸素を吸引しながら参加したりだとか障害の重度化が進んでいます。
昭和40年から始まった全国身体障害者のスポーツ大会と、平成4年から始まった知的障害者のゆうあいピック大会を統合して、平成13年から「全国障害者スポーツ大会」になりました。平成19年からは精神障害者の方々も加わり障害者基本法で言う障害のある人々すべてが参加できる大会になりました。
一方では、チャンピオンスポーツとして、昨年の北京の大会前に非常に話題になって南アフリカのピストリウス選手で両足義足なのですが、彼が400mで一般のオリンピックに挑戦して大きな話題になりました。400mの最後の200mが他の選手と比べて非常に速いということで義足が走競技にどのような影響をしているかということが話題の中心でしたが最終的には特段影響はないという判断で挑戦することが許可されましたがオリンピックに出場することはできませんでした。障害者スポーツにおける用具(車いす、義足等)の開発は目覚しいものがあり、それによって記録が飛躍的に向上しています。
障害のある人々がスポーツをする場合に考えられるのは、後天的な障害と先天的な障害があります。今日は、後天的なお話をさせていただきますが病気だとか事故である日突然入院して、リハの専門職によってリハビリテーション治療が行われ機能回復し退院します。退院後機能がいいだけでは社会参加はできないケースが多いのではないかと思います。今まで健常な生活をしていて、障害を負ったことによって本当に自分がいろんなことができるのだろうかって、いわゆる精神的な悩みを持ちます。そういう悩みを持った人たちが社会参加をすることは非常に難しいので、な障害者スポーツセンターでスポーツをすることによって、社会で自立した障害者と、病院を退院したばかりの障害のある人が一緒にスポーツをすることによって先輩たちから生活をするためのいろんなノウハウを教わるわけです。当然スポーツをするわけですから身体機能はよくなるのですがプラス参加したことによって、生活をしていくためのいろんなノウハウを教わって、そこから活動が広がって社会参加につながっていくと。そういう意味では、スポーツを通じて、生きるノウハウを先輩たちから教わるということが、スポーツの一番いいところだろうと思います。
自立していくと社会参加という形になってパラリンピックを目指していく。一方の、生きる喜びを得るために全国障害者スポーツ大会があって、その上に社会参加につながっていくという形で、いわゆるリハビリテーションは身体機能の回復だろうと思います。先天的な人は、いわゆる「再び」じゃなくて「ハビリテーション」ですから、そういうのは身体機能の獲得というふうに私は思っております。
目的としては、一般の人と同じです。ただ違うのは障害を軽くしたいという動機ででスポーツ始める方が多いとところが健常者との違いだと思います。
障害者スポーツの効果って一体何だろうという形で考えたときに、いわゆるスポーツは、人はどうすべきかを教えてくれる機会を多く持っているということですね。「天狗になったらダメですよ」。常に謙虚な姿勢で行うことが大切です。「お互いに協力し合う」。一人では強くなれないんだということです。周りの人たちと協力して初めて自分の目標が達成できるのです。「とにかくあれこれと心を惑わしているのでなくてとにかくすること」。繰り返し繰り返して練習することによって自動的に体が反応するようにしていくことですよということですね。「すべて自分一人でやらなければならない」。いわゆる、病院の訓練では先生の指示のもと治療が行われるが、スポーツの場面ではいろんな局面においてその状況を自分で判断して、今どうすることが一番いいのかという判断をして行動を起こさないといけない。それからルールを守ることなどスポーツをすることによって自然と身についていきます。それが最終的には、いわゆるライフスキルの獲得。生活を楽しくするためのいろんな技能をスポーツを通して獲得していくのだということだろうと思いますね。そういうのがスポーツの効果としてあると思います。
金田 今までのところで質問はございませんでしょうか。
会場 スライドにもありましたが、その中の81ページの図の左上に、病院とございまして、障害とございまして、「(死)」と書いてありますけど、この「死」という意味はどういう意味でしょうか。お教えください。
小林 すみません。障害を負ったことによって入院生活の中で自分が社会の中で役立つ人間として生きていけるのだろうかという葛藤をするわけですね。そんな中でこのまま生きていてもいろんな人に迷惑かけるからやっぱり「死」ということも考えるという意味ですね。死を考えた上で、家族・リハビリテーションスタッフを中心とした人たちから、「そうじゃないよ、障害あっても楽しく生きることができるのですよ」ということを教わって、社会参加につながっていくということで、すべてがすべてではないのですが、かなりの数で、やっぱり社会の役に立たない人間になったということで、「死」を考える人も結構いらっしゃるという意味でございます。
金田 それでは、先崎先生、お願いいたします。
先崎 東京福祉大学の社会福祉学部の先崎といいます。私は埼玉県の県立のリハビリテーション病院に、今も週二日行っています。そこでこの15年間働いています。私はそもそも医者になって24年なのですが、最初の10年は精神科、そしてその後はリハビリテーションをやっております。私が勤めている埼玉県のリハビリテーションセンターというのは、去年の北京のオリンピックのときのパラリンピックの団長、つまり大久保先生がいらっしゃったところで、そちらの活動も含めて、体育活動を非常に活発にやっております。そういったようなところで、生活機能と、体育と、そして精神障害リハビリテーション、あるいは身体障害リハビリテーションを総括するような話ということで、おそらく今回選ばれたのだと思います。それにかなうようなこと、どういうことをお話ししようかということで迷ったのですが、具体的に脳外傷の方を、今話したようなことをすべて抱えて、社会で、あるいは生活上困難を抱えてらっしゃる2名の方を紹介して、それでこの場での議論につなげていきたいと思います。
レジュメにありますとおり、そのままお話ししていくのですが、非常に専門的なこともありまして、なるべくスライドで分かりやすく話をしようとしております。ちなみに、一人目の方のご家族もこの場にいらっしゃいます。あとこの場に日本の脳外傷友の会の会長さんもいらしたりして、ちょっと私としては、非常に緊張しております。お医者さんに説明するのは簡単なのですが、こういう中で説明するのは非常に緊張します。15分の中で28枚のスライドを流していくという形になります。ちょっと分かりにくい点があったら、私の力不足ということでお許しください。
身体障害と精神障害と、あと高次脳機能障害を兼ね備えた方に対して、今、いろいろ応援をして、どういうふうな視点で見るか。そういう場合には、やはりICFの見方というのは役に立つのではないかというコンセプトです。今さら私が話してみるまでもなく、専門家主導のリハビリテーションというのは、今や利用者主体のほうに移ってきている。そういった中でのお話ができるのではないかと考えております。
まず一人目です。現在30歳代の男性の方ですが、2年前に脳挫傷を負っています。実はその脳挫傷を負う前に、少し精神的に障害があるかもしれないと言うか、思路障害があったり妄想があったり、そういった理由で定職にはちょっと就けずに、自宅に閉じこもっていました。2年前に脳挫傷をなさったのですが、その2~3か月後には、左の片麻痺、不全麻痺と、あと精神症状としては、非常に活動性が失われている、そういう状態でした。それと一つひとつのことにいろいろ確認が必要になる。あと高次脳機能障害です。記憶していく力がかなり落ちてしまっている。すごく疲れやすい。これはあるテストで、12分の9、最初正答ができたのが、それをすぐ同じようにやると次には12中3個しかできない。つまり疲れてしまうわけです。そして3回目だと12中2個しかできない。そういうふうに、何かやっていくと、最初はできるのですが、どんどん疲れてしまう。そういった特徴のある方でした。
その後良くなり、受傷してから5か月後にご自宅に帰られたのです。これは、この人の脳のMRI画像です。簡単に言うと、頭を輪切りにした断面なのですが、左半球のほうが脳の細胞がいっぱい詰まっています。逆側の右半球も同じようにあってほしいのですが、萎縮してしまっていて、ダメージがかなりあるということが分かります。右半球と左半球で、右半球のほうが非常にダメージを受けてしまっている。機能障害が右半球損傷から生じているわけです。
この方が、ご自宅に帰られたのですが、なかなかこの方の状態に合った活動の場所、生活の場所がないわけです。つまりどういうことかと言うと、精神障害者関係の作業所、あるいはデイケア施設というのは、やはり記憶の障害がある方にとってはちょっと難しい。体力もないし疲れやすい。そういった中でどのようなことができるか。ご家族が熱心だったということがありまして、埼玉県の県立の総合リハビリテーションセンター内にある健康増進施設に通って、それで体力をつけるということを始めました。週3回です。そのうちの1回は、高次脳機能障害者の体育のグループに参加しました。現在、体育参加を始めてから1年半経過しています。
体育のほうは、後でちょっと写真が出てきますので、具体的なイメージをそれで持っていただけると思います。一般の体育、さらに高次脳機能障害のグループにてトレーニングするときの目的は、それは第一に体力維持と健康づくりです。第二に、コミュニケーション能力の向上あるいは注意を払う、自分の体の状況に注意を向ける、あるいは何か課題を覚えておくこと。そういう目的もありました。
具体的には、ここにありますように、数名のグループなので、お互いの顔と名前を覚えたり、そして当然何人かの活動ですからルールがあったりするわけです。ルールを覚えておく。あと、リーダーを決めたりするので、それを自分からやるとか、意見を出すとか。そしてそれを当番の人が記録する。そのような活動をしています。スライドは高次脳機能障害のグループです。だいたいこの5年間に、この体育を利用した方が400人ぐらいいらっしゃって、そのうちの1割の40名ぐらいの方が、この高次脳機能障害のグループへの参加でした。
これはグループの具体的な様子です。ボッチャなど、いろいろなグループでやるスポーツで、今日はこの課題をやるとか、そのようなことについての確認をします。最初に集まって、まずこの1週間にどのようなことが各人に、あるいは社会的な事件があったのか、各自発表したりしている場面です。
話が戻りますが、この方は高次脳機能障害者専門のグループ体育の他に、一般の体育も参加しております。これは普通にどんな施設でも行っているような種目が並んでいます。
この方の最近の様子です。左の片麻痺。不全麻痺なのですが、そちらで球をカゴのほうに投げている。これはなぜここでお示しするかと言うと、脳外傷の方というのは、失調があったり、巧緻性が低下してしまっているのです。ですから麻痺だけでは計れないいろいろな要素がありまして、それについてのトレーニングを行っている様子が具体的にわかるので動画で示しました。
カゴに入れるのが、100球中何球入れられるか。例えば、こういうことも機能障害の回復に直結する訓練です。これとは別に、グループでお互い挨拶をする、あるいは先ほど挙げたようないろいろな課題をやっていく、いろいろな対人的な交流やトレーニングをして、スキルを高めていく場にもなるわけです。
この方は、体育を利用して現在1年半たちました。利用前と現在の様子が書いてあります。結論から言いますと、最初は記憶していくことがかなり苦手だということもあり、単独でご自宅からセンターのあるところまでいらっしゃることは難しかった。体力もありませんでした。それが最近では、一人で通うことができるようになった。出歩いていろいろなところに行けるようになってきた。対人的な緊張についても随分柔らいで、集団の中で活動できるようになった。笑顔も見られるようになってきました。
次に、健康増進施設、いわゆる体育に通うことで、どういうことがあったのか、効果があったのかということについてまとめてあります。要するに、他の人を見て、モデルとなる人を見て、そのよいところを自分で取り入れる。そういった効果はあったと思うのです。あとは朝起きて体育をして、そして適度な疲れを得て夜休む。そういったことが効果としてあったと思います。
実はこれも大きかったのですが、ご自宅でいろいろなことをご家族が同時並行でやっていらっしゃったのです。巧緻性の低下に対しては、麻雀の牌を使って、いろんな作業をする。あるいは左の片麻痺が不全でありますけれども、筒で天井を指し押さえるような運動を家族でいろいろな工夫をしてやっていらっしゃった。家族同伴で散歩をすることも日課として行っていた。
2例目の方も同じように精神障害と身体障害、そして高次脳機能障害を併せ持った脳挫傷の方です。脳MRIで認めるように、脳挫傷の脳のダメージがあります。やはり健康増進施設を利用しました。これはボッチャをやっているところです。生活に広がりが出てきました。くわしいことは、全体の討論のときに、お話しできればと思います。
本題に入ります。例えば精神科的なリハビリテーション、精神科として見ると、評価尺度というのは、やはりいろいろあるわけですね。つまりスライドに書いてありますように、精神症状についての評価尺度というのは、PANSSとか、SANSとかいろいろある。機能障害の軸ですね。あるいは社会機能についてもREHABとか、生活について見る尺度はいろいろあるわけです。ところがこの方たちには身体障害もある。しかも失調や巧緻性の低下という複雑なものもあるのです。さらに記銘力とか注意力の障害という高次脳機能障害です。これらが併存している場合には、その人の全体像をとらえるのが、一つの、評価尺度を、例えばFIMだとかFAMとか持ってきても、なかなか難しいのです。医療者というのは、ご存じだと思いますけれども、少なくとも私の周りでは、ICFの「I」という字も出てこない。つまり必要性を認めないのが現状なのです。ただそんな中で、今回ICFの軸で、2つの例をみてみると、今までみえてないものがみえてきた。これは自分自身の反省にもなったのです。つまりスポーツの前とスポーツの後で、スライドのグラフ棒が伸びているほうが、生活に広がりが出てきたというふうにみていただいていいと思います。いろいろな参加の項目で、広がりが出てきたというのがみて取れました。
次に、医療者の立場で言うと、実は、このスライドの青い字の「家族の支援と関係」「医療従事者の個人的態度」「保健サービス、制度、政策」のところだけが見えていたのです。他の黒い字で書かれている項目のところは、実は、この会場にいらっしゃるご家族の方に付けてもらいました。生活に広がりが出てきたことについて、ご家族としては黒い字で書かれているいろいろな項目が関与していたとみているわけです。みんな促進になっているので、促進しているということなのです。軽度の促進、中度の促進、高度の促進と関与の程度は様々であるのでしょうが。一方、私も含めて医療者にとってみると、見えていたのは青い字の項目のところだけなのです。つまり医療従事者の「個人的態度」とか。家族が熱心なので、「家族の支援」とか、あるいは「保健サービス」とか、それらのことが、この人の生活の広がりに、体育という形を通してですけれども関与していたのだろうと。この青い字の項目のところだけしか見えていなかったのです。ご家族から見ると、この黒いところも含めてすべてのことが促進因子だったとみています。
昨日の講演でICFの話をアイルランドの方がしてくださいました。障害者が何か社会的に参加する時、阻害の因子となる最たるものは実は天候だった、と話がありました。そういうものは医療者としての視点では見えてこない。私にはこの黒い字の項目のところが全く見えていなかったのです。そのようなことを感想として持ちました。
私が今さらここで話すまでもないことなのですが、ご家族にとってICFを利用することは、やれていることに注目できるという点で非常に受け入れられやすいと思います。すなわち医療者としては、至らないところを見てとって、そこを補充する、治療するという立場です。それが仕事であるのですが、やはりご家族と話がかみ合わないことがあると思うのです。ご家族からは、何を考え努力してきたのかICFで分かったという感想がありました。こういうことがICFという見方を利用して浮き上がったと感じました。
医療者としては健康増進、体育の場というのがどのような場であったのか、もう少し同定して提示するところまで行ければよかったのですが、まだ問題提起しかできていません。
今、リカバリーという概念で当事者を応援していこうとすることが主流になってきていると思います。そういった中では、やはり当事者や家族、すべての人の共通語としてのICFが、意義があると思うのです。当事者と家族にとって受け入れられやすい見方がリカバリーにつながるのではないかと感じました。
結語です。高次脳機能障害、記憶の障害や注意の障害ですね、あと疲れやすい。それから精神の障害。これは周りとの関係づけという統合失調症類似のものですけれども。そして身体障害。これは軽い麻痺や失調があったり、そういう障害が全部合併していて、従来の尺度ではなかなか全体像を把握できない2例を提示して、体育によって、どういうふうにいろいろなことが向上していくか、それは生活も含めてなのですが、これをICFの見方によって検証してみました。
医療の現場で用いるためには、以下のことが必要だと思います。これは昨日の話にもありましたけれども、やはりコアになるものを抽出することが必要です。リストを選んで、障害別でもいいですし、医療の現場で使用できるものを作っていく必要があるでしょう。実用の材として体裁を整えることが必要です。ICFの見方は、共通語として、あるいは体育という行動がどのようなものであるのか見るのに、「使える」。ちょっとおこがましい言い方ですが。今までに気づかなかった、無知を補うツールになっていくだろうと感じました。以上が私の発表です。
金田 ありがとうございました。今のお話の中で質問や分からなかった言葉などありませんでしょうか。特にないようでしたら、後でまた議論を深めていきたいと思います。では4席目で大橋先生によろしくお願いいたします。
大橋 埼玉県立大学、この大学の教員をしております大橋と申します。私が話させていただくことに関係する私の背景をお話させていただくと、ずっと精神障害の方々のリハビリテーション、特に、長期の在院患者さんの退院、10年とか20年などという長い病院経過を負っている方々を、どうやって、具体的にはアパートや、そこの地域で暮らせる形に支援できるかというようなことで実践してまいりました。最近では医療観察法ということで、精神障害ゆえに罪を犯してしまった方々の専門治療病棟での実践というものを、この大学に来てちょうど3年とちょっとになるのですが、その直前までやっていて、今も時々その現場に関わっております。
今日話させていただく「障害構造論から見る精神障害者の生活機能へのアプローチ」というのは、1997年だったと思いますが、日本精神障害者リハビリテーション学会が発足する際に、精神障害を持つ方々のためのリハビリテーションというものをどのように考えるのかというコンセプトでの、学会最初のシンポジウムがありまして、その際に「私の障害構造論」というテーマで話させていただいたものです。
ICFの分類というものがあります。私自身が今言った、臨床実践をより整理すると言いますか、戦略を練ると言いますか、そういうことのために、各障害の持つ要素がどのように関係しているのかを考えるということが必然的に必要になってきたという経緯があって、現状を変えるために、そういうモデルとしての意味合いを非常に大事に考えて話させていただきたいと思います。

(図<1>参照)これはもう既にお話がありましたが、ICFの障害構造ですけれども、こういった各構成要素について踏まえながらも、実際の実践をイメージしやすいと言いますか、もっと言えば直感的に分かりやすいモデルとして考えたものです。その際、ご本人と言いますか当事者の特徴をクリアに表すものとして、失礼かも分かりませんけど、アメーバを採用しました。これはちょっと抽象的な話になりますが、目的に向けて全体が有機的に動くというようなものを象徴化したかったからです。反対のこととしては時計。こういった初期の時計って言いますか、歯車が一つひとつ絡み合って、時計として動くと。歯車一つがダメになると、時計という全体もダメになると言いますか、時計として存在しなくなる、というようなものではないかと。構成する要素にあくまで限定されるという時計のようなものではないだろうということがあります。
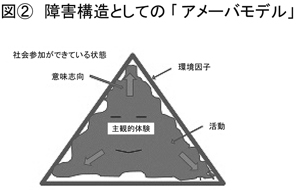
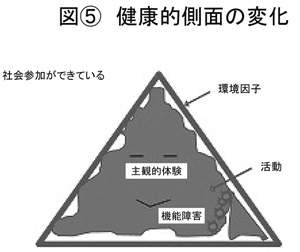
(図<2>参照)「障害構造としてのアメーバモデル」と一応名を付けてみます。当事者と言いますか、ご本人が真ん中にいる緑の部分で表情がありますけど、これを主観的体験として象徴化します。三角形、これは環境因子。たまたま三角形にしているだけで、いろんな形があり得ると考えます。環境因子であり、かつこれは社会的な役割だったり、実際、いわゆる「参加」が成り立っている、その当の、社会的でもあり物理的でもあるような環境という、そういうイメージです。活動というのが、ちょっと擬人化して「アメーバさん」というふうに呼びますけど、この環境という役割という今の場合で言えば三角という形に、この中のアメーバさんが形を変えていく、それを活動と考えます。
その際に、この矢印で示しましたが、そういう形になりたいと言いますか、そういうことを望むという、そういう意味指向の動きがあると考えます。この環境の形、この図では三角形ですが、これにフィットした、つまり隙間のない形を、社会参加ができている状態というふうにイメージします。
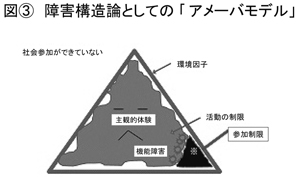
(図<3>参照)この場合は、主観的体験のところも浮かぬ顔のようになっておりますけれど、隙間ができております。隙間というのはここです。(※印部分)要するにこの隙間をどう埋めるかというのが、社会参加を可能にするという象徴的な表現になります。
先ほどのところにはありませんでしたが、機能障害として、黒い部分を示しました。これは精神障害を持つ方々のイメージで言いますと、症状だったりとか、例えば認知障害と言われる、なかなか抽象的なことがすぐ理解できにくかったりとか、そういったものです。直感的な感覚としては、こういったものがあるがために、アメーバであれば柔軟に変われる部分が非常に硬くなってしまうと。硬くなった結果、隙間を埋めるまでの活動がしにくくなっていると。そういう意味では、活動に対して機能障害がある程度の影響を与えているというふうにも言えるわけです。
この※印で示しましたこの隙間。ここをどう埋めるかというのがリハビリテーションの非常に総合的な知恵が問われると言いますか、介入をどうするかというところの焦点になります。
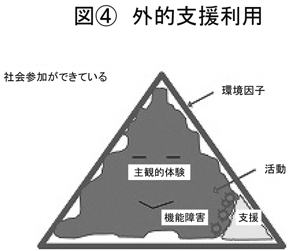
(図<4>参照)いくつかの原理的な方法があると思います。一つは、この隙間を埋めるための支援を入れると。例えば家事がもう自分の力ではできない例では、家事サービスを利用するだとか、身体障害の例で言えば車いすだったり、そういうことになると思います。精神障害の場合は、あと人的なサービスということになるかもしれません。これが言ってみれば外的な支援の利用です。こういうことで隙間が埋まれば、これオーケーと。ご本人も満足ということです。
(図<5>参照)また別のタイプの隙間の埋め方と言いますか、このアメーバという象徴化したものが、その特徴をよく生かした例示になります。ちょっと分かりにくいのですが、「健康な部分」とも言えるその硬くない部分、先ほど黒いもので硬くなっているところはなかなか形を変えられない、つまり活動できるようにならないと言った部分を、こういった、より多くある柔軟な部分が、この図で言えば、こういう隙間を通って侵入してきて、ここを埋めると。例えば幻聴で、何かができなくなるというような状況でいたところが、幻聴というものはなくならないまでも、幻聴への対処法というのを身につけることで、幻聴でやれないという状態から、幻聴があってもやれる状態になるという例もあります。そういったことが具体例になるかもしれません。
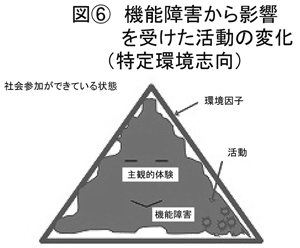
(図<6>参照)続いてあり得る形というのが、機能障害ゆえに「硬い」と表現しましたが、硬いけれどもまったく変わらないわけではない。「特定環境指向」と書きましたが、例えば非常に対人関係がぎこちなくて、新しい対人場面に行くと、その場に適応した人とのやりとりができにくいと。そういう意味では硬くて柔らかいと言いますか、この場合には三角の環境ですけれど、四角の環境や台形の環境や、いろいろあり得るわけです。そこにそのアメーバさんが入った場合に、対人関係という面で、その新しい形にすぐ対応するというわけにはいきにくくて、それはこの機能障害ゆえに硬いと言えるわけです。ただ、ある特定の、例えばある職場で、あるAという職場の主任さんと職業上のやりとりをするという特化された環境へ適応するための対人関係というのは、練習するとできるようになる患者さんがたくさんいらっしゃいます。確かに応用は利きにくいのですが、特定の環境への適応であれば、硬いとは言っても形は変えられるということです。
この、とりあえず三角の役割、環境への適応はオーケーであるということは、とりあえずの参加を可能にするということが言えると思います。
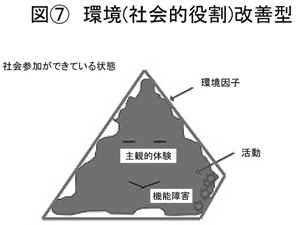
(図<7>参照)隙間というのは、ずっとご本人が埋めたりというふうな発想で、今までのアプローチはあるわけですけど、何もご本人はそのままでも外の形が変わればいいと。ご本人がとりにくい、とりにくいと言いますか、例えばこういった形で、ご本人に合わせて形が変わると、そこでも隙間がなくなる。という結果、ご本人も満足という状態です。
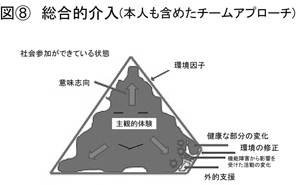
(図<8>参照)今、何点か挙げた、隙間をなくす、つまり参加を可能にするためのアイディアというものの原則的なパターンがいくつかあったわけですが、実際は非常にそれが複合されています。細かくなってしまいますが、今、最後から言えば、環境も変えている。どこまで環境を変えればいいかというのは、非常にそこはチャレンジであって、こういう健康な部分がどこまで張り出してこられるかということを見たり、機能障害に影響されて「硬い」と表現しましたが、なかなか活動が変化しにくい面でも、ここまでだったら動けると。しかし現実的には環境はここまでしか変えられない。じゃあ、残った空白は外的支援で埋めると。このバランスだとか方策は、言ってみればケアマネジメントと言っていいような作業になるかと思います。このへんは非常に、各側面の可能性を追いながら、ご本人の主観的な体験、ないしはご本人の意図を考えながら、どんな複合的な介入で最終的に隙間をなくすかということが問われると思います。
あくまでもアメーバと象徴化しましたけど、この形にならんとするご本人の指向性と言いますか、希望なり意欲なりということが前提になければ、この健康的な動きも期待できませんし、硬いものでありながらも新たな形をとろうとする、新たな活動をできるものとするための努力と言ったり、達成できる形というのは、やっぱりこの矢印が大事なものとなるとも言えると思います。
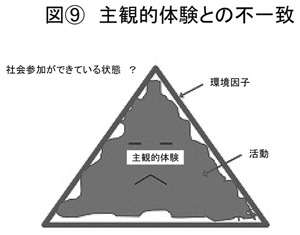
(図<9>参照)これは一見隙間なく、つまり参加しているかのように見えるけれども、実はご本人は不満であるということもあり得るかなと。例えば仕事に向けて非常に順調にいっているように見えた患者さんが、ある日突然不幸なことになって、自ら亡くなってしまわれるということも体験したりします。一見隙間がないという状態が、果たして常にご本人の満足を保障しているかということは、非常に考えていかなければいけないものだと思います。

(図<10>参照)今、こういったイメージのモデルでお話しさせていただきましたけど、ポイントについて参考文献にも書かせていただきました。アンソニーという、アメリカの精神科リハビリテーションセンターというのがボストンにあるのですが、そこから出された本の中に、活動と環境ということを非常に大事にするということと、やはり活動というものがどのような特定の環境にあってのものなのかは非常に大事であるということが指摘されています。
リハビリテーションの実践を構造化する上で、今回のモデルでは、一つの環境が社会的役割とも、ほぼイコールに論じさせていただきましたし、それが本人の望むものというふうに表現も変えられますし、目標と言ってもいいわけです。最初に言いましたようにアメーバという象徴化されたご当人が形を変えられるとすれば、どんな形ということ、つまり環境・目標がはっきりしないことには、本人の意思がどういう現実的な形をとっていいかは分からないわけで、そこがわかれば、あとはとり得る形(活動)と求められる環境との間の隙間をどう埋めるのかというのはご当人を含めて検討されるつつ、実践が展開されると表現できるかと思います。
最後に、誤謬であった思いこみとして、いろんなエビデンスをふまえて書かれていることですが「ある種の環境において機能する能力は、他の種類の環境において機能する能力を予測する」というのは誤っていたと。病院でできれば職場でできるだろう、病院でできれば家でできるだろうというふうに信じて、段階的に設定した訓練場面などが精神科領域でもあったのですが、それはどうも誤謬であったと。どうすればいいかということですが、今回のモデルで、「活動」もしくは「生活機能」に焦点をあてて言うと、早くいきたい三角をはっきりさせて、なるべくその三角の中、もしくは三角に近い状況を設定して、ご本人の、その三角という形への適応の努力を、より効果的で確実なものにするというように言い換えられるかと思います。ということで終わらせていただきます。どうもありがとうございました。
金田 どうもありがとうございました。今のお話の中で、何か質問はございますか。特にないようであれば、演者の先生方はもう一度前へ出て着席をお願いします。今日、演者の皆さんはすごく丁寧に、たくさんの資料を作ってきていただきましたが、お話する時間を15分とさせていただいたものですから、多分、全部説明しきれなかったこともあろうかと思います。今日のテーマは生活機能ということでポイントを絞ってきたわけですが、それぞれの先生方の立場が違うこともあり話題が多岐にわたったと思います。時間も押しておりますので、せっかくですから皆さんの中から質問をお受けして、討論をたくさんしたいと思います。遠慮なくご質問なさってください。
会場 従来の評価手法の中で、ICFをどうやって生かしていくかという視点についてもう少しお話してください。
大川 専門家が行う評価という観点からお話ししたいと思います。
最初に申し上げましたように、多数の専門職が一つのチームを組むようになってきました。昨日の基調講演でもお話をうかがいましたが、先生方の大学(埼玉県立大学)の教育ではチームワークを特に重視されているとのことで、非常に関心を持たせていただいています。そのような多職種のチームワークという点からも先生のご指摘は非常に大事なポイントかと思います。従来のいろんな評価法があるわけですから、それとの関係はどうなのかということだと思います。その場合従来の評価法を取るのかICFを取るのかではないと思うのです。やはりそれぞれの専門性を発揮するためには、それぞれの専門性のもとに丁寧に見なければいけないという点はあるわけです。ですから、それはそれをみることを重視した従来の評価法を用いてきちんと見るということは必要だと思います。
しかしながら、やはり全体像としてとらえるというところが大事でして、そのときに従来の専門性として見ていた領域だけでは、やはり不十分な点があり、抜けている点があり、それをぬけなく見るためには、まずはICFの生活機能モデルという観点で見ることは必要ですし、効果的と思います。その際特に生活機能のうち、活動・参加を中心とした観点が重要と考えます。
その際チーム全体としてとらえるということとの関係から整理すると、チームとして全体はみる、でも自分はこの領域は専門ではないから見なくてもいいということではなく、一人の患者さん、利用者さんの生活機能を向上させる、よりよい人生をつくるという観点から、自分の直接的には専門分野でない、また働きかけをできないけれども、それ以外の領域のこういう問題があるから、課題がある。それらも含めて、その当事者にとって何が重要な課題であり目標かを明確にする。そしてそれに対して、ではチーム全体としてどう行うか、どのチームメンバーがどのようにやるのかを明確にすることが必要です。そのような考え方にたった評価が大事と思います。チームを組めば完璧なことができるわけではなく、どうしても抜けるところだってあると思います。チーム全体としてどこかに偏ってしまうこともあるわけですから、チーム全体としての抜けもないのかということを見るという観点でも、ICFは大事です。チームメンバーの各々の専門の評価を集めれば全体像をみる評価になるわけではありません。特に従来の評価法は生活機能モデルの矢印で示す関係性をみることが不十分と思います。
また、実は本日は生活機能モデルとして見ることに重点をおいて話をしましたが、今日お話を申し上げませんでしたICFの分類項目、これできちんと見ることによって、やはり抜けている内容がないのかというところの確認をしていくことは効果的だと思います。
以上は専門家の評価を中心としてお話し申し上げましたが、大事なのは、評価は何のためにするのかということです。プログラムを組み、目標を立てるための評価という観点から整理したいと思います。
またチームとしての目標をどこに置くのかというときに、自分たちの関心や可能なことであったり、当事者の方の希望を聞いても、それが本当のニーズかどうかは、まだ疑問だと思うのです。本当のニーズをとらえるために、これも今日お話を申し上げられませんでしたが、専門家のための評価ではなく、当事者ご本人の本当のニーズを引き出すためにもICFの評価は活用できます。
教育の中で、どのように使ったらICFが正しく活用できるのか、ご検討いただいてお教えいただくとありがたいと思っています。
会場 全体的にものを見ていくことは大事なことだと思っていますが、厚労省がこの評価点を出したというのは、何か新しい視点で評価法を作ろうとか、そういうことではないわけですね?
大川 今日お話を申し上げましたICFの評価点ですが、WHOは評価点自体を0~4として示してはいますが、どのような定義にするのかということは、文化的なことも違いますので、各国で検討することになりました。その流れとして日本の評価点を作ったわけです。
評価点の具体的基準がありませんと、漠然と0、1、2、3、4では実際の臨床で使うときにはどういう状態だということに関して共通認識がもてません。共通の評価の指標はICFの活用のためにも必要だろうということで、厚労省は作ったのです。あくまでもICFのモデルとしての基本的な考え方を生かした上で評価点も活用するということであり、病気だけでなく生活機能の重視、ICFモデルとしてのとらえ方の必要性自体が、まずは大きな流れとしてある、ととらえてよいのではないかと思っております。
先崎 今の質問ですが、先生も医療者として長年の経験があるので、よく経験されていたように、やはり医療の現場は、とりつきはやはり評価です。医療者に期待されているのは、まさしく、至らぬところを見てとって、治療したり、補ったり、戦略を立ててチームを引っ張って行くこと。そういったことが必要です。集団でみて、やはり評価をする。それがこのICFの使い方から外れるかどうか。まあ外れてしまうかもしれませんけれども、そういうところがとりあえずとりつきやすいので、ということはありました。ですからICFを正しく使ってはいないと思います。しかし、見方について医療者が学べるという、そういう意図での発表としてとっていただければ幸いです。
医療ということばかり話してしまって申し訳ないのですが、私、医療を24年間やってきて、そして今年から、教育や、もっと広い立場でいろんなことを言わなくてはならない身になって、本当にこのギャップに驚いています。つまりICFの話は、教科書や教育活動では、今、先生がおっしゃったように、いろいろなことがあるにせよ、最終的にはICFでいろいろ見ていこうということにまとまるのです。一方、医療の現場では、本当にICFの「I」の字も出てこない。それは、これまでいろいろな議論があって、ここでお話しするまでもないと思います。先ほど話が出たように、共通語が必要な時代です。その中で今回発表させていただいた試みをちょっとしてみたというわけです。
現実的には、やはりコアになるICFのコアセットをつくる。昨日もちょっとお話があったと思うのですが、コアセットを作って、より忙しい現場で医療者が使えるようにしていくこともやはり必要なのかなと思います。それで既存のいろいろな評価尺度と並行していく。今出ましたが、私が挙げた障害が重複してある分野というのは、なかなか定まった評価がない。それでこういう試みをしてみるのもいいかな、ということで今回の発表をさせていただきました。答えになってないと思うのですが、以上です。
金田 どなたか他にご質問はありませんでしょうか。
会場 私もICFについては大変関心を持っておりまして、医学モデル、それから社会モデルというものを、本当に統合化したモデルとして作られたという点が、非常に画期的なものだと思っております。そのときに、評価という点で今お話がございましたが、細分化、要するに相互作用によって見られるというところが非常に大事なところなのにもかかわらず、やはり評価するときには一つひとつの評価になってしまうというところにちょっと疑問を、と言うか、もっと新しいものが作れるのではないかと思っております。
例えば私、看護なのですが、学生が患者さんや、認知症の高齢者の方と移動の動作をするときにも、その人の能力とか状況とか、あと、移動したいと、どこかに行ったりとか散歩に行きたいとかという、その思いと言いますか、本人の意思を大事にしながら、非常にその場で患者さんのことを観察しながら、自分がどうできるのかということの、本当の相互作用の中で、患者さんを移動させるというようなことが実際できていったりするんですね。そういう相互作用の状況をいかに評価しながらと言うか、組み込みながら作り出せるのかというのが、これからのチャレンジなのかなと思っております。
先ほど大橋先生から、先に環境がどうなのかということを決めるのが大事ではないかというお話があったのですが、私もそうなのかなと思います。環境と、やはり個との関係。環境と言うときには人的なものも非常にその環境の一部です。だから学生にも、「あなたも患者さんの環境の一部なんだから」と話したりするのですが、そのときに、その環境というのをどういうふうにとらえていったらいいのかということとか、あるいは環境というものと目標というものとの関係というあたりで、少し大橋先生にご説明いただけるとありがたいなと思いました。
金田 大橋先生、お願いします。
大橋 私が、もう20年以上前ですが、そのことを痛感させられた患者さんがいらっしゃって、そのことを思い出したのでご紹介します。女性の患者さんで、もう5年以上、10年近い入院をしている患者さんがいらして、働きたいということで、働く場面に似せた状況を病院内に作って、時間もなるべく一般の勤務時間に近くだとか、そういったこともかなり考えて、毎日ご本人は訓練と言いますか、そういうことができるように、能力を改善できるようにというような形で進めていました。ある職場に、ちょっとじゃあ試してみようということで行かれて、確か段ボールを整理するような仕事でした。何が困ります、そこができさえすればうちで雇えますよ、と言われたポイントは、仕事の時間と休憩時間との区別をもうちょっと付けられるようにさえなればということでした。と言うのは、言動と言いますか、よく仕事中しゃべるだとか、そういうことが多少あったようで、職場からフィードバックされました。最終的にそちらに就職したのですが、今、その職場への、つまり職場で仕事をするという参加状況を作る上で、その休み時間云々ということが支障になるとは、まったく予想できていませんでした。そこに入って初めてそのことが分かって、ご本人もそれさえできればそこで働けるんだっていう希望を持って、そのためのプログラムと言いますか、それに一生懸命になったということがあります。
これに似たことが、いろんなところであって。つまりそういう環境、いろんな要因を含む環境ではありましたけど、そこでうまくやっていくために何がという、そのへんが浮き彫りになるのは、精神障害ゆえの事情もあるのかもしれませんけど、かなり別の環境、まとめのスライドのあたりでも項目ありましたけど、別の環境で見るというその発想そのものが、ものすごく限界があるのだろうなというふうに考えたのと、そもそも本人のモチベーションがなかなかそこでは得にくいということもあるかと思って、環境をまず、と言わせていただきました。
金田 よろしいですか。どなたか他にご意見はありますでしょうか?
大川 最初に今のご質問の先生がおっしゃった最初の内容に関してなのですが、ICFで評価をするときに、例えば移動という活動の状況とは、活動の状況がどうだという評価だけで終わるわけではありません。そういう状況になるためにはどのような健康状態や環境因子や個人因子、それから同じ生活機能の中でも参加や心身機能がどう影響しているのか、そしてそのように分析的にみることで、更により良い状態にするにはどうしたらよいのかを見ることが、ICFのICFらしい活動の評価だと、お考えいただければと思います。より良い状態を引き出すという観点でみることです。
それから追加でもう一つ申し上げます。環境とは、ICFにおいては、人的、制度的、物的という、様々な環境が関係をしているということが大事だと思います。そして環境は、よりよい活動・参加の状況にするために、現状がどう影響しているかだけではなくて、どの活動・参加の向上のためにどう変えるのかという観点でのアセスメントが大事なことかと思います。
会場 環境も変えていくということでしょうか?
大川 もちろんそうです。ただし、環境さえ変えればいいというのではありません。生活機能の特に活動・参加を変えるための、他にもいろんな手段があるわけですから、その中での選択肢の一つとしてとらえ、どれをどのように変えていくのがいいのかという視点で必ず考える。「環境因子偏重」と私は言っているのですけど、環境因子さえ変えればいいのだともなりがちなので、そこは気を付けるべきなのかなと思います。
金田 よろしいでしょうか。
会場 先ほども質問させていただきましたが、ちょっと勉強したらどんどん深入りして泥沼に入っちゃっています。それで分からないことは分かる手前だからいいことだと言われて喜んでいます。ちょっと技術的な質問になりますが、私、今、中高年齢の障害のある方の職業問題の研究をしていて、そろそろまとめに入っています。医療のほうであまりICFが使われてないのと同じように、職業の分野でもあまり活発にこのモデル図を書いたりしているのはないのです。福祉とか看護とか教育ではあるわけですが。なぜかと言うと、就職の先はそうあるわけではないし、あるところに合わせるというので、職リハの就職準備と就職までのところは、もうどうしても問題解決、就職するところで終わる。
今、私が行き詰まっているのは、長期に働くがゆえに、ヘルスコンディションの一つである加齢も出てきて、疾病とは言わないけれども従来できていたことができなくなる、変化がきたしている。働くというのはとても嬉しい参加なんだけど、それがゆえにできないことが生じてくる。いつどういう形でリタイアしたらいいのかとういことです。高齢の障害者の就職は、そのリタイアの部分まで出てくるわけですよ。そのときに、このICFのモデル図で整理すると、混沌から少しでも出られるかなと今思っていまして。モデル図を書いて、想定も含めて、うまく展開していくとこうだろうというふうに書いています。循環図を作るときに、モデル図を示すと整理できるかなと思っていたのですが、多くのトレーニングを要し、分類と項目に対しても熟知しないと使えないものであるとしたら厳しいなと思います。
今考えているのが、厚労省が2007年に出した暫定版、先ほど先生のおっしゃった暫定案ですね。活動と参加のところで出している。それをもとに、とにかく使ってみてくださいというようなことを、この暫定案では示しているので、それをもとに分類とか項目は非力でできないのだけれども、これをもとに気づく範囲のことを大きな紙に書く中で作る、そんな方法で書いて出してもよいものなのかどうか。しかしそういうものが比較的出回っているのでやってもよいのかな。そういう技術的な、すばりその質問ですけど、大川先生、いかがお考えでしょう。
大川 まずはとにかくできるだけ多く書き出してみてください。但し、ICFのICFらしさということを大前提として考えていくことが大事です。本日のICFの特徴として述べました3つの生活機能レベルがあること、生活機能モデルとして考えること、参加・活動の重視などです。そうしない一見ICFモデル図に似た図のように見えてもとただ従来の評価をICFのモデルの6つの要素の枠にただ入れただけの表になってしまいます。
次に私のリーフレット(生活機能とは何か、東大出版会)を示してご質問があったので、それで申し上げますと、28ページの「ICF:活動と参加の中分類チェックリスト」、これを使ってみてください。
分類項目を使うということは、やはり抜けが生じにくいのです。それは大事なことだと思います。例えば、職業ということを考えると、どうしても8章の主要な生活領域の中の職業というところに目が行きがちですが、やはり1日生活している中で職業以外の活動・参加があります。歳を取っていく中で、職業に直接関係する参加・活動の変化があります。でも職業以外の、家の中での家庭人としての役割もあるでしょうし、それからコミュニティの中での役割も、経済的なこともあるでしょう、そういう全体の中での、例えばいつリタイアするのかなど、職業以外の時間とのバランス、職業以外に何を行うかなどを考え、決めていくことになるでしょう。自分自身の価値観、これは個人因子ですが、これも職業という参加に影響します。職業について専門家だから、職業だけではなくて、実は今申し上げたような様々なことが職業自体にも影響しているわけですから、そういう意味で抜けがないように職業以外の項目も利用なさる必要があるのではないかと思います。
評価点ですが、使っていただくのは非常にいいことだと思います。ただ、職業の分野であれば、先ほどの先生のご質問にも関係するのですが、専門分野としていろいろなバッテリーなどのご活用も必要でしょう。評価点に相当するものももっと詳細なものが必要でしょう。ですから専門領域は、ICFの項目としてあげられているだけでなく、もっと細かく見るべきだと思うのです。このくらいじゃ足りませんでしょう? それはもう当然のことだと思うのです。
ですが、専門以外のことに関しても、やはり見ておかないと、人間の全体像をとれないわけです。職業のためだけに生きるのではなくて、生きるための職業という分野があるでしょうから、そういう観点でご覧になるとよいかと思います。その時評価点の0と1、3と4の区別は特に役立つと思います。
なおこのチェックリストでも、活動・参加は、その評価だけではなくて、実際に環境がどう影響したか1個1個の項目についても見るというようなチェックリストになっております。
金田 どなたか他にご質問はありませんでしょうか。
会場 他の方々がかなり専門性の高いご質問をされている中、かなり拙劣な内容で申し訳ないのですが、小林先生にお伺いいたします。私どもの会は、現在、中央アジアのタジキスタンという国で、これまでその国に全然実施されてこなかった運動療法を導入しようという試みをやっております。この国は、かつて旧ソ連時代には、いわゆるリハビリテーションで患者の体に電流を流すような、かなり原始的な物理療法などが存在しましたが、運動療法というものは全然やってなかったところです。そういう、まったくない所に導入しようということなのです。先ほど先生のお話の中で、スポーツというのは単純に機能を回復するだけではなく、他人との協調性や、本人の積極性・自主性を高めるという、人格面での治療向上にもつながるという側面があるという点に、大変感銘を受けました。そういった点をふまえた上で、運動療法の導入を成功させるために、まず、漠然とした質問ではあるのですが、徹底的に何が一番、気を付けながら導入していくべきか、何かのご提案、アドバイスなどがあれば教えていただければと思います。
小林 都会だと公共交通機関が非常に発達していて、重度な障害を持っていてもある程度移動ができます。先ほどお話の中で参加することが大切だという話をしてもらったのですが、地方ではその「参加すること」が大変なのです。それは障害があるがゆえの、いろんな環境、交通の問題であったり、そういうことがものすごく問題で、「そこに行けない」事情があるわけですね。特に私ども高知県なんかでもそうなのですが、東西に非常に長くて、高知市に障害者スポーツセンターがあって障害にある人がすべて来られるかと言ったら絶対無理なんです。高知市以外の人たちが地域でスポーツ活動ができるようにするためのシステムを作る必要があります。私ども一つの試みとしては、文部科学省が総合型地域スポーツクラブを10年かけて全国の各市町村に一箇所作るために各県の体育協会を中心に事業展開をしています。高知県でも34市町村あって、現在20市町村で総合型地域スポーツクラブが立ち上がっています。これら地域の総合型地域スポーツクラブにて障害のある人を受け入れてもための活動を行っています。地域で生活している障害をある人を受け入れてもらうためには、交通の便が不便なので、会員の相互協力の中で、障害をある人の移動介助をしたりだとかの問題を解決して、地域の公民館であったり体育施設に出て行けるための取組みを現在しているところです。
ただ、いきなり障害をある人たちを受け入れてくれと言っても、なかなか受け入れてくれない現状がありので障害者中心で運営するの総合型地域スポーツクラブを高知県立障害者スポーツセンターを活動拠点として設立し、高知県西部の四万十市にユニバーサル四万十立ち上げ準備をしています。また、高知県東部の室戸市に三つ目の障害者中心の総合型地域スポーツラブを立ち上げてる準備をしています。
障害者自らがそのクラブを運営しながら、一般の人たちも受け入れて一緒になって活動していくクラブです。
その一つの良い例としては、先ほどヨットの絵があったと思うのですが、夜須町のNPO法人「海の駅クラブ」と障害者中心の総合型地域スポーツクラブ「高知チャレンジドクラブ」とが提携して障害のある人がヨットを楽しめるようになりました。このようにクラブ間のネットワークを作ることによって、障害のある人たちも受け入れてもらえるようになるのではないかと考え地域の総合型地域スポーツクラブとの連携を図り障害のある人たちも住み慣れた地域でスポーツができる環境づくりを進めさせていただいています。参考になったかどうか分かりませんけど。
金田 よろしいですか。まだ他に、今みたいに具体的な話も、どんどんしていったほうが、もっと分かりやすいのかなという気がします。ご質問はありませんでしょうか。まだほかに聞いておきたいということでも結構です。もしないようでしたら、やはりもう少し、こういういい事例があるよとか、私たちはICFに関してこういう形でうまくいっているとか、具体的な事例についてお聞きできれば理解しやすいのですが、どなたか先生いらっしゃいませんでしょうか。はい、大川先生お願いします。
大川 当事者の方がどう活用するのかという観点は大事なのですが、今日はお話をあまりできなかったので、させていただきたいと思います。この点ではご本人のニーズを真にかなえるということが大きいと思います。
その場合の希望に関してですが、どうしても当事者の方自身も、医療関係であれ、他の関係職種についてであれ、この職業であればこういう領域が専門だろうと思いこんでいらっしゃることに関してしか、いわゆる希望が出ないことが多いと思います。
例えば、私は医者ですが、医者に対してならば、例えば手が動くようにしてほしいとか、いわゆる心身機能レベルの訴えが多いわけです。だからと言って、それをそのまま、ある意味専門家が鵜呑みにして、それをやることが一番いいことだとはいえません。ただ本人・家族の希望を聞くだけではなくて、じゃあなぜ手を動くことを希望していらっしゃるのかを、もっと聞けば、実は家事という「活動」をやりたい、家事をやりたいのはなぜなのか、それは家の中での主婦としての役割を果たしたい、これは参加レベルですが、この参加が達成できることが、自分の生きることとしてはすごく大事と思っている。また家族に対する影響との関係で、主婦としての役割を果たしたいと。でも医者には、その専門である心身機能レベルのことだけを訴えている。でも本当の希望といえる参加・活動レベルを聞き出すということが必要です。それによってプログラムが違ってくるのですから。
こういうようにご本人の訴えを生活機能の3つのレベルとして専門家と当事者が一緒にきちんと整理していくことにICFは効果的なのです。具体的な例として、私は診療しているときに、どういうことがご希望ですかということを聞いて、そして目の前でそれを書いていくのですが、結果的にはICFのモデルで整理できるような位置に書いていき、ご本人に示します。そして実はこういう関係でしょうと、関係を示す矢印を入れながら本人と一緒に整理していくと、その後本当の希望が出やすい。
そして、そのような考え方をすることにご本人がなれていくことによって、将来色々な困難や、逆にもっとやりたいようなものが出てきたときに、専門家と一緒ではなく、ご本人だけでどのように専門家を活用するのかというところにも利用できると思っております。そのようにご本人の正しい希望というものを正しく引き出すときにもICFは活用ができるのかと思っております。以上です。
金田 ありがとうございます。
小林 お手元の資料の82ページに事例として書かせていただいたのですが、実際に障害ある当事者の講演内容を許可をもらって記載しています。その日は突然やってくるという形で、いわゆる登校途中に交通事故に遭って脊髄損傷になったと。足が動かない、腹筋背筋が効かないというような身体状況があって当然入院するわけです。入院した当時は、しばらく寝たきりかな、ベッドの上だけの生活かな。それが過ぎると座れるようになりたい。車いすに乗って外に出てみたい。脊髄損傷は、本人はよくなると思っていますので、早く元のように歩けるようになりたいというような目標に変わってくるわけですよね。そういう目標をもっているなか、ある日医者から「君は歩くことはできませんよ。もう一生車いすの生活ですよ」というふうな宣告を受けるわけですよね。そうすると、心理的には本人は歩くことへの執着心があります。それから車いすでスポーツなんか無理なんだ。これは経験がないものですから、車いすに乗ってスポーツなんかできないと思う。そして車いすの人たちとの交流を拒む。自分は障害になったけれども、昔のイメージがあるので、障害者じゃないので、ちょっと違うんだっていうイメージがあって、なかなか仲間と素直にコミュニケーションを取ることができなくなってくる。そういうことから、自分の障害から目を背けるようになってくる。非常に心理的には落ち込んでいくわけです。
そういう中で、障害を負って、今の自分に夢中になれるものが何かあるんだろうかという、目標がまったくなくなってしまっているということですよね。そういうところで、実際にいろんな人から、スポーツをやってみてはと誘われ、見に行くことから始まって、実際にやってみて変化が出てくるわけですね。その変化というのは、そこで書いているように、病院では教えてくれなかった知恵を先輩から学ぶことができたということですね。それは生活上のいろんな知恵です。脊髄損傷の人であれば、例えば排便をどうするだとか、排尿をどうするだとか、具体的に自分が困っていることを話すことによって、仲間からこのケースはこうですよ、私はこうしていますよといった形で、いろんな人からいろんな情報を得て自分なりに解釈して、自分のものにしていくことによって社会生活が自立していく。
それから練習でしたことも役に立つようになります。当然練習していくと筋力、呼吸機能、など身体能力の向上につながりそれが生活に生かされてくる。例えば移動が楽になったりだとか、仰位がうまくできるようになったりだとかですね、どこかに外出して公共交通機関を使って旅行に行けたりだとか、そういう生活の幅が広がってくるということ。
例えば皆さん方考えていただければ分かるのですが、車いすの人たちがホテルに泊まる。今はもうバリアフリーの部屋が必ずあるので、車いすの人もそう不便はないのですが、すべてバリアフリーであるかと言ったら決してそうじゃない。ユニットバスという形で、バス・トイレに入るための段差が20cmあったり、その奥にトイレがあってバスルームがある。じゃ、そういうところに車いすはどうやっていくのかと言ったときに、病院から退院したばかりの障害者は、そういう知恵を知らないんです。そこに、例えば部屋には椅子がありますから、椅子を中に置いて、ビニールシートをかけて、車いすからその椅子にまず移るんですよと。椅子に座ってから便座に移動します。このように生きた知恵を教わってくるわけですよね。そうするとできなかったことができるようになり、外出に対する自信ができどこでも泊まれるようになり環境の不十分なところでも対応する能力が付いてくることで活動範囲が広まっていくことになる。
そういうことが積み重なっていくと最後に書いてあるように心理的にも成長していくということにつながっていくだろうと思うんですね。スポーツをすることによって、他の先輩たちから生活の知恵を授かって、自分なりの生活テクニックを身につけて社会参加していくということが、スポーツの良さだろうと私は思っています。当然身体的機能が高まるということもすばらしいことだろうと思いますが、障害ある人が仲間から社会のなかで活動する為の情報(生活、仕事、スポーツ、遊び)を、スポーツ活動を通してえて得ることも大変重要である。
金田 ありがとうございます。では先崎先生お願いいたします。
先崎 先ほど大川先生のほうから、当事者の視点がディスカッションで欠けていたというところで、私のスライドをちょっと付け足します。当事者と、あと当事者の家族です。今さら私が話すことでもないのですが、リハビリテーションは現在、当事者、利用者主体というのが世の中の、世界的な流れです。その中で、先ほど大川先生のほうからご指摘があったように、当事者が、当事者の家族も含めてという意味ですけど、専門家をどう活用するか、そういう視点を育てるようなことができる。そういう私の印象をちょっと付け足させていただきます。
つまり本来、症例を出して、それで体育を利用したというのは、この場、体育の場の効果があるからです。こういう使い方をしてみました、というだけで手本ではないです。しかし、運動に関するこういう場が、実は対人関係の練習の場であったり、あるいはコミュニケーションの練習の場であったり、あるいは参加や活動を高めてくれる場であったりします。当事者と家族にとっても、体育の場がそうだと思うのです。もっと他に、自分の周りにこのような資源を置いておくことができれば、理想だと思います。
当事者も、あるいは当事者の家族も、あるいは体育に携わっている者も、漠然と感じてきていたことがきちんと文章になって、きちんと表せる。そして当事者の支援について、考えていくことができる。それがICFの考え方から見て得た収穫だったと思います。
先ほどの話に戻りますが、医療現場でなかなか、取り入れていけない、それは評価として見ると煩雑でいろんな因子が加わってきて、動いていくものですから。そういう中で、相互関係を見ながら、当事者や家族を応援していく。それが現在の、先ほどのリハビリテーションの流れだと、声を大にして言えると思います。ちょっと感想にしか過ぎませんが、付け足しをさせていただきます。以上です。
金田 ありがとうございます。大橋先生、お願いいたします。
大橋 この話の流れを受けてと言いますか、当事者の視点、当事者の参加という点で、ずっと精神障害分野のことをふまえて言わせていただいています。ICFの、私は一つの大きな意味合いとして、参加から考えるという、目標から下ろしてくるというアイディアが非常に有益であるし、ご本人にとっても非常に有益と言いますか、いいのかなというふうに思っているわけですが、例えば私は、つい数年前も、慢性で、帰るところがなくて入院している患者さん、社会的入院ということで、非常に問題になっている面ではありますけれど、その病棟の全員の患者さんに、担当の看護師さんたちが一斉にご本人の希望を聞き出したということがありました。長い入院歴の患者さんは何で今さら希望を聞くのかと。だいたい聞いてくれても、やってもらえるのか? というふうな反応がありまして。で、結局、よく聞くと、退院したいし地域で暮らしたいと。しかしそういう道が現実的に断たれたまま、もう5年、10年経っていると、もうそういう希望すら述べる気持ちもないし、言って何になるんだというようなこともあって、そういう反応があったわけです。実際には、いろんな職員が努力して、新しくできたグループホームだったり、何とか支援しながらアパートも可能だとか、いろいろ現実的なものが見えて初めて、患者さんの希望、どこで暮らしたい、どんな形で暮らしたいというものを取り上げられたという現実があったと思います。
そうでない段階では何がやられていたかと言いますと、症状だとか何かが、例えばこの人は人のタバコを吸ってしまうとか、そういう病棟内での、病院という環境に適応する上での問題点が挙げられ、かつ症状がやはり挙げられという、病院の宿命かどうか分かりませんけど、初めて参加へ向けて、つまりこの人はあそこのグループホームに退院していくという形で目標が決まって初めて、例えばそこでは朝食をグループで作るらしいから、それをこの人はできるだろうかという、参加に必要な活動レベルのことが取り上げられるということが初めて出てくるということがあると思います。
そういう、参加から考えてという、で、ご本人の希望があるというところから、どうやって実践の中で実現化させていくかというのは、かなり病院が伝統的に持っている、症状だとか病理面での問題をあくまでまず何とかしてからという医学的な発想のところに、ICFの発想を取り入れて、その発想が本当に持ち込められるかどうかというのは、非常にチャレンジだなというふうなことを思います。当事者の視点ということで言うと、そういう大きな体制、見方、病院という文化というあたりが、実はかなりネックになっているということを申し上げさせてもらいました。
金田 ありがとうございます。ご質問がありましたらお願いします。ご意見でも結構です。
会場 今、厚生労働省のほうで障害支援区分と言っていますが、支援区分の見直し、3年後の見直しに向かって、障害者団体との勉強会が行われていまして、明後日の2日の日も第3回目の勉強会というのが行われます。私はそれに日本障害者協議会として、陪席させていただいて、今までの3回までの討議を聞かせていただきました。佐藤先生も出ておられます。今日ご議論になっているような、例えば社会参加とか就労への参加とか、スポーツ活動への参加とかということが非常に大事だというお話、意欲を引き出す、ある生活レベルを変えるというような観点の大事な活動だというお話がなされていると思います。そういうことへの支援という観点からみると、今までもそうだったと思うのですが、百何項目チェックして評価して、そしてそれに対する支援はサービス料いくらということになっている厚生労働省の発想は、なかなか変わってこないような感じなんですね。社会参加とか就労への援助とかっていうことへの議論には今のところなっていません。
今までは障害者団体からのヒアリングですから、そうかもしれない。今後専門家の先生を交えた新たな程度区分とか支援区分とかというのを作っていくことになるんじゃないかと思うのですが、今日のような議論を入れた程度区分の、あるいは支援区分の、名前は支援区分と変わるようなのですが、支援区分の発想に変えていただくには、どういうことを突破していったらよろしいのかということ、もしご意見ございましたら伺えたらと思います。
金田 今のご質問にお答えいただくのですが、先生方には、このご質問も含めて、最後に今日の討論全体も振り返って、最後のコメントをいただきたいと思います。大川先生からよろしくお願いします。
大川 ご質問があったのでお答えしなくてはいけないのでしょうが、なかなか微妙な問題でして、確かに今の区分のもとになっているのは、生活機能の三つのレベルから行くと、ほとんどが心身機能レベルと、「活動」のセルフケアを中心としたごく一部であるというところに問題があると思います。それから、障害分野は障害に関して歴史は長いのですが、例えば今日私が最初に申し上げました主治医の意見書に関しても、介護保険でしたらば生活機能ということに関してのコメントがあるのですが、障害に関してはまだありません。障害という用語も使われ続けていますし、かえって歴史が短いほうが新しい考え方とかいうのは入りやすいのかなという感じがしています。
それでではどうしたらいいのかというところですが、それはやはり当事者の方が声を大きくして、そして理論的に訴えていかれることではないのかなと、ちょっと模範的な答えなのかもしれませんが、そういうように申し上げたいと思います。
最後に何かのコメントですが、医療の現場ではあまり使われていないとのご意見もありました。使っているところでは使っています。「リハビリテーション総合実施計画書」などではほぼ10年近く前からICFの考え方とはかなり入ってきているわけです。ここで一番大事なのは、ICFというツールを使うかどうかということではなく、やはり人をどのようにとらえて、医療や介護や福祉が何を目的としてやるのか、という基本的な、本質的な考え方が、大きく影響しているということです。いわゆる医学モデルにかなり偏っていれば、ICFでは医療では使えないとか、使う必要もないとか思われるのではないでしょうか。やはりその基本的な人の捉え方、評価を何のためにするのか、チームワークのとり方から考える必要があるのではないか思います。
ICIDHからICFになったように、社会や、その当事者の意識はかなり大きく変わっているわけです。本当の意味で当事者のためにという観点で、やはり専門家も変わるべきところは変わらなければならないのかなと思っています。「全人間的にみることが大事」とか、「チームワーク重視」とか「患者・利用者のために」とよく言われますが、それが単にスローガン的に使われないためにもICFは効果的と思います。
それから教育の観点からのご質問がありましたが、それとも関係することとして、今は国家試験でもICFの試験問題が出ています。すなわち卒前教育としては医療に関係する職種も教えていらっしゃるわけです。ところが卒業して、またそれ以前の臨床実習の現場に行ったら、ICFに立った考え方で話をしようとしても、質問しても、意見を述べようとしても、全然臨床の現場の方々と話が合わないと、大きな戸惑いがでています。専門家の現場は現場で、新しい考え方、世の中の流れを取り入れ、新しい人たち、そして新しい臨床現場のあり方をつくり、育てるという観点も大事と思っています。以上です。
小林 先ほどの質問に答えるだけの、私、知識を持っていないので、答えられません。最後になりますが、障害のある人たちがスポーツするときに、普及していく中で一番注意することは既存のスポーツのルールにとらわれないということです。障害があるためにできないことがあるわけですから、一般の方々が行っているルールに当てはめてしまうとできないということにります。対象となる障害者が、例えば卓球という競技を楽しむために、どういうふうな工夫をすれば卓球ができるか。重度の片麻痺、重度の脳性麻痺の方々が、ネット越しの卓球はできない。じゃあどうやればいいか。例えばペットボトルに柄を付けて、ユニフォックのボールでもいいんです。そういう大きなボールを、卓球台の上で、転がして打つことから始める。それが打てるようになったら、次、ボールを小さくする、打つ物を小さくするというふうに、その人の状況を見て、その人が楽しむために、どういう工夫をすればできるのかということを考えることが一番重要なんじゃないかと。卓球競技はサーブを打ってネットを越してという概念を、そのまま障害のある人たちに当てはめていくと「できない」になってしまいます。
いわゆる私どもは常に「できない」ではなく「できるためにどういうふうな工夫をすればいいか」ということを念頭に指導させていただいていますので、そういうところを皆さん方もやっていただければ、できないことがなくなっていくんじゃないかなと思います。どうも今日はありがとうございました。
先崎 まず今あったご質問に関してです。私も、結論から言うと大川先生と同じことになってしまいます。つまり今の評価では、確かに心身機能と、あとセルフケアの一部、そういうものしか見ていない。ただ、私個人の立場として言うと、私は身体のリハビリテーションと、精神のリハビリテーションと、そちらのほうもやっていきたい。当事者を広く人間として見たいという思いがあって、もっと広い意味で見ていきたいと思っています。そう常に考えているのですが、やはり行政としては、私も埼玉県の県立の病院で、更生相談で対応していましたが、やはり行政としては、ある枠の中でやっていかなくてはならないのです。それはご質問いただいた方も、十分ご存じなことで、今ここで言うわけもないことです。でも当事者と家族が声を上げて、その流れにのって行政に携わる人たちの個人個人の人間としての思いが実現できるということは、やはりあると思うのです。みなさんはその活動をされているわけですよね。
あと総括的なことなのですが、私も言い過ぎたきらいがあって、今、大川先生からありましたように、決して医療者がICFを取り入れてない、そういうことではないのです。ちょっと誤解があったみたいなので最後に付け足します。例えば、今月号の「理学療法ジャーナル」ですが、これはICFの特集を組んでいます。現場で患者さんを相手にしていますと、例えばPTなんか、実際、とても実務的だと思います。現場で身体の機能についての視点から、ICFの特集を組んだりしています。決して医療のほうでICFの考え方が、取り入れられてないということではありません。ただ思いとしては、もっと取り入れられていいはずなのに、未だ道半ばという思いがあります。私の僭越な言い方になってしまったことを、誤解しないでいただきたいと思います。以上です。どうも今日はありがとうございました。
金田 ありがとうございました。
大橋 ICFや、リハビリテーションという概念と言うか哲学って言いますか、私個人は、もともと社会参加を可能にするための援助を、どうやったら可能にできるのかということで見通しを与えてくれるツールだというふうに思っているところがあるわけですけど、先ほどのモデルにちょっとだけ話を戻します。時計のように人間はできていないと。ある部分を測って歯車のようなものとして、それが総合されて全体の動きが予測できるとか、因果関係で成立していれば、ここの歯車がちょっと偏っているから直せば全体としての動きが成立するということができそうなのですが、そうはなっていない。非常に環境だとか本人の意欲だとか、想像でききれない、予測でききれないアメーバと言いますか、新たな形へのチャレンジが成功したりという、いい意味での驚きを経験することが多々あります。
そこで最後に、先週「リカバリーフォーラム」という、精神障害者の領域のフォーラムがあって、そこで当事者が仕事などへの参加へ向けたことに関してですが、「私たちに失敗する権利をください」というふうにおっしゃっていました。もちろん、支援する側とすれば、失敗がないようにと思ったりしてしまうのですが、「失敗する権利をくれ」というふうに、権利をくれと言いますか、欲しいという。そういうことを、そういう思いを保障できるような、こちらの、私の立場からすればこちらのあり方というのを深く考えなければいけないなと思ったところです。以上です。
金田 どうもありがとうございました。今日は自分自身がいろいろと学ぶことが多くて、十分まとめきれたかどうか分かりません。
今日は、パネリストの皆さんからは準備いただいた話をたくさんしていただき、フロアからの質問も多くいただき、かなり充実した話になったんじゃないかと思っております。今後とも、やはりこの話は回を重ねて、もっと深めていかなきゃいけない内容かなと思いました。
パネリストの先生方、いろいろとありがとうございました。そしてご参加いただいた皆さんも、最後まで熱心なご質問や、討議をいただき、充実したグループの話になったと思います。今日はどうもありがとうございました。
以上
