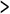論説 障害老人が地域で生活するための諸条件
論説
障害老人が地域で生活するための諸条件
―老人のリハビリテーションの経験から―
代々木病院理学診療科 二木 立
はじめに
1980年代を迎え、日本もいよいよ高齢化社会の仲間入りをしようとしている。長年欧米諸国に比べて格段と低いといわれてきた65歳以上老齢人口比率も1978年には8.6%となり、カナダと肩を並べるまでになっている。また、60歳以上の高齢者のいる世帯は、最近4年間で約4割も増加し、昨年には全世帯の31.3%にまで達している。
それだけに、老人のリハビリテーションのニードは今後飛躍的に増加することが予測される。しかし、老人のリハビリテーションは、その対象が膨大であるにもかかわらず、まだはっきりとした方向づけがなされていない。
一般に老人福祉の分野では、施設対策中心から在宅福祉対策重視への方向性が強調されている。そして、障害をもった老人にとっても、長年慣れ親しんできた地域で家族とともに生活できることの重要性は同じであり、これが老人のリハビリテーションの最大の目標とすらいえる。しかし、現実には、その前に幾多の困難が存在している。
小論では、私の勤務する病院での老人のリハビリテーション活動の小経験を通して、障害を持った老人が自宅で生活できる条件を探るとともに、それを阻害している東京および日本のリハビリテーション・老人福祉の水準の低さを明らかにしたい。
1.障害老人が自宅で生活できる条件―代々木病院での経験から
代々木病院は東京都渋谷区にある270床の財団法人立一般病院である。リハビリテーションに意識的にとり組み始めたのは1974年度からで、まだ6年の歴史しか持っていない。
一般病院の特徴として、リハビリテーション患者の大半が老人患者である。脳卒中患者を例にとると、平均年齢は66歳で、60歳以上が全体の78%を占めている(75~78年度の4年間の退院患者、以下同じ)。そしてこのような老人患者においては、リハビリテーションの主眼は基礎的な日常生活動作(ADL)の自立にあり、早朝の自宅退院が最大の目標とすらいえる。
当病院では、老人リハビリテーション患者の早期自宅退院を特に重視し、そのために、①ソーシャルワーカーの入院当日全患者家族面接制、②患者家族のリハビリテーションの場への参加・教育、③退院時家庭訪問・家屋改造の徹底、④退院後の往診、訪問看護、訪問理学療法の実施、および保健所、福祉事務所へ依頼しての保健婦、家庭奉仕員の派遣等の努力を払ってきた。
その結果、脳卒中患者を例にとると、約8割の患者は早期に(平均約2か月で)自宅退院させられることができている。しかし、障害をもった患者が自宅へ退院するためには、①自立度(日常生活動作レベル)、②家族・家屋・経済状態、③居住地の三点で様々な制約が存在している。以下、脳卒中患者について、それを具体的に示す。
(1) 自立度別の退院先
脳卒中患者の退院時自立度別の退院先を図1に示す。自立度は、全介助、ベッド上生活、屋内歩行、屋外歩行の4段階とした。
図1 脳卒中患者の退院時自立度別の退院先
全体では79%の患者が直接自宅へ退院する一方、10%の患者(大部分は壮年患者で平均年齢55歳)はより長期間のリハビリテーションのため専門病院へ転院し、8%の患者は老人病院、特別養護老人ホーム等の長期療養施設へ転院している。また、当院は脳外科を有していないため、脳動脈瘤等の手術適応のある一部の患者(3%)は、早期に脳外科を有する病院へ転送している。
退院時自立度別に退院先をみると、自立度が低下するに従って自宅退院が減少している。特に、屋外歩行ではほとんどの患者(94%)が自宅退院しているのに対して、全介助ではそれは半数に満たず(42%)、ほぼ同数の患者(38%)が長期療養施設へ入所しているのである。
(2) 全介助者の家族・家屋・経済状態
次に全介助者の家族・家屋・経済状態等を自宅退院群と長期療養施設群とで比較したのが表1である(本表のみ75年度~78年度前半の3年半)。
| 自宅 | 長期療養施設 | ||
| 患者数 | 11人 | 10人 | |
| 年齢(平均) | 72歳 | 73歳 | |
| 家族数 | 3人以下 | 0人 | 8人 |
| 平均 | 5.2人 | 2.5人 | |
| 家屋 | 持家 | 8人 | 3人 |
| 部屋数(平均) | 4.1室 | 2.6室 | |
| 生活保護受給世帯 | 0世帯 | 2世帯 | |
平均年齢は自宅退院群72歳、長期療養施設入所73歳で同じである。表には示さなかったが、医学的リハビリテーションの阻害因子からみても、両者で大きな差はみられない。そして大部分の患者が中等度~重度の痴呆を有している。
しかし、家族数、家屋、経済状態をみると両群には根本的な差がみられる。
最も著しいのは家族数(患者も含む)で、自宅退院群では3人以下が全くおらず、平均5.4人と非常に多いのに対して、長期療養施設入所群では3人以下が8割、平均2.5人と、自宅退院群の半分以下にすぎない。家屋をみても、自宅退院群の持家72%、平均部屋数4.1室に対して、長期療養施設入所群では持家30%、平均部屋数2.6室にすぎない。経済状態も、自宅退院群がすべて勤労世帯であるのに対して、長期療養施設入所群では逆に生活保護受給世帯が2世帯存在する。
なお、自宅退院群の主たる介護者をみると、嫁が大部分(73%)である。このことは、東京という大都会でもまだ“日本的家族様式”が残っているとともに、その重荷が嫁に大きくのしかかっていることを示している。
(3) 全介助者の居住地別退院先
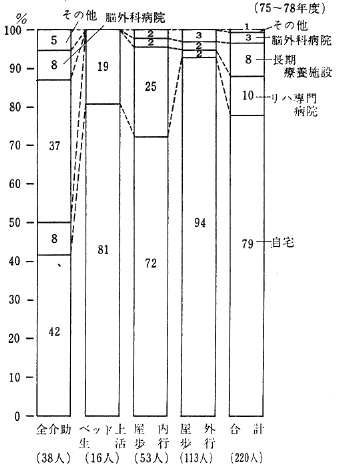
最後に、退院時全介助者の居住地別退院先を図2に示す。
図2 退院時全介助者の居住地別退院先
当院の存在する渋谷区に居住する患者は、脳外科病院等へ転院した患者を除けば、ほとんど自宅へ退院しているのに対して、他区の患者では、自宅退院は33%にすぎず、半数(52%)が長期療養施設へ入所している。
このような著しい地域差は、先に述べた、老人患者の自宅退院のための様々な努力が、地域患者には効を奏していても、それ以外の患者に対しては極く限られた効果しかもたないことを示している。それだけに、老人のリハビリテーションにおける“地域性”の重要性が浮きぼりになっているといえよう。
以上、脳卒中患者を例にとり、障害老人が自宅へ退院できる条件を検討してきた。
障害老人が自宅へ退院(自宅で生活)するためには、①自立度の点からは、歩行が可能であることが決定的に重要である。そして、全介助(寝たきり)の老人が自宅退院するためには、②家族・家屋・経済条件にめぐまれ、しかも③退院後も継続した医療・リハビリテーションサービスを受けられることが必要である。
しかし、②を満たす老人はむしろ少なく、それだけに老人のリハビリテーションではすべてを在宅対策に解消することはできず、良質の収容施設が地域ごとに設置されることが不可欠である。また、③は一医療機関の枠を越え、公的対策が確立される必要があることは論をまたないであろう。
2.東京都のリハビリテーション・福祉施設の貧困と偏在
しかし、日本の首都である東京都においてさえこのような対策は著しく立ち遅れている。それを二つの指標から示そう。
(1) 医学的リハビリテーション施設
まず医学的リハビリテーションの普及という面からみると、東京都においては、その施設が不足しているだけでなく、大病院に偏在している。
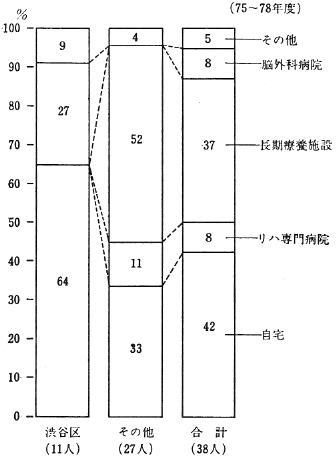
東京都の病床規模別一般病院数及び身体障害運動療法、同作業療法承認一般病院数を図3に示す。
図3 病床規模別一般病院数及び身体障害運動療法、同作業療法承認一般病院数(都内)
(資料)厚生省「医療施設調査」昭49年末
東京都民生局調べ昭51年末
一般病院のうち、身体障害運動療法、身体障害者作業療法の承認を受けている病院は、1976年末でそれぞれ58病院、18病院にすぎない。これは一般病院総数のそれぞれ8.6%、2.7%である。しかも両者とも大病院が大部分であり、中小病院が大部分である一般病院全体の分布と著しい対照をなしている。つまり、身体障害運動療法承認の一般病院の平均病床数は474床、身体障害者作業療法の承認病院の平均病床数に至っては544床と、一般病院全体の115床の4~5倍に達している。それに対して、一般病院の78%を占める199床以下の中小病院のうち、どちらかの承認を受けている病院はわずか2%にすぎない。
そして、このような大病院に老人が仲々入院できないのは周知の事実であり、そのために、老人患者の多くが、現代リハビリテーション医学の常識である発症後早期のリハビリテーションの恩恵に浴していないのである。
(2) 特別養護老人ホーム
次に、東京都の医療・福祉施設の地域的偏在を示したのが表2である。先に述べたように、老人リハビリテーション患者の“地域”は非常に狭く、本来は各区、各市町村別に検討すべきではあるが、資料の都合上、23区と三多摩に区分して検討した。しかし、これだけでも、老人福祉施設の異様な偏在は明らかである。
| 総数 | 23区 | 三多摩 | 公立施設比率 | |||||||
| 実数 | 人口10万対 | 実数 | 比率 | 人口10万対 | 実数 | 比率 | 人口10万対 | 東京 | 全国 | |
| 人口 | 万人 1154.0 |
― | 万人 864.7 |
% 74.9 |
― | 万人 289.4 |
% 25.1 |
― | ||
| 全病院 | 739 | 6.3 | 547 | 74.0 | 6.3 | 192 | 26.0 | 6.6 | 8.5 | 18.1 |
| 一般病院 | 669 | 5.7 | 531 | 79.4 | 6.1 | 138 | 20.6 | 4.8 | 8.2 | 19.2 |
| うち総合病院 | 96 | 0.8 | 83 | 86.5 | 1.0 | 13 | 13.5 | 0.4 | 25.0 | 49.3 |
| うち大学病院 |
25 |
― | 23 | 92.0 | ― | 2 | 8.0 | ― | ― | ― |
| 救急病院 | 368 | 3.2 | 311 | 84.5 | 3.6 | 57 | 15.5 | 2.0 |
― |
19.0 |
| 精神病院 | 57 | 0.5 | 12 | 21.1 | 0.1 | 45 | 78.9 | 1.6 | 5.3 | 5.4 |
| 特別養護老人ホーム | 40 | 0.3 | 7 | 17.5 | 0.1 | 33 | 82.5 | 1.1 | 2.6 | 19.6 |
(資料) 総理府『日本統計年鑑』、厚生省『医療施設調査』、東京都『社会福祉の手引』
(注) 特別養護老人ホームは1976年。
つまり、病院のうち、総合病院、大学病院といった高機能病院が23区に偏在しているのと対照的に、精神病院と特別養護老人ホームは三多摩に極端に偏在している。人口10万人対特別養護老人ホーム数は23区の0.1に対して、三多摩はその11倍の1.1である。このことは、両施設が医療の地域性とは別の論理で建設されていることを示しており、隔離施設化の危険性さえ秘めているといえよう。
実際、当院の退院時全介助で長期療養施設へ入所した患者は、9割が23区内に居住していたにもかかわらず、9割が三多摩の施設へ入所しているのである。
3.日本のリハビリテーション・老人福祉の国際的立ち遅れ
最後に、国際比較の視点から日本のリハビリテーション・老人福祉の検討を行う。1978年度に国民医療費が10兆円を突破して以来、日本の医療が欧米水準に到達したと喧伝されているが、リハビリテーションの分野でみる限り、彼我の格差は歴然としている。
(1) 医学的リハビリテーション
まず、理学療法、作業療法の設備、サービスを有する病院数の比較を表3に示す。
| 調査年 | 理学療法の設備・サービスを有する病院 | 作業療法の設備・サービスを有する病院 | |
| スイス | 1975 | 60% | 39% |
| カナダ | 1974 | 46% | 19% |
| アメリカ | 1972 | 66.9% | 25.8% |
| 日本 | 不詳 | 7.5% | 1.9% |
注) 日本は健康保険法の特別基準として身体障害運動療法、同作業療法の認められている病院各々540、140の一般病院総数に対する比率。
日本の理学療法7.5%、作業療法1.9%はアメリカ、カナダ、スイスの水準のほとんど1/10にすぎない。
次に、理学療法士、作業療法士数の比較を表4に示す。
| 調査年 | 理学療法士 | 作業療法士 | |||
| 実数 | 人口10万対 | 実数 | 人口10万対 | ||
| スウェーデン | 1975 | 4,030 | 49.1 | 1,810 | 22.1 |
| オランダ | 1975 | 6,500 | 47.3 | ― | ― |
| イギリス (イングランド) |
1975 | 5,042 | 10.9 | 1,944 | 4.2 |
| フランス | 1975 | (30,281) | (57.6) | ― | ― |
| 西ドイツ | 1976 | 8,834 | 14.4 | 1,572 | 2.6 |
| デンマーク | 1975 | 4,000 | 80 | 1,300 | 26 |
| カナダ | 1976 | 3,065 | 13.3 | 1,384 | 6.0 |
| アメリカ | 1974 | 18,000 | 8.5 | 8,000 | 3.8 |
| 日本 | 1976 | 1,951 | 1.7 | 623 | 0.6 |
注1)デンマークと日本は有資格者数(デンマークは矢谷氏資料による)。他は、就業者数。
2)イギリス(イングランド)はNHS関係(病院と地域保健)のみ。
3)フランスの理学療法士はマッサージ・運動療法士。
4)西ドイツの理学療法士は医療体操士。
日本の理学療法士の人口10万人対1.7人は、欧米最高水準のデンマークの80人のわずか2%、最も少ないアメリカ(ただし大学教育)の8.5%と比べても20%にすぎない。作業療法士についても、日本の人口10万人対0.6人は、最高のデンマークの26人の2%、最も少ない西ドイツの2.6人と比べても23%にとどまっている。
(2) 福祉サービス
老人ホーム定員数の比較を表5に示す。
| 調査年 | 定員数 | 常勤職員数 | ||||
| 実数 | 人口1万人対 | 定員数/病床数×100 | 実数 | 定員100人対 | ||
| スウェーデン | 1975 | (95,592) 59,892 |
(116.5) 73.0 |
(108.7) 68.1 |
― | ― |
| オランダ | 1975 | (169,042) 129,132 |
(125.3) 95.7 |
(167.5) 128.0 |
40,547 | 31.4 |
| イギリス (イングランド) |
1976 | 160,758 | 34.6 | 29.4 | ― | ― |
| フランス | 1974 | 358,148 | 68.4 | 66.5 | ― | ― |
| イタリア | 1972 | 135,138 | 25.0 | 23.4 | ― | ― |
| 西ドイツ | 1969 | 311,437 | ― | ― | ― | ― |
| 東ドイツ | 1976 | 116,281 | 69.4 | 64.4 | ― | ― |
| デンマーク | 1976 | 46,525 | 91.9 | 108.3 | 33,429 | 72 |
| カナダ | 1975 | 85,786 | 51.7 | 58.0 | ― | ― |
| アメリカ | 1976 | 1,406,778 | 65.5 | 101.8 | 712,000 | 66.2 |
| 日本 | 1976 | 128,595 | 11.5 | (9.0) 11.0 |
42,788 | 33.3 |
注1)オランダとイギリスは定員数でなく入居者数。
2)スウェーデンとオランダの( )内は老人ホームにナーシングホーム(病院扱い)の定員数を加えたもの。
3)イギリスの入居者数は障害者、老人収容施設への65歳以上の入居者数。
4)カナダはケベック州を除く。
5)アメリカはナーシングホーム、常勤職員数は1973~74年の実態調査による。
6)日本の( )内は、有床診療所病床数を加えて計算したもの。
日本の人口1万人対定員11.5人は、欧米諸国中最高のオランダの125.3人(ナーシングホームを含む)のわずか9.2%、最低のイタリアの25.0人と比べても46%にとどまっている。老人ホーム病床数と病院病床数との比率をみても、スカンジナビィア諸国とアメリカでは病院病床数を上回る老人ホーム(ナーシングホーム)定員数を持っているのに対して、日本の老人ホーム定員数は病院病床数の11.0%にとどまっている。
最後に、在宅福祉サービスの比較を表6に示す。
| 調査年 | ホーム・ヘルパー | 対象者数 | |||
| 実数 | 人口1万人当たり | 実数 | 人口1万人当たり | ||
| スウェーデン | 1976 | 73,663 | 89.4 | 341,580 | 414.7 |
| オランダ | 1974 | 72,786 | 53.5 | 189,000 | 139.0 |
| イギリス (イングランド) |
1976 | 43,892 | 9.5 | 652.8 | 140.6 |
| デンマーク | 1976 | 16,177 | 31.9 | ― | ― |
| アメリカ | 1976 | 81,730 | 3.8 | ― | ― |
| 日本 | 1976 | 12,120 | 1.1 | 世帯 896.88 |
― |
注1)スウェーデンの対象者は老人と障害者のみ含み、児童を持った家庭は除く。
2)オランダ、イギリス(イングランド)の対象者はそれも含む。
3)日本の対象者は老人、身体障害者及び重症心身障害児(者)で、ホーム・ヘルパー(家庭奉仕員)1人当たりの平均担当世帯7.4世帯から逆算。
この面での日本と欧米との格差は、以上のどの指標よりも著しい。
人口1万人対ホームヘルパー数は、日本のわずか1.1人に対して、スウェーデンは89.4人と日本の81.3倍、オランダも53.5人で日本の48.6倍である。アメリカは従来西欧諸国に比べて在宅福祉サービスが立ち遅れているといわれてきたが、それでも人口1万人対3.8人で日本の3.2倍の水準である。
なお、表には示さなかったが、欧米ではほとんどの国で訪問看護が医療保険(保健サービス)の適用となっている。それに対して、日本ではいまだにそれが認められておらず、一部の自治体、保健所、医療機関等で先導的に行われているにとどまっている。
おわりに
以上、私の勤務する病院での老人のリハビリテーション活動の小経験を通して、障害を持った老人が自宅で生活できる条件を探るとともに、それを阻害している東京および日本のリハビリテーション老人福祉の低水準を明らかにした。
昨年の「厚生白書」は「我が国の社会保障は、…西欧諸国にそん色のないものである」(183ページ)と豪語している。しかし、リハビリテーション・老人福祉の分野でみる限り、欧米諸国と日本との格差は歴然としているといえよう。そして、高齢化社会を迎えるにあたり、障害を持った老人のための施設サービスと在宅サービスの両者を抜本的に改善することが焦眉の課題となっている。
文献 略
(財)日本障害者リハビリテーション協会発行
「リハビリテーション研究」
1980年3月(第33号)2頁~7頁