〈事例報告〉 重症心身障害児の早期療育指導
〈事例報告〉
重症心身障害児の早期療育指導
内藤とし子*
はじめに
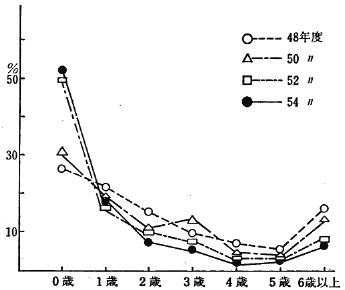
肢体不自由児施設の一般的機能としては入園(収容)部門と外来部門があるが、外来部門は障害児であることが疑われたり、明確になった時点で初めて紹介され療育指導を受ける部門であり、表1のごとく初診年齢は早期発見、早期療育の提唱により、0歳児の増加傾向がみられる。北療育園ではこの外に、通園部門、在宅心身障害児巡回療育指導(以下巡回指導と略す)部門を併有しており、通園部門はおおむね2歳より就学前までの肢体不自由児通園施設であるが、母子通園制により、訓練、保育等を実施しているので入園部門に比較して重度の障害児も入所している。巡回指導部門では、肢体不自由を伴う心身障害児という幅広い対象で、①在宅障害児への訪問指導、②保健所を中心とした早期発見、早期療育のための検診及び療育指導、③専門職の確保ができていない小規模通園施設等への技術援助等を実施している。このように北療育園は大きく分けて四つの機能を有しているが、それぞれの部門での療育指導の実際を医療ソーシャルワーカー(以下、MSW)の視点を通して報告していきたい。当園での入園部門を除いたサービスの対象児は大変に幅が広く、運動発達遅滞児から、肢体不自由児、精神薄弱児、重症心身障害児等さまざまである。重症心身障害児の定義もさまざまで、行政上、入所基準上、処遇上などの対象規定があるようなので、ここにあげた事例も必ずしも重症心身障害児ではないとの御批判もあるかと思うが、特に重症心身障害児という枠で業務していない関係上、厳密さに欠ける点はお許し願いたいと考える。
表1) 年度別初診年齢の推移
外来部門の事例
氏名 K.I.男 52.5.13 生
病名 脳性マヒ、精神薄弱、てんかん、盲
初診 52.9.5
出生歴
妊娠中特に異常なく軽度貧血のみあった母より在胎41週、3860gで出生。生後5日目で黄疸強度、呼吸不全となり日赤に転院、約3か月にわたり保育器収容後、6173gで退院。退院時に脳障害の可能性を指摘されている。
経過
―0歳代―
保健所の乳児検診で異常を疑われ、当園巡回指導班の医師による保健所での検診を受け、脳性マヒと診断され、生後3か月で外来療育が開始された。週1回の訓練指導、整形外科医と小児科医による定期的診察で経過をみていく。追視が(-)なので視力障害を疑われ、5か月で眼科診を行い、盲であることが明確になる。発作はなかったが、脳波異常も心配されたので脳波検査実施、ボーダーラインとの診断を受ける。5か月で離乳開始の指導を小児科医により受け、それに伴い食事指導を経過をみながら3回にわけて実施。食事指導は、栄養士・言語治療士・看護婦のチームにより食事に問題のあるケースに具体的な指導をしており、この事例では、①食事の内容:ミキサー食から全粥程度への変更、便秘なので野菜等の食べさせ方、②食事の姿勢:そり返りが強いため、抱き方の指導、咀嚼せず丸のみ込みなので刺激の仕方などの指導を受け、母親の熱意もあって内容の進展がみられている。
―1歳代―
0歳代にはショックを受けながらも母自身夢中で通院していたが、機能面の進歩がほとんどなく重度障害児であることが徐々に明らかになってきた段階で、医師より母の意欲がなくなってきているとの連絡を受けた。MSWによる面接や、担当保健婦との連絡を密にして、訪問等による指導、助言を求めた。視力障害に関しては、東京都心身障害者福祉センターを紹介し、視力障害科で月1回経過をみてもらえることとなった。1歳3か月ごろより夜間なかなか眠ってくれないとの訴え多くなり、脳波再検し異常との診断で抗痙剤投与開始される。風邪をひきやすく、体調くずすことも多く訓練が十分できない状態が多かった。
―2歳代―
心身障害者福祉センターを通して、視力障害+肢体不自由の身体障害者手帳の申請をし1級の手帳が交付される。区内の障害児親の会を紹介し、親の会で行っている集団保育への参加をすすめる。保育重点で医療スタッフは不在という状態と、精神薄弱児が多く、寝たきりの重度児もいないこともあり、母は通う気持ちになれず、むしろ将来を考えて、通院・通所のため運転免許をとりたいとのこと。教習所に通う間、訓練を減らさないために、保健所での巡回指導班の訓練日(検診後経過観察になった乳児の訓練指導を行っている)に月1回程度通ってもらうことにした。母免許取得後、地域の親たちとのつながりという観点から再度親の会への参加をすすめ、集団保育に通うこととなった。首坐り(-)、坐位(-)、介助して寝返り(+)、発語(-)、手で顔をうつなどの常動行動(+)になってきた。
―3歳代(現在)―
区立の身障センターが設立され、心身障害児の通園が開始されたので申し込みをしたが返事がないままになっていたが、親の会で知り合った子供たちが身障センターに通って変化しているので、来春は是非入所させてもらいたいと意欲的になっている。ただ外来に通いながらも、可能性のあることは何でも試みてみたいと整体術に通い始めたり、脳外科で手術をすすめられて迷ったりもしている。生活リズムが狂いやすく、体調を悪くして寝かしている日が多いので、昼・夜取り違えた生活が続いているのが現在一番困っているとのこと。母は落ち着いてきており、疲れた表情もみせないが、まだまだ悩みも多い現状である。
まとめ
母親自身、諦めと期待の中で現在も揺れ動いており、良いと言われる療法を探し求めている。確かに、3年にわたる外来通院でも、体力的には多少安定してきているが、機能的変化はほとんどなく当然とも言える。保健婦の協力や巡回班での一時的な対応で中断せずに継続できたし、障害児の親たちとのふれあいの中で表情も明るくなり安定はしてきた。乳・幼児期の母親指導は、障害受容を形成していく時期であり、きめ細かさが要求され、しかも母の訴えをじっくり聞いてあげる場面を設定し、母のおかれている状況への共感と励ましが重要と思われる。
通園部門の事例
氏名 K. H. 男 49. 9.20生
病名 点頭てんかん、脳性マヒ、精神薄弱
初診 50.5.14
出生歴
妊娠中は特に問題なく、在胎40週、2900gで出生。仮死と臍帯てん絡があり、酸素吸収で蘇生、哺育器収容や尿道感染により髄膜炎併発し4か月入院。50.3.大学病院で小頭症と診断される。
当園での経過
7か月で保健所より当園を紹介されたが、初診日のみで中断しているため、MSWが電話で様子を聞く。初診直後ひきつけがあり入院し、点頭てんかんと診断された。その後も発作→入院のくり返しで、医師より訓練はしない方が良いと言われて来園していない由。落ち着いたら再診してもらうこととする。
52.8.30(2歳11か月)再初診となった。首坐り(-)、坐位(-)、移動(-)、寝返り右側のみ可の状況で9月より外来訓練開始する。3歳で理学療法士のすすめもあり通園希望するも、喘息とけいれん発作が日に10回もある状況なので、体力的に週3回の通園は無理との小児科医の判断であった。食事もおもゆ程度のものなので、食事指導等を通して体力つけてからということになった。
4歳時、発作の回数もへった。移動も気がむけば寝返りで左右とも可となり、坐位も持ち込めば数秒可となり、54年4月から年少組(うさぎ組)に通い始める。
通園での経過
通園の日課は表2の通りで、りす、うさぎ組の隔日通園になっており、うさぎ組は入園当初子供たちの馴れる状況をみながら徐々に時間延長して実施している。
|
りす組(年長) |
うさぎ組(年少) |
||||
|
時間 |
日課 |
園児の活動内容 |
時間 |
日課 |
園児の活動内容 |
| 9:40 |
登園 |
連絡帳出し、スタンプ押、自由遊び | 9:40 |
登園 |
りす組と同じ |
| 10:10~ |
集合 |
玩具類の片づけ、体操、朝のあいさつ、人数調べ、カレンダーめくり | 10:00~ |
集合 |
|
| 10:30~ |
訓練 |
担当制により2つのグループで実施
グループで訓練 |
10:20~ |
訓練 |
|
| 11:45~ |
昼食準備 |
排泄、手洗い 食事準備 |
11:30~ |
昼食準備 |
|
| 12:00~ |
昼食 |
食事 | 11:45~ |
昼食 |
|
| 13:00~ |
午睡 |
12:30~ |
午睡 |
||
| 14:00~ |
意図的保育 |
月案に基づいて行う
週1回グループわけして行う |
13:40~ |
意図的保育 |
後期(10月)より週1回グループで保育を行う |
| 15:00~ |
おやつ |
排泄、手洗い、おやつ | 14:30~ |
おやつ |
りす組と同じ |
| 15:30 |
帰園 |
帰り仕度、あいさつ | 15:00 |
帰園 |
|
入園当初、場に馴れず2か月間はほとんど泣いてすごす。話しかけても反応(-)だが、テープレコーダーが好きで、通園でもテープ使用して御気嫌をとっていたが、保母の指導で中止する。4か月目にはテープなしでも泣かずに生活できるようになり、喜ぶと声をあげるようになった。食事量も増え秋頃より体力がついて、今までは2か月に一度位は発熱→肺炎で入院していたが、入院をほとんどしないですむようになった。時間排尿でオムツをとる練習も開始し、食事内容もキザミ食→普通食へと変化し始めた。母は何もできないと思っていたが、やってみると子供がずい分変化すると評価していた。が何よりも親同士の交流で得るものが大きく、教えられることも多く、夏休みに初めてグループで小旅行したことで自信がつき、正月には新幹線で実家に帰れたと非常に生き生きと話してくれ、母親自身の変化が大きかったようだ。
2年目に入り、来春就学をひかえ、坐位の確立、移動の何らかの形での実用化、食事介助がだれからでも受けられるようにしたいとの目標を決めてがん張っている。
食事指導:抱っこ→坐いす→坐位保持いすと姿勢保持を工夫し、全介助ではあるがだれの手からでも食べられるよう介助者の交代(職員や他の父兄)を試みている。
排泄指導:時間での排尿指導、オムツの除去を目標。抱っこでなく支えてだがオマルにすわっていられるようになった。しびんも併用中。
保育:身体を動かしての遊びを重点にし、静的な遊びから動的な遊びへ興味の転換を図っている。好きなこと嫌いなことが明確になり、ボンヤリしていることも多いが、テープだけでなく興味の幅も広がってきつつある。
まとめ
集団参加で母自身と子供自身の成長を促した。母が自信をつけ積極的になることで、子供への接し方が大きく変化し、泣かせず気嫌よく生活を過ごすことから、日常生活への具体的な取り組みで子供の変化の可能性をみつけていっている。来春の就学を目指して意欲的になっている。
巡回指導の事例
氏名 K.K.女 47. 3. 29生
病名 てんかん、精神薄弱、先天性免疫不全
初診 48.3.23
出生歴
36歳で初産の母より在胎36週、早期破水のための帝王切開で出産。3000g。生後2日目に高熱、哺乳力不良のため日赤病院へ転院し1か月間入院。その後、大学病院で経過をみていたが、11か月で脳性マヒの疑いで北療育園を紹介される。
当園での経過
初診後1週間目にけいれん発作、発熱で当園に緊急入院約1週間する。退院後も状態があまり良くなく、小児科の管理下で経過みており、訓練できなかった。1歳2か月より諸検査とてんかん治療のため5か月間他院入院し、先天性免疫不全があることがわかった。以降当園通院は中断していたが、療育中断児調査の過程で在宅のままになっていることがわかったので、主治医と相談の結果、外来通院での訓練は好ましくないが、在宅指導でなら訓練しても良いとの了解が得られたので、月1回程度の訪問指導をすることとなった。
巡回指導での経過
51.8.18.(4歳)第1回の訪問を、理学療法士、看護婦、MSWで実施。子供の状況:寝返り、背ばいで移動ができる。坐位(-)。オムツ使用。食事はキザミ食で全介助。ストロー使用できない。発語(-)。ひもを引っぱって遊べる。風邪ひきやすく、ほとんど一日を室内で過ごし、病院に通う時のみ外出。アパートの隣り近所との交際はあって、買物などの間本児をみてもらえる由。
訓練:四つばい移動、坐位保持を目標に開始。生活指導:食事内容は親がかなり工夫して与えていたが、抱っこでなく坐位保持いすの導入と、ひもで遊べる位なので、手で持てるものは持たせて食べることと排泄指導を行った。買物時の援助、他人に馴れることも考慮し、ホーム・ヘルパーの協力も得ることにした。月1回の訪問と家庭内で他児との接触なく育てていたため、母親も訓練には関心を示すが、生活面での変化は困難であった。オムツの徐去は1年かがりで、時間排尿により可能となったが、坐位保持いすの利用は、就学後までで約3年間位かかっている。MSWは53年4月就学年齢に達するので、52年夏より就学に関しての調整を行い、親の意向、区教委との相談の結果、区の訪問教育を受けることに決まった。就学後に訪問教師との合同訪問も実施したが、教師側に訓練面への関心が薄く、こちらも積極的な働きかけをしなかったため、良い連携はとれずに終わった。54年度より、区から都立養護学校の訪問学級に変更し、巡回指導班も2か月に一度程度の訪問となる。医師の派遣ができなかったので、必要な補装具等の交付を受ける時に整形受診も兼ねて2年に1~2度経過をみてもらった。初年度は外来受診後発熱し、母を神経質にしてしまった。
訪問開始後丸4年を経過し、スタビライザー使用で躯幹も多少安定しており、坐位保持の時間が少しのび、寝返り、肘ばいでの移動も活発になっている。交友関係(-)で母と1対1の生活なのが最も気がかりな点である。
まとめ
身体的理由で通院できず在宅になっていたケースを掘り起こしたが、これ以外にも家庭的理由や親の意欲喪失等で療育を中断しているケースは多いと思われる。生活面での相談をする場もないまま母子二人で孤立した生活をして送っていたこのケースも、ホーム・ヘルパーや訪問教師によって対社会的接触が多少とも可能になった。
おわりに
在宅重障児の乳児期から就学までの事例を、各部門でのかかわりの経過から報告した。この事例は皆、一生懸命に障害児を育てており、地域の人たちや障害児をもつ親たちとのふれあいの中で、子供をよりよく育てようと努力している(今後子供の成長と共に、前途への困難は想像にかたくない)。
乳幼児期は障害が重度になればなる程育児も困難であり、健康保持・食事・睡眠等が順調にいかない例が多く、家族も看病に疲れ果ててしまう。発熱・痙攣発作などで入・退院を繰り返し、早期療育を開始しても訓練できる時期が少なく、なお障害を重度にしてしまうという結果になり、重度幼少児の医療の充実が望まれる一方、頻回の入院での経済的圧迫も大きく、乳児医療の公費負担制度の導入も望まれる。
重障児療育は長期にわたる母親の根気・努力が求められ、しかも介護は大変である。母親の疲労、心痛は大きく、心身両面の援助を必要としている。外来での対応は限界があり十分とはいえず、むしろ地域での身近な援助者が重要であろう。介護にあけくれ、孤立化しやすい家族にとって、相談相手や語り合える仲間の幅が広がることが望ましく、地域の保健婦、ソーシャル・ワーカー等の積極的な働きかけが求められており、障害児の親たちとの交流の場へつなげていく必要がある。
年長になるに従い、両親の健康不安や将来の生活保障への不安も深刻化する。重障児の緊急一時保護制度等もあるが、イザという時にすみやかに対応できるよう、なお一層の充実が求められている。安心して障害児とその家族が生活できる状況はまだまだ遠く、課題も多いが、家族や関係者の努力で少しずつ改善されてきており、今後も協力を深めながら進めていくしかないだろう。
*東京都立北療育園MSW
(財)日本障害者リハビリテーション協会発行
「リハビリテーション研究」
1980年12月(第35号)37頁~40頁