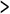第16回リハビリテーション世界会議「ポスターセッション」 呼吸障害(不全)に対するリハビリテーション
第16回リハビリテーション世界会議「ポスターセッション」
【医学リハビリテーション】
呼吸障害(不全)に対するリハビリテーション
REHABILITATION FOR RESPIRATORY FAILURE
芳賀敏彦*
はじめに
身体の障害には大きく分けて四肢、体幹のかかわる運動(個体全体および局所)機能と、中枢末梢神経のかかわる神経・精神障害と内部臓器のかかわるいわゆる内部障害がある。
内部障害はその機能に従って循環障害、呼吸障害、排泄障害、消化・吸収(代謝も含む)障害、その他内分泌障害等に分けることが出来る。またこれ等は個々に独立しているのでなく、生体においては当然重複する部分があるが一応ここでは独立して述べる。
さて、どの機能の障害も人間が生存して行く上で大切であるが、その中でも生命を維持して行く上で最も大切なのは呼吸、循環、消化である。特に呼吸、循環機能は数分その機能を停止したならば、適切な処置すなわちこれらの機能を代償する酸素投与、人工呼吸器、心マッサージ、人工心臓等がない限りその生存は危ぶまれる、また仮に完全に停止しなくても障害があれば、その生存期間や生存の質に大きな影響が与えられる。この意味で呼吸障害対策は大切であり、その全人的ケアであるリハビリテーションは欠かすことの出来ない方策である。
定義
呼吸障害(不全)については1968年笹本、横山により“呼吸不全とは動脈血ガス、特に酸素または炭酸ガスが異常な値を示し、そのために生体が正常な機能を営み得ない状態”とされている。これはあくまで定義であって、実際の患者さんを目の前にして呼吸不全であるかどうかは決められないため厚生省の特定疾患調査研究班では次のような診断基準を決めた。すなわち、“室内空気吸入時の動脈血O2分圧が60mmHg(Torr)以下となる呼吸障害、またはそれに相当する呼吸障害を呈する異常状態を呼吸不全と診断する”とした。また呼吸不全を動脈血CO2分圧が異常な高値を呈するものとそうでないものとに分類する、とした。またこのような状態が少なくとも1ヵ月間持続するものを慢性呼吸不全状態とした。
これを要約すると空気吸入でPao2が60Torr以下、またはPaco2が異常高値(Paco245Torr以上)でそのために生体が正常な機能を発揮されない状態である。前半は動脈血を採血すれば今日では3分以内にその値が出るのですぐ分かる。後半が具体的に何であるかは難しいが一般には息切れという臨床症状によって行動(移動動作を中心に)出来にくい状態である。
さてこのような状態下でのリハビリテーションとは何であるかである。リハビリテーションについてはWHO、米国リハビリテーション協会等々の定義がある、しかしこれを呼吸または肺疾患にて定義付けたものは1974年アメリカ胸部疾患学会(ACCP)肺リハビリテーションに関する委員会が出したものしかない。
それによると次の通りになる。すなわち、“肺のリハビリテーションとは個々の患者に適切な多くの専門領域にわたるプログラムが急性期の診断、治療、情緒的反応と教育を通して呼吸器疾患患者の身体、精神の両面を安定させ、患者が肺に障害があっても全生涯を通じて最高に可能な機能に戻させるように試みる医学的な技である”である。これは後で述べるようにきわめて広範囲にわたるものである。
歴史的背景
我が国の肺・呼吸器のリハビリテーションを語るには先ず終戦直後300万人とも500万人とも言われた結核患者のリハビリテーションに触れないわけには行かない。結核は戦前は薬のない死の病であった。自然史として回復された者のリハビリテーション(当時は作業療法、またはアフターケア、後保護療法と言われていた)については早くから心掛けられていた。当初は運動療法と言うより治癒判定としての運動負荷が作業療法の名の下に(現実に歩行より、時に農耕等が与えられた)行われた。次に肺の機能検査が肺結核患者に試みられるようになり、感染症としての肺結核と機能臓器としての肺が手を結び、リハビリテーションも肺の機能障害が表に出て行われるようになった。この肺の機能保存目的で肺理学療法が1950年代治療手段として行われ、初めた肺外科後に行われた。1956年初めてリハビリテーションという言葉が日本結核病学会に登場した。またその頃欧米から肺理学療法が輸入され、米軍PTによる講習会等開催された。呼吸器疾患では結核以外のものも注目され、1961年には日本胸部疾患学会が発足し、リハビリテーション医学も独立学会として1963年に設立された。その後このリハビリテーションが呼吸器疾患、特にその機能障害である呼吸不全のケアの上で重大な位置を占めて来た。1975年著者は日本結核病学会50周年にリハビリテーションの総説を書いた。その後1979年胸部疾患学会は肺理学療法をシンポジウムとして採り上げた。
この頃より長期酸素療法が患者のリハビリテーションに有効なことが分かり特に在宅で行うことの重要性が叫ばれた。1985年在宅酸素療法は社会保険に適用され急速に普及し、さらに1988年より携帯用の酸素吸入も適応となり社会生活範囲は拡大した。さらに在宅ベンチレーターの問題もまた普及しつつあり、呼吸不全でかなり重症であって酸素吸入や人口呼吸を必要としても、在宅や屋外での生活も可能なリハビリテーションの実が上りつつある(表1)。
|
初期
準備期
応用期
|
1913 | Kirchberg:Atmumgs-gymnastik und Atmungs therapie発行 |
| 1923 | 佐々:肺結核患者の入浴について | |
| 1929 | 小田部:肺結核患者の段階的運動療法 | |
| 1934 | Miss W.Linton:Brampton病院でChest PT | |
| 1939 | 吉村、山内:徴量血液ガス分析、結核Pao2低下 | |
| 1953 | 古賀:VC、MBC、V、Vo2の成績 | |
| 1956 | リハビリテーションと云う言葉、結核病学会登上 | |
| 1957 | 島尾:Physio therapy in Chest Disease(Bruce T.著)翻訳 | |
| 1956 ~ 1962 |
肺理学療法が北欧・米国より招介、米軍PTによる講習会等開催普及 | |
| 1961 | 日本胸部疾患学会発足 | |
| 1963 | 日本リハビリテーション医学会発足 | |
| 1973 | 芳賀:在宅酸素療法発表 | |
| 1974 | ACCP:肺リハビリテ―ション定義発表 | |
| 1975 | 芳賀:リハビリテーション綜説 結核50~11 | |
| 1979 | シンポジューム:理学療法、日本胸部疾患学会 | |
| 1982 | 芳賀:長期酸素療法、ACCP トロント | |
| 1985 | 在宅酸素療法社会保険適用 | |
| 1985 | 在宅ベンチレーター招介 | |
| 1987 | シンポジユーム:在宅酸素療法、日本胸部疾患学会 | |
| 1987 | 在宅酸素療法国際会議 デンバー | |
| 1988 | 肺リハビリテーション、在宅ベンチレーター国際会議 デンバー |
呼吸障害(不全)の特徴
リハビリテーションを行うにはその疾患または状態の特徴をつかむ必要がある。
1) 病状は慢性に経過し発症から死亡まで数年ないし数十年にわたり管理せねばならない。
2) 一部小児疾患(我が国では進行性筋ジストロフィーによる呼吸障害)を除くと高齢者が多く私共の病例の平均年令は63歳前後である。
3) その原因が肺結核後遺症であれ、いわゆる慢性閉塞性肺疾患(肺気腫や慢性気管支炎または成年期に発症の通年性喘息――喘息は次第に入れないようになりつつある)であれまた肺線維症でも原疾患そのものが治癒することは形態的にも機能的にもない。(但し改善はある)
4) 経過中に急性増悪といって呼吸障害の程度が急激に悪化し生命に危機がおよび濃厚な治療(ICUにおける)を必要とすることがある。
5) 加齢と急性増悪からの回復とから機能状態は漸次低下してくる。
6) 呼吸不全の状態が続くと心臓を初めとして他臓器障害を起こす。特に慢性の肺高血圧から右心負荷、肺性心、右心不全となる。単なる呼吸(酸素、換気)の管理のみならずこれらを勘案して栄養、薬物療法を行わねばならない。
7) 息切れが臨床症状の中心となりこのため行動がかなり制限される。
リハビリテーションの内容
リハビリテーションは医学、社会、職業等広範囲である。ここでは医学を中心にして進める予定であるが、それでも次の各項目について述べる必要がある。
○患者評価、○ゴール設定、○患者教育、○酸素療法、○人工呼吸、○理学療法、○作業療法・レクリエーション、○呼吸障害者収容授産施設、○職業訓練、○社会福祉とのかかわり
患者評価
患者評価はリハビリテーションを行う前およびその経過中大切である。
身体的不全として
自覚症状:PS.──Performance Status、息切れHugh Jonesの分類、ADLの程度、この他咳や痰の量
他覚症状:理学的所見、胸部X線、一般呼吸機能検査(VC、%VC、FEV1.0、FEV1.0%、V50、V25、RR等)一般生化学検査、特に動脈血ガス分分析値、心電図、
精神・社会的問題として、
精神・心理状態(うつ気味でないか)また就労、就学状態
これ等を勘案した段階づけとしてはATS(American Thoracic Society)では次の分類がある。
Ⅰ.無症状
Ⅱ.換気の変化のみ
Ⅲ.低酸素血症のみ
Ⅳ.高炭酸ガス血症pH低下も伴う
Ⅴa.心不全代償期
Ⅴb.心不全非代償期
この外我が国では身体障害者福祉法、障害年金法、公害健康被害補償法等で段階がある。
ゴール設定
リハビリテーションを開始する時にはまず評価をもとにゴールを設定する。どこまで機能を向上させることができ、それによりどこまで行動(含社会的)可能かを決めてそれを目標としてリハビリテーションの処方を組む。
患者教音
患者にはIC(Informed Consent)の思想にのっとり、病状をよく説明すると共に注意点をよく話す。それは次の各項目である。
1.気管刺激をさける
禁煙のすすめは当然のこと、その他湿度、温度の調節。
2.気管感染の予防
冬期におけるインフルエンザ予防のためのワクチン、気道感染に対する早期抗生物質の投与。
3.呼吸、心不全の早期チェック
咳、痰、チアノーゼ及び息切れの増加を早く自覚、対応する(主治医訪問)、また体重増加、浮腫等による心不全の早期チェック
4.薬剤使用上の注意
医師処方薬のコンプライアンスの向上と共にO2の不適当な使用、精神症状(いらいら、不眠、不安感時)に対する精神安定薬、睡眠薬使用の制限(厳重な医師の指導、監督下のみ可)吸入器具や吸入薬の管理。
5.自分で出来る理学療法、O2吸入の正しい指導
6.利用出来る社会福祉制度の活用
等である。これには小冊子、ニュース、ビデオテープ等を十分利用し視聴覚の両面より念入りに行う。
酸素療法
酸素療法、特にこれを長期間行うことが呼吸障害(不全)の基本となる。
酸素療法の効果
1) 肺動脈圧の下降はこれによる二次的肺性心の予防または治療となる。右心カテーテルによる検査で短期でもまた長期(1ヵ月使用後)でも降下する。
2) 多血症の改善。
3) 運動中の低酸素防止による運動量の増加12分間に歩行出来る距離の延長、また心膊数の低下が認められた。
4) 生存率の向上。
英国(BMRC)および米国(NIH)が行った対照試験において平均Pao250Torrの慢性閉塞性肺疾患でO2投与をしないよりした方が累積生存率が高い。また同じ酸素投与するなら1日の投与時間が長い程(12時間夜間投与と平均19時間の1日中投与)生存率が高い。このことより長期酸素療法の生存率向上効果は明らかとなった。
また我が国では研究の緒についた所であるが、精神、心理的障害(Aged IQ等)にも有効との報告がある。
長期酸素療法は外国ではほとんどが在宅であったが我が国ではほとんどが施設内投与であった。しかし昭和60年より在宅酸素療法が社会保険の適応となったのでその割合は急増して来た。そしてリハビリテーションの上よりより有効となった。
私共の所では今までに191例の在宅酸素療法の症例を持っている。男女比は3:1で78.9%が肺性心を26.8%が多血症を合併している。基礎疾患は肺結核の後遺症が123例で64.4%と最も多く、(これは私の病院が過去結核療養所であったためで全国的には約30―40%である)次がいわゆる慢性閉塞性肺疾患で26.7%、その他肺線維症、肺がん、特発性肺高血圧症等々である。過去6ヵ年の間に38例(19.9%)が死亡しているが内31例は呼吸心不全死で6例ががん死であった。
こうして我が国では慢性呼吸障害(不全)に対し次の条件で在宅酸素が保険診療下普及している。
1)空気吸入下Pao255Torr以下の者。
2)Pao260Torr以下で睡眠時、また運動時重度の低酸素血症に落ち入る者。
3)処方は急性増悪時代策が可能なまた各種検査や治療可能な指定または届出施設で発行する。
4)携帯に必要な酸素の費用も一定額保険で補償される。
酸素供給源としてかつては酸素ボンベが中心であったが、空気中より酸素濃度の高い(分子吸着型は、90%、膜透過型では40%)ガスが得られる酸素濃縮器が普及し、また、小形軽量ボンベも開発され、在宅、携帯酸素療法は一段と便利になって来た。この便利さはまたリハビリテーション工学の上からも大切なことである。
人工呼吸器
人工呼吸器をつけるなどは重症急性呼吸障害対策と思われがちであったが、今やこれも在宅において使用出来るようになって来た。
我が国においても昭和61年7月から62年6月までに3ヵ月以上人工呼吸器を装着していた患者は368例であったが、内25例(1.8%)は在宅での使用例であった。この時期以外の例も集め計40例につき私は3月にデンバーで行われた在宅人工呼吸の国際シンポジウムで発表した。基礎疾患はやはり神経、筋疾患が多くALSが14例、進行性筋ジストロフィー8例、他の神経、筋疾患7例、特発性低換気症候群4例、後彎症3例でその他少数の呼吸器症患があった。
外国では米国、フランス、ベルギー、カナダ、オランダ、オーストラリアからの報告がこのシンポジウムであった。いずれも神経、または呼吸筋障害による呼吸不全が多いが、米国、フランスではCOPDを中心とする呼吸器疾患にもかなり行われている。
今のところ我が国では在宅ベンチレーションの経済性はそんなに高くないが、今後の人工呼吸を常時必要とする患者のリハビリテーションにはぜひ行わねばならない方法である。
理学療法
肺理学療法は肺リハビリテーション手技の中心となる。これが我が国に招介されもう20数年経過し普及して来た。これを一応古典的な肺理学療法とし最近の運動療法、呼吸筋訓練を加えて簡単に説明する。
古典的なものには次のものがある。
1.体位療法
2.ちかん法(全身の筋ちかんを試み呼吸を容易にする)
3.呼吸訓練、呼吸パターンの調整、口すぼめ呼吸、横隔膜呼吸、局所肺訓練
4.体位排痰法
事前手技(軽打法、振動法、Huffing)
体位変換
これ等についての効果判定としては肺機能検査値の改善と運動量の増加がある。一般に肺機能値の向上は無いか少しでも運動量が増す。
運動療法
一定の処方のもとに(最大運動負荷量の7%程度)を毎日、2―3週加えると運動諸量が改善する。
私共は9例のCOPDと結核後遺症に3週間行い、この前後肺機能諸値は変らないが、訓練後には同一負荷では呼吸数の減少、心膊数の減少が認められ、また負荷時間も延長し(空気、O2吸入下共)、さらに12MDは597mより690mに増加して有効であった(表2)。
|
訓練前 |
訓練後 | ||
| 負荷(A) | 負荷(B) | ||
| 負荷時間(air,min) | 7.5±3.8 | 9.4±3* | |
| Vo2 max/㎏ (ml/min/㎏) |
11.4±2.4 | 11.1±2.6 | 12.5±2.4 |
| VEmax(l/min) | 21.2±7.2 | 19.4±7.6 | 21.8±8.1 |
|
VTmax(l) |
0.70±0.25 |
0.76±0.23 |
0.77±0.21 |
| RRmax | 30.8±3.3 |
25.4±6.5* |
27.9±5.0 |
| HRmax | 121±10.2 |
113.6±11.9* |
128±20.9 |
| 負荷時間(O2、min) | 10.1±3.5 | 11.7±2.6* | |
| 12MD(m) | 590±87 | 697±95† | |
*P<0.05、†P<0.001(N=9)
負荷Aは訓練前の最大負荷、負荷Bは訓練後の最大負荷
呼吸筋訓練の1つとして吸気の抵抗を漸増させる方法を5例について行ったが、内2例に12MDの増加、負荷可能時間の延長がみられた。
こうして肺の理学療法も効果の確立している古典的なものに新しい方法を加えて利用する必要がある。
|
症例* |
年齢 | 性 | %VC (%) |
FEV1% (%) |
Pao2 (Torr) |
Paco2 (Torr) |
穴の大きさ |
12MD |
負荷時間 |
Vo2max/㎏ |
| 1 | 66 | 男 | 57 | 35 | 65 | 51 | ②→⑤→⑥ | 543→790→688 | 11→14→11 | 12.5→15.3→13.0 |
| 2 | 76 | 男 | 61 | 41 | 70 | 41 | ②→③→③ | 764→773→793 | 10→13→14 | 12.6→16.9→15.6 |
| 3 | 71 | 男 | 95 | 44 | 65 | 46 | ②→③→③ | 793→703 | 14→13 | 14.5→12.1 |
| 4 | 66 | 男 | 72 | 25 | 66 | 47 | ②→中止 | 694 | 5 | 11.5 |
| 5 | 61 | 女 | 93 | 59 | 76 | 35 | ③→④ | 877 | 16 | 23.1 |
*すべてCPE
作業療法、レクリエーション
作業療法自身が呼吸不全にどう有効かの報告は少ない。運動訓練に簡単な作業を用いたり、音楽を利用することは出来る。また携帯用酸素療法の普及につれて屋外における酸素使用により散歩、旅行、釣、ゴルフ等々のレクリエーションを楽しむ機会が増えて来ている。これはリハビリテーションの上で単なるADLの向上に留らずQOLの向上にも連なる。
呼吸障害者収容授産施設
酸素吸入だけで入院の必要はないが、さりとて帰宅してもその日常生活を補助する家族がいない独身者のためには、その生活の場となる施設が必要となろう。そのために私共の病院のキャンパスに呼吸障害者用のものがある、現時点で96人が入所しており、そのプロフィルは男55、女41で平均年齢は60歳、%VCは33%と著しく低く、FEV1.0は男670ml、女530mlと少なく、またFEV1.0%も56%、66%と低い。Pao2は平均で53Torr、Paco2は63Torrでこれ等より見てもかなり重度の障害者である(表4)。過半数がほぼ常時酸素を吸入しているが、それぞれの興味と体力に合わせて、10日―20日は授産所で仕事をしている。過去12年間の間に80人が退所したが、内39人は死亡退所であり、生存退所の41人も経過を追うと19人が死亡しているので、全死亡は176人中58人(33.3%)である(表5)。
| 男 | 女 | 計 | ||
|
人 数 |
55 | 41 | 96 | |
|
年 令 |
60.8才 | 60.2才 | 60.0才 | |
|
換気 |
V.C. |
1220ml |
850ml |
|
| %V.C. |
33.9% |
33.3% |
||
| F.E.V.1.0 |
670ml |
530ml |
||
| F.E.V.1.0% |
56% |
66% |
||
| 血液ガス | Pao2 |
53Torr |
||
| Paco2 |
63Torr |
|||
| 現在入居者 | 96 | |||
| 退所者 |
80 |
|||
| 退所時の状態 | 退所時生存41例の予后 | |||
| 死亡 | 39 | |||
| 他病院の入院 | 26 | 41 | 死亡 | 19 |
| 社会復帰 | 14 | 入院 | 13 | |
| 他施設へ | 1 | 帰宅 | 6 | |
| 他 | 3 | |||
|
全死亡率 |
||||
職業訓練
内部障害者もやはり適切な職業の再訓練の必要がある。私共の近くにあるこの内部障害者の職業訓練施設は当初肺結核回復患者のためであったが、今は呼吸、循環、排泄(腎)の3つの障害者のものである。当初は呼吸障害がほとんどあったが、1975年より次第に減少し1982年からは横ばいで約40%である。職種は過去31年の2,028例では臨床検査技師が619(30%)で最も多く、次いで資格の取れる簿記442(22%)である(図1、図2)。
図1 職業訓練
(1956―1986)
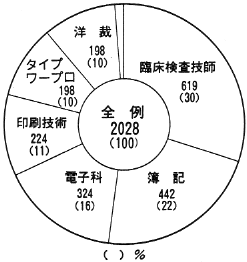
図2 内部障害臓器別分布
社会福祉との関わり
リハビリテーション医学と福祉とは、車の両輪のようになり呼吸障害者のQOL上昇に努める必要がある。すなわち各種障害年金、身体障害者福祉法、公害健康被害補償法―大気汚染―、じん肺法、その他をうまく利用することである。文献省略
文献 略
*国立療養所東京病院
(財)日本障害者リハビリテーション協会発行
「リハビリテーション研究」
1989年2月(第58・59合併号)19頁~25頁