第16回リハビリテーション世界会議「ポスターセッション」 作業療法は視空間失認を改善するか?
第16回リハビリテーション世界会議「ポスターセッション」
【医学リハビリテーション】
作業療法は視空間失認を改善するか?
―定量的視空間認知テストによる検討―
IS THE OCCUPATIONAL THERAPY EFFECTIVE FOR THE VISUOSPATIAL AGNOSIA DUE TO STROKE?
―STUDY BY THE QUANTITATIVE EXAMINATION OF VISUOSPATIAL PERCEPTION―
福田百合江*
田島徹朗*
川平和美*
田中信行*
小野知子**
はじめに
左片麻痺を伴う脳血管障害でしばしば出現する視空間認知障害(視空間失認)visuospatial agnosiaは、半側空間の無視や不注意、自己および自己と周囲空間との立体的定位の障害や距離間の歪みのために、身体能力や日常生活の動作に種々の障害を生ずる。さらには粗雑かつ不注意な行為や、病識の悪さなど情緒にも著しい障害を及ぼし、リハビリ遂行上大きな阻害因子となっている。この視空間失認の治療は大別すれば、感覚統合的アプローチ、学習転移的アプローチ、機能的アプローチの3つに要約される。しかし、これらの効果や優劣については、視空間認知の総合的な定量的評価がなかったことと、同レベルの障害者間での対照実験の困難さのため明確な結論は得られていない。
今回著者らは、当教室の横山らの考案した定量的視空間認知テストを用いて、脳卒中後の視空間失認患者を通常のADL、運動訓練のみを行った群と、視空間認知能を刺激すると思われる種々の作業療法を積極的に行った群に分けて評価し、視空間失認に対する作業療法の効果を認めたので報告する。
対象と方法
対象は、当院入院時に後述する横山らの定量的視空間認知テスト(以下認知テスト)で89点以下の脳卒中後遺症患者41名(男29名、女12名、57.5±12.8歳)である。
このうちコントロール群とした8名では通常のADLおよび片麻痺運動訓練を主体に行ったが、障害側空間への注意や健常側での活動を促すいわゆる機能的アプローチは常時行った。作業療法群(以下OT群)33名では通常のADL、運動訓練に加えて、視空間認知能を刺激すると思われる種々の作業療法を朝夕各40―50分程度行った。すなわち簡単な線画や文字の模写、ペグボードや積木の写しかえやそれを用いた図形課題の作成、あわせ絵やパズルボックス、ちぎり絵やぬり絵、刺[繍]や革細工を、各人の能力および興味に合わせて行った。
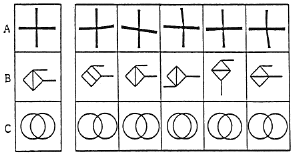
横山らの視空間認知テストは簡単なYES―NO式解答で、上肢運動障害や言語障害による検査上の障害を極力除き、かつ定量的に評価出来るようになってい・る。図1、2、3に示すように図知知覚(20点)、形の恒常性(15点)、空間定位(15点)、半側無視(20点)、点在物体の目算(20点)、地誌的見当識(10点)の6項目について、計100点満点で採点する方式である。テストへの馴れによる変化を防ぐため、評価は入院時と退院時の2回のみとした。知能評価は長谷川式を、運動機能の評価は上田らの12段階法を用いた。上下肢の運動能力およびADLは当院で使用している評価法を用いた。
図1 新しい視空間認知テスト法(1)
図知知覚
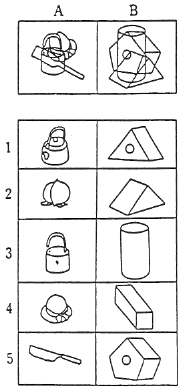
形の恒常性
空間定位
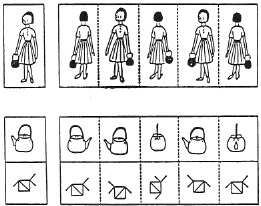
図2 新しい視空間認知テスト法(2)
点在物体の目算
地誌的見当識

図3 新しい視空間認知テスト法(3)
1)絵の呼称

2)絵の模写
3)線の二等分

コントロール群とOT群の構成と入院時機能を表1に示した。両群の年齢、性、発症後経過期間には有意の差はなかったが、入院期間はコントロール群がOT群の約1.7倍と有意に長かった。障害半球は両群ともほとんど右半球であった。原因疾患は、コントロール群では出血例が多かったが、OT群では梗塞、出血が両者ほぼ同数であった。入院時CT所見による病変部位は、コントロール群では皮質下病変例が皮質病変例および皮質・皮質下の混合病変例より多かったが、OT群では三者間に大差はなかった。入院時のコントロール群、OT群の認知テスト得点、上下肢機能グレード、運動能力得点、ADL、長谷川式IQにはいずれも有意の差はなく、両群は機能的にはほぼ同レベルにあると思われた。
| コントロール群 (n=8) |
OT群 (n=33) |
|
| 年齢 | 55.9±9.8歳 |
57.9±13.2歳 |
| 性 | 男6名・女2名 | 男23名・女10名 |
| 発症後経過 | 7.5±4.4ヵ月 | 5.4±5.1ヵ月 |
| 当院入院期間 |
5.8±2.7ヵ月* |
3.4±1.7ヵ月 |
| 障害半球 右半球 | 7 | 27 |
|
左半球 |
1 | 4 |
| 病変部位 皮質下 | 5 | 12 |
|
皮質 |
2 | 9 |
|
混合型 |
1 | 12 |
|
原因疾患 梗塞 |
2* | 16 |
|
出血 |
6 | 17 |
| <入院時機能> | ||
| 視空間認知テスト | 73.0±13.1 | 65.7±14.3 |
|
上肢グレード |
5.0±3.7 | 5.6±4.0 |
|
下肢グレード |
4.7±3.7 |
5.7±4.2 |
| ADL | 74.0±20.0 | 69.2±19.8 |
| 長谷川式IQ式 | 26.6±7.1 | 24.6±7.0 |
*OT群に対しp<0.05
結果
(1) 視空間認知テストの変化
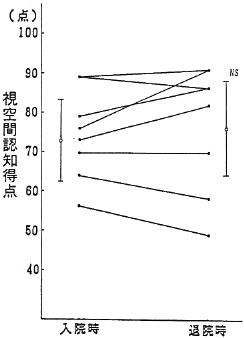
入院時および退院時におけるコントロール群とOT群の認知テスト総得点の変化を図4に示した。コントロール群の認知得点の変化は入院時73.1±13.1点から退院時77.5±14.0点と平均2.5±2.4点の増加にすぎなかったが、OT群では入院時65.7±14.3点から退院時77.9±15.1点と平均15.5±13.5点の有意の改善が見られた。
図4 コントロール群、OT群の視空間認知得点の変化
コントロール群
OT群
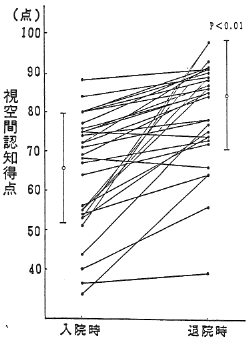
図5の改善点数による比較でも、コントロール群の非改善者(得点増加0点)は37.5%に及ぶがOT群では9%に過ぎず、21点以上の著明改善者はOT群のみ23.3%に認められた。
図5 コントロール群、OT群の視空間認知得点の改善率
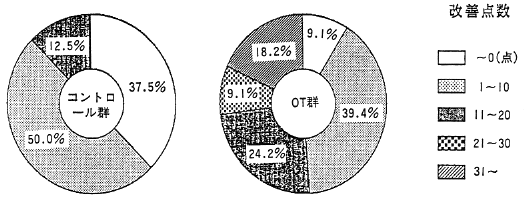
図6は、図1、2、3に示した認知テスト各項目の入院時および退院時の変化を示す。コントロール群はいずれの項目でも有意の改善は見られなかったが、OT群では形の恒常性、空間定位を除くすべての項目で有意の改善が見られた。
図6 コントロール群(C)、OT群の視空間認知テスト各項目の入院時と退院時の変化(*P<0.05、**P<0.01)
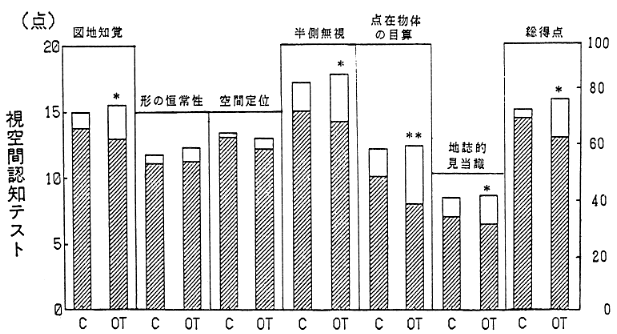
表2は、OT群をそのCT所見より皮質下病変群、皮質病変群、および皮質・皮質下の混合病変群に分けた時の認知テスト総得点の変化を示す。入院時には病変部位による認知得点の差はないが、退院時すなわち作業療法による改善度は混合病変群が平均12.7±11.3点と最も低かった。ついで皮質病変群、皮質下病変群の順に改善度が上昇しているが、3群間の改善度に有意差はなかった。
| 入院時(点) | 退院時(点) | 改善度(点) | |
| 皮質下病変群 (n=12) |
63.7±14.5 | 83.0±11.4 | 19.6±12.4** |
| 皮質病変群 (n=9) |
66.2±19.0 | 79.5±15.1 | 13.2±10.6* |
| 混合病変群 (n=12) |
67.3±9.6 | 79.7±8.4 | 12.7±11.3* |
*p<0.05 **p<0.01
表3は、入院時から退院時までの訓練期間の違いによる改善度を示す。訓練期間が長くなるにつれ改善度も増す傾向が見られたが、その差は有意ではなかった。
| 認知得点の改善度 | |
| 3ヵ月未満(n=7) | 5.2±4.2点 |
| 3─6ヵ月(n=19) | 15.4±12.7点 |
| 6ヵ月以上(n=7) | 27.8±34.7点 |
またOT群を60歳未満(16名)と60歳以上(17名)に分けて検討したが、前者の平均改善度は17.1±9.7点、後者は14.0±8.6点といずれも有意の改善を示し、両者間の差はなかった。男性(23名)と女性(10名)の比較でもその改善度は両者間に有意の差は見られなかった。発症後6ヵ月以内(20例)と6ヵ月以上(13例)の比較でも、その改善度に有意差は見られなかった。
(2) 運動機能とADLの変化
上・下肢機能グレードおよび上・下肢連動能力は、コントロール群、OT群とも退院時には有意な改善が見られ、その改善度は両群間に有意差は見られなかった。
ADL得点も、コントロール群、OT群とも退院時には有意の改善が見られ、両群間に有意の差はなかった。また認知テストの改善度とADLの改善度との間にも有意の相関は見られなかった。
考案
視空間失認の治療に関して、Ayresらは特に幼少児においては視聴覚、触覚、深部覚の適切な刺激により視空間知覚を再統合する、感覚統合的アプローチを唱えている。一方、より積極的に祝空間認知を刺激する訓練を実施し、その機能の賦活、汎化をはかる学習転移的アプローチの有用性も報告されている。Chedruら、Dillerらは重複視覚刺激double simultaneous stimulationの弁別訓練、あるいは積木訓練がこれらの認知能を高めることを報告している。一方感覚統合的アプローチは、神経系の発達、統合に関する可塑性の少ない成人には適応が困難であり、学習転移的アプローチは単に訓練に用いた要素的認知力の向上にすぎないとし、実際的動作の習熟や健側視空間での日常生活の工夫および適応をはかる機能的アプローチの重要性を主張する意見もある。
この意見の違いや効果の優劣についての的確な報告は少ないが、その理由として、第1に従来の視空間認知テストは脳卒中にしばしば伴う失語、失行、知能低下、運動麻痺の影響も避けられず、定量化が困難であること、第2に視空間失認の回復も、年齢、原疾患、障害半球、病変部位、治療開始時期、その他の中枢障害や合併症の存在が複雑に関与し、比較出来る対照群の設定が困難なことがあげられよう。
今回我々の用いた横山らの視空間認知テストは運動障害や言語、知能障害の影響を可及的に少なくした定量的方法であり、さらに実施した作業療法と類似のテストは含まれていない。また表1に示すようにコントロール群とOT群の年齢、性、障害部位、原疾患、認知機能、運動機能、IQともほぼ同一レベルにあり、逆にコントロール群の方が、改善しやすいとされる脳出血例や皮質下病変群が多かった。この2群において、視空間認知を刺激するような作業療法を行ったOT群のみで認知得点の改善を認めたことは、学習転移的アプローチの有用性を強く示唆するものであろう。
認知能力の回復も運動、言語機能と同様、皮質下病変が最も回復しやすいと言われるが、今回の検討でもOT群においては表2に示すとおり皮質下病変群が有意に高い改善が見られた。コントロール群においては、OT群に比しこの皮質下病変群が最も多く、また訓練期間も長いという有利な条件下にも拘わらず、認知得点の改善は見られなかった。一般に発病後6ヵ月位は認知能にも自然回復があるといわれるが、今回の検討では、OT群の発病後6ヵ月以内および以上群とも同程度に有意の認知得点の向上が見られ、発病後1年以上の3例でもそれぞれ15点、16点、18点の改善を示した。訓練期間に関しては作業療法実施3ヵ月未満、3―6ヵ月、6ヵ月以上で比較すると、表3に示すように訓練期間が長くなるほど認知得点の改善が見られている。すなわち作業療法は発症後の期間に拘わらず認知機能を改善するが、長期にわたって実施すべきことが示唆された。しかし認知テスト各項目別に見ると(図2)、細かな形の恒常性や上下、左右の空間的定位の弁別は有意の改善を示さなかった。テスト自体の難易等もあるが、我々の作業療法もよく見ると図形模写、積木やペグの移動、ぬり絵、ちぎり絵、 刺[繍]等の半側空間への注意を促進する課題が多く、細かな形の恒常性や上下、左右の弁別を要する課題は少ない。すなわち訓練した認知能力のみが向上したとも考えられ、厳密な意味での学習転移的アプローチの有効性の証明には、さらに今後深い検討が必要であろう。
視空間認知障害や構成障害は運動能力やADLの改善に影響を与えることはよく知られているが、今回の検討では上下肢機能グレードや運動能力、ADLの改善度はコントロール群、OT群ほぼ同程度であった。その理由として筋運動自体や粗大な運動能力を見る運動機能グレードや運動能力テストには認知、構成障害が影響する可能性が少ないためと思われる。また我々の使用したADLテストも移動、食事、排泄、整容が可能か否かという運動機能主体の評価であり、認知能を含めた動作遂行の過程やスムーズさの評価がないため、OT群の平均15.5点程度の認知能改善ではコントロール群とADLテスト上の差がでなかったものと思われる。今後認知能力を含めた評価のために、上述の日常生活動作に必要な物品の選別、配列、動作遂行時間、動作手順、エラー評価も含めた新しい運動機能、ADL評価体系も考慮する必要がある。
コントロール群に見られたように、通常のADLや片麻痺運動機能訓練、あるいは障害側空間への注意の集中や健側空間での活動の促進という機能的対応のみでは視空間認知能力自体の向上は期待出来なかった。視空間失認患者の場合、見ている世界が我々と著しく異なった“歪んだ空間”であっても、患者にとっては客観的な事実として成立し、障害として認識されにくく、負の強化因子とさえなっていると思われる。機能的アプローチは、患者が刺激自体を受身的立場で受けとめ、当惑しながらそれぞれの動作を修正していく。一方作業療法は、患者の興味や能力を考慮しつつ能動的な態度で作業に取り組ませるため、本人自身が症状への自覚、および修正へと努力し、それが他の動作や空間認知への汎化、すなわち正常化に結び付いていくのではないかと思われる。今後最も有効な作業療法の種類やその組み合わせ、実施回数など検討すべき課題は多いが、視空間失認に対する作業療法の重要性はますます高まるものと思われる。
参考文献 略
*鹿児島大学医学部リハビリテーション科
**鹿児島大学医療技術短大作業療法科
(財)日本障害者リハビリテーション協会発行
「リハビリテーション研究」
1989年2月(第58・59合併号)31頁~37頁