特集/高齢期とリハビリテーション
高齢化社会とリハビリテーションの課題
高橋流里子*
佐藤久夫*
はじめに
人口の高齢化に伴い、その対策が喫緊の課題となり、高齢者保健福祉推進十ヵ年戦略の策定とそれに続き社会福祉関連八法が改正され、現在、その実施過程にある。これら高齢化の問題は、障害者のリハビリテーションにとっても影響が大きい。
その影響とは、具体的に、第一にリハビリテーションの対象者(障害者)の高齢化であり、第二にこうした対象者のニーズの特性の変化を反映したリハビリテーションの目標の変化であろう。さらに第三に、社会福祉関連ハ法の改正等の法制度もリハビリテーションサービスの方法や基盤に大きな影響を与えつつある。本小論では以上の3点について検討し、今後の課題を考察したい。
1.高齢化社会の障害者
(1)障害者の高齢化
一般の人口の高齢化に伴い障害者の人口も高齢化の進展の速度を早めている。
昭和62年の厚生省の身体障害者実態調査の報告書によると65歳以上が106万8,000人(44.2%)となっている。昭和55年の調査では、82万6,000人(41.8%)であったので、この7年間で24万2,000人、約30%増加したことになる。これは全般的な高齢化を示すものであるが、障害の種類により年齢構成に差異がある。視覚障害、聴覚障害は65歳以上の割合が高く、内部障害は50歳代の割合が高い。中でも腎臓障害は40歳代と50歳代で約6割を占めている。重複障害では60歳以上が6割を超えている(図1)。
図1 在宅身体障害者の年齢構成(全体および障害種別)
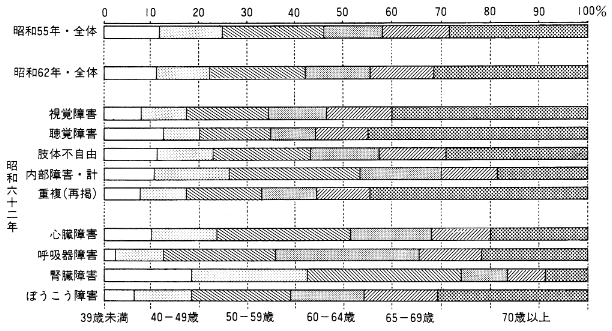
厚生省「日本の身体障害者・昭和62年身体障害者実態調査報告」第一法規、1991年
救護施設、身体障害者療護施設、精神薄弱者更生施設等の在籍者の年齢も年々高くなってきている。身体障害者療護施設では60歳以上は昭和58年の920人(9.7%)から平成2年には2,100人(15.9%)に増加した。精神薄弱者更生施設の40歳以上は、同じ期間に1万642人(25.5%)から2万96人(35.9%)へと増加した(図2)。
図2 年齢構成別施設在籍者数の変化
救護施設
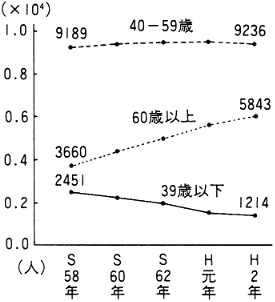
身体障害者療護施設
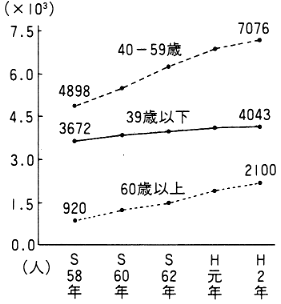
精神薄弱者更生施設
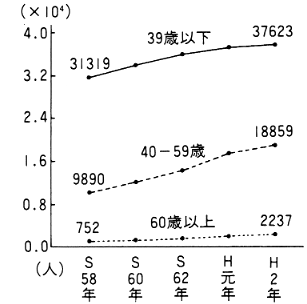
厚生省:社会福祉施設調査報告 各年10月1日現在
以上のように在宅・施設共に高齢化は進展している。このように増加しつつある高齢障害者には次のような2つのタイプがある。
(2)高齢障害者の2つのタイプ
第一に脳性麻痺、精神発達遅滞、ポリオ等のように障害をもって高齢期を迎える(いわば障害に高齢が加わる)場合がある。かれらは医学技術等のおかげで、早死を回避できるという喜ばしい時代になった。しかし、新しいニーズも生じてきた。
日本精神薄弱者愛護協会の調査(1987)によると、精神発達遅滞者は30歳代の半ばから順次、消化器系疾患、循環器系疾患、運動器系疾患の発生が高率化してくる。そして、同年齢の一般国民と比べ、その発生率も一人当たりの平均疾病数も高くなっており、特に、50歳代からは体力の低下、活動性の急激な低下が作業・仕事等生活に大きな影響を及ぼしている。
身体障害者療護施設入所者の約4割を占める脳性麻痺者では、個人差はあるものの40歳以降には頸椎症による痛み、痺れ、運動機能及びADLの低下を来す人が多くなる。このため、要介護度が高くなり、仕事の継続が困難となリ生活活動も縮小することが多い。このような加齢に伴う二次的障害は若い時代からの生活や仕事の仕方による「使い痛め」との関連が示唆されている。
このような高齢障害者では「障害とともに生きる生活の生み出す早期老化」が身体的苦痛、ADLの低下等の身体的問題や職業・介護等社会的問題を発生させている。
もう一つのタイプは高齢期に障害を受ける(いわば、高齢に障害が加わる)場合である。加齢現象による生理的な心身機能の低下・潜在的病態の存在がより障害を起こし易くしている。例えば骨粗鬆症は軽微な外力で骨折を、高血圧等は脳卒中を起こし易い。また、高齢者は体力の低下、合併症等があることが多く、一旦、骨折・片麻痺等によると、心身の機能の回復・改善は、若い年齢層と比べると捗々しくない。このような身体の問題が外出を控え社会的に孤立する等、生活に影響し、その生活の仕方は寝たきり化の進行等、さらに障害の重度化・重複化にも繋がり易い。
以上、高齢障害者を2分類したが、当然のことながら、同じ障害の種類でも両者の併存はいくらでもある。脳性麻痺、精神発達遅滞、ポリオ等の先天性障害以外は、人生のすべての時期に起こり得るので両者の併存が考えられる。例えば、腎臓障害で、若年で透析を開始して透析期間が長期化し、骨関節障害等の合併症のため障害が重複化する場合が「障害に高齢が加わる」例であり、糖尿病をもち透析を開始した高齢者(1988年末で透析開始平均年齢が57歳)が「高齢に障害が加わる」例である。
次に以上のような2タイプからなる高齢障害者のリハビリテーションの目標に触れることにする。
2.生活のたえまない創造
(1)「自立」の意味
身体障害者福祉法制定当初は、法の目的、対象を「更生」とし、職業的自立の可能な者を対象とした。このため、高齢者、重度障害者は除外されていた。後に、「更生」には身辺自立も含まれるとされ、高齢者、重度障害者にも対象が拡大した。そして、特に1981年の国際障害者年を契機に、障害者への社会の態度が問われると同時に、障害者自身がノーマライゼーションの理念に基づく「自立」を提起し続けている。1990年の社会福祉関連八法の改正の一環としての身体障害者福祉法の一部改正でも、第一条の目的が身体障害者の「更生」を援助することから「自立と社会経済活動への参加を促進するため」の援助に改められた。リハビリテーションの理念である“全人間的復権”、つまり、人権の行使主体である障害者が権利を回復するという方向で改正がなされてきたといえる。
そして、「自立」については重度・高齢障害者も共有しうる人間の本質を模索した自立生活(IL)運動の「自立」から学ぶことが多い。ILでは洋服を着るのに多くの時間をかけて、自力でできるようにする自立にこだわらず、その時間をより有意義に使うことの重要性を提起した。そして、障害者自身が人生をどう生きたいかを選択し、決定し、その責任も障害者自身にあるという、人間の生理的機能・運動機能のように可視的な部分にのみ捕らわれない精神的自立をも強調しているのである。人間としての障害者を主体化することに重点をあてたこの「自立」は、障害者個々の生活の仕方の多様性・個別性を尊重し、人間の高度な要求である自己実現等で、生活そのものを創りだしていく可能性をはらんでいる。リハビリテーションでは、“社会復帰”というように単に既成の場・社会に元に戻る、画一的に他と類以する生活形態が重要なのではなく、質的な充実を基盤に形態的には変容の可能性を伴い、障害者が新たな生活を日々創りだすというダイナミックな生活の展開が重要なのである。
(2)高齢障害者への適用
このような「自立」の考え方は、高齢期の心身機能の衰え、社会での人間関係の希薄さや孤独等から発生する、自らの生きる意味の喪失や生き方の模索という事態にも普遍的に適応しうるであろう。それは、生きる意味を見出したり、生き方を決める過程に「自立」の意味が見出せるからである。すでに、障害者の主体性への援助で、障害者自身の納得のいく人生・社会生活を創造していくことがリハビリテーションの目標にならねばならない時期が到来したのである。それには、障害者が自らの生活を創りだす能力を信じ、障害者自身の能力に依存することも重要である。従って、従来のように身体運動機能、ADL自立のために長期間病院やリハビリテーションセンターに入院・入所したり、逆に、転倒等の危険回避のために他者が動きを制限するというような一面的・客体的アプローチでは高齢障害者のニードを充足することはできない。苦痛の除去、身体運動機能・ADLの改善面等も重要だが、それがいかに生活に有機的に機能するかが検討されねばならない。
しかし、高齢障害者は障害をもつことと高齢であることから医学的にも社会的にも自立を認められない現実がある。例えば、パーキンソン病の高齢者(手帳2級)が病院でのリハビリテーションを終了後、ホームヘルパー等の制度利用で在宅生活を強く希望したが、訪問指導の保健婦は「私たちには何もすることはない」といい、同PTは、本人が要望するパーキンソン病による足の拘縮・痛みや歩行障害の改善・維持に目を向けないばかりか、他の関係者と共に、一人暮らしでの身体的危険性のみを強調し、本人の意に反した老人ホームへの入所を強要した実例があった。保健婦やPTは本来、生活への援助として保健、医学的リハビリテーションの分野で支援すべきである。しかし、在宅・高齢障害者の身体的問題を生活に統合する視点の欠如と従来の高齢者への客体的かつ、消極的保護意識が極端に表れてしまった、珍しくない例であろう。この事例のように高齢障害者には主体性や生活への創造性はいうに及ばず、常識のようにいわれている拘縮の予防等の機能維持の努力さえ、なされ難いのである。
以上のように高齢障害者のリハビリテーションの目標を考えるに当たって、高齢障害者の主体性や生活の創造性が重要であることをみてきたが、このような目標の実現には、医学的リハビリテーションと並んで、介護、住宅、所得保障、文化、レクリエーション、交通等の社会リハビリテーション領域の総合的なサービスが必要とされることはいうまでもない。以下社会福祉サービス面の課題に絞って話を進める。
3.障害者対策の課題
社会福祉関連八法の改正(老人福祉法等の一部を改正する法律)は高齢化対策に重点が集中しているが、老人福祉法以外の身体障害者福祉法、精神薄弱者福祉法、老人保健法等も改正され、障害者にも大いに影響がある。
この改正では在宅福祉サービス推進の方向性を示しており、福祉各法に在宅福祉サービスを規定し、その供給体制、支援体制を強化した。また、住民に身近な市町村が施設サービスと在宅福祉サービスを一元的にかつ総合的に供給できるように、施設入所等の措置権を市町村に移譲することになった(図3)。この改正には市町村格差の拡大への懸念、依然として不明確のままになっているサービス受給の権利性等の問題も多いが、以下高齢障害者の創造的生活をめざす上で重要な課題と思われる障害者福祉の問題点をあげてみたい。
図3 福祉サービスの市町村における総合的実施のための制度改正
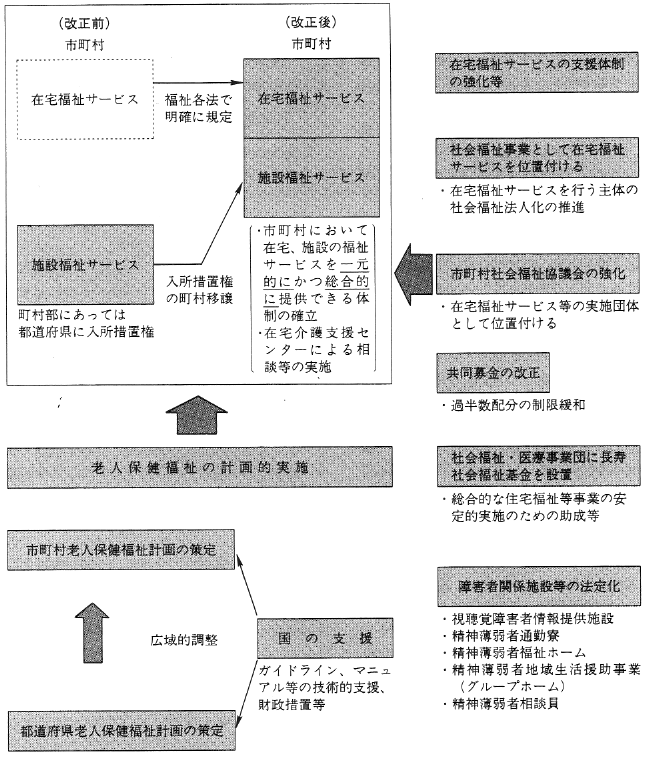
(出典)厚生省社会局・大臣官房老人保健福祉部・児童家庭局監修「社会福祉八法改正のポイント」第一法規出版、1990年、5ページ.
(1)施設の問題
救護施設と身体障害者療護施設・特別養護老人ホーム等の生活施設の間の施設基準・措置費等の処遇条件の格差、各種授産施設・作業所等の作業施設体系の欠如、更生施設(リハビリテーション施設)において高齢・重複障害者が受け入れられ難い実態等の障害者施設体系の問題が残されたままである。そのうえに施設内では入所者の重度化、高齢化でその介護のマンパワーを始めとする問題が山積みされている中で、予算等の十分な手当のないままにデイサービス等の在宅福祉サービスを付加されることでの歪みが予想される。また、これらの施設は今でも、人里離れた場所に偏在している現実から在宅福祉サービスのためには限られた人の利用しかできず、サービスの普遍性に問題があり、施設の増設が課題になる。
(2)在宅福祉サービス体系の検討
在宅福祉サービス分野でも身体障害者福祉法等の各法で規定された受給資格(対象者)が決められている。そのため、身体障害者福祉法では身体障害者手帳の所持が、老人福祉対策では年齢要因等がニードに優先するサービスの受給要因となる。
身体障害者福祉法では身体障害者手帳の交付要件の“永続する障害”という規定が早期からの総合的対応を阻んでいる。脳卒中、パーキンソン病等の手帳認定には機能回復を見定めるために“脳血管障害は6ヵ月以降の認定が適当”(厚生省社会局更生課編:改定身体障害者認定基準、 平成2年、 p.239)と期間を設けている。その間、補装具、車椅子等の受給、早期からの重度更生施設等による障害軽減対策の受給はないという問題がある。手帳とは別建てではあるが、年金、手当等の経済的な対応も実際には手帳との関連をもって実行されることが多く、この期間に障害が増悪、さらに障害を作りだす要因にもなる。高齢期の障害には若い時期にも増して、寝たきりや合併症による身体障害のほか経済的問題、家族関係の問題等の医学的、心理的社会的問題を防ぐために、制度的対応が必要になる。
年齢要因がサービス受給資格になっていることも65歳未満の障害者にとって不利なことが多い、ホームヘルパーは派遣世帯も実施状況も老人対策としての実施が圧倒的に多い。また、デイサービスは身体障害者デイサービスも老人デイサービスも様々なタイプのサービスが創設され、サービスの種類は多様化し、障害者と高齢者の相互利用も推奨されている。しかし、縦割り制度の弊害等から、実態としては、ニードに応じた相互利用の進展や高齢障害者がサービスを選択する余地は多くない。
健康管理と二次的障害の予防も重要である。在宅障害者の場合、制度化されている健康診断も移動、診察台等の問題から受診し難い。二次的障害の発生、加齢による問題の早期予測、発見、対応等の障害者の障害予防対策はサービス体系には組み込まれていない。かろうじて本年から障害の原因と程度による対象限定はあるが、二次的障害の予防のための身体障害者の健康審査事業が創設された。しかし、脳性麻痺者や脳卒中の人等の「使い痛め」を考えると対象の拡大が必要である。また、検診の結果と生活や仕事の仕方への配慮、工夫等のサービスの一体化もなされねばならない。
身体障害者手帳の有無や年齢要因ではなく、障害の予防、心身の状況、介護の状況等、つまり障害状況に応じたサービスが必要である。そして、そのサービスを障害者自らが障害状況に応じて主体的に利用できる体系へと改変すべきである。
(3)専門性と専門職の配置
リハビリテーション活動はその活動を担う専門職の援助の質が障害者の生活の創造の実現の可否をにぎるといっても過言ではないであろう。
中でも、市町村窓口の職員は第一線で住民である障害者の相談を受け、施設・在宅福祉サービスを一体化し、行政行為としての措置権まで発動し、保健にも福祉にも総合的に目配りをした対応が要求されている。職員には単なる行政事務職に止まらないソーシャルワーカーたる専門性も必要とされる。今後、在宅福祉サービスの進展・総合化に伴い保健・福祉を始めとする各領域でサービスメニューの拡大、複雑化により、その効果的利用の阻害が予測される中、在宅障害者の個々の相談に応じ、障害者の自立・主体性を援助し、地域社会で諸サービスを利用しながら自らの生活を創造することを援助しうる専門的援助・技術が必要だからである。
ホームヘルパーも、在宅福祉サービスの推進には重要な役割を果たすであろうが、現状では、その質にまで論議が十分になされているとはいえない。そのため、高齢障害者の介護ニードへの対応が困難な状況にある。市町村窓口の職員もホームヘルパーも、障害者のリハビリテーションを促すための専門性が強調されてしかるべきである。
(4)サービスの統合的供給体制
リハビリテーションは障害者の問題の多様性や多面性から多職種で構成するチームワークを基本に行われる活動である。高齢障害者の問題はさらに複雑、かつ問題が長期にわたるため、チームでの活動は重要になる。この改正での“保健・福祉のサービスを総合的に実施”するという基本的な考えは、リハビリテーションそのものといえる。しかし、その供給体制に課題がある。改正の特徴として在宅福祉サービス供給主体が公立公営、社会福祉協議会、企業等と多様化しうる。そこでは専門職、非専門職、ボランティア等が様々な雇用形態で関わる。そして、医療・保健、福祉の各制度の下で在宅障害者に多職種が関わる。このように多様でかつ、多元的サービスが生活主体者のプライバシーに関わる場で供給されようとしている。そこでは、立場や障害者への視点も異なるサービス供給者で構成するチームでのアプローチが困難を極めることは容易に推測できる。しかし、現在、在宅福祉サービスの措置権限と実施責任をもつ多くの市町村ではこのような諸サービスを統合しうる供給体制が欠如したままであり、リハビリテーション活動の大きな課題であるとともに障害者への不利の発生源になりうることを強調する。
おわりに
従来はリハビリテーション病院等で手足の麻痺の回復・改善の後、職場・家庭等に送りだし、社会復帰するという医学的リハビリテーションに重点がおかれ、障害者の生活の場で生活そのものを重視したリハビリテーションには重きがおかれなかった。しかし、高齢障害者は加齢のプロセスで起こり得る障害と日々の家庭・地域生活における問題とを抱え、この両者は密接に関連している。その対策としてのリハビリテーションが重要になるが、そのためには、国際障害者年行動計画の「障害という問題をある個人とその環境との関係としてとらえることがずっとより建設的な解決の方法であるということは、最近ますます明確になりつつある。」という社会環境への視点と同時に、「QOL向上のためのADL能力増進」ともいわれるように具体的な日々の生活の過程に目を向けるべきである。そして、高齢障害者に対する創造的生活の援助の具体化には、社会環境と日々の障害者の生活を総合的にとらえた生活分析が必要になろう。
文献 略
*日本社会事業大学
(財)日本障害者リハビリテーション協会発行
「リハビリテーション研究」
1992年10月(第73号)2頁~8頁
