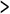特集/ケアマネジメント イギリスのケアマネジメント
イギリスのケアマネジメント
竹内孝仁 *
1.英国の「コミュニティーケア法」とケアマネジメントの背景
「揺りかごから墓場まで」の言葉を生んだ国として知られる英国は、第二次世界大戦の終了後いち早くいわゆる福祉国家としての体制を整えた国として知られている。1946年から1948年にかけて年金、医療無料化、ホームヘルプサービス、日本の特別養護老人ホームにあたるレジデンシャルホーム、配食サービスなど、それぞれの関係法の修正もしくは新設を行い、ナショナルミニマムの体制がつくられていっている。
これらの基本的枠組を日本と比較して相当早い時期につくりながら、直接的には1973年のオイルショックに始まる経済の低迷の中で、いわゆる保健・医療・福祉の分野でさまざまな矛盾や非効率性が顕在化し、大幅な見直しのもとに1990年にNational Health and Community Act(日本でコミュニティーケア法として知られる)が制定され、本論のテーマである「ケアマネジメント」が登場することとなった。
この法律制定への直接的なきっかけとなったのは、1985年と1986年にそれぞれ出された「監査委員会報告(Audit Comission Report)で、前者(1985年報告)では公的ケアの分析から数々の無駄や運営上の問題が指摘され、後者ではこれをもとに効率的なケアを実現するために地域ケアを一層促進すべきことが提言されている。注目すべきことは、それ以前に行われている各種のサービスが必ずしもクライエントのニーズに一致していなかったり、明らかに不要なものがあるとの指摘である。クライエントの要望やサービス提供者の判断が、真に生活上の改善に結びつくこと(ニーズ)と一致しているとはかぎらないという事実は、後に述べる「ケアマネジメント」の基盤となっていく。
この政府監査委員会の報告を受けて、地域ケアを推進するためにケアマネジメントの概念を提唱したのは、1988年のグリフィス・レポート(Griffiths Report)である。
2.英国のケアマネジメントを理解するために
1) コミュニティーケア全体のシステム
ケアマネジメントは、その実際面を見ればクライエントの「アセスメント」を行い、必要な「サービス(ケア)プラン」をたてて実践していくことである。しかしこのような作業手順は、医療・看護の実際場面ではごくふつうに行われていることである。医師の診断と治療方針の立案そして実際の治療と治療効果の評価、あるいは看護のアセスメント―看護計画―看護の提供などは、それぞれの分野が異なるだけで類型的な作業といえる。
従って英国の、あるいは他の国のケアマネジメントというとき、問題の核心はむしろケアマネジメントを支えるシステムにあるといってよいだろう。
コミュニティーケアのシステムとは、ごく簡単にいえば、保健・医療・福祉のシステムである。この中でも英国のシステムにおける最大の特徴は、「保健・医療」のそれにある。
① GP(general practioner―総合診療医)の存在
英国の第一線医療の担い手は、日本の開業医に相当するGPである。
日本と異なる第1の特徴は、英国の国民はすべて原則的に地元のGPに登録(契約)されている点にある。
英国には約3万人のGPがいて、平均すれば1人の医師が住民2,000人ほどの登録者を持っている。あるGPへの登録となると、その家族全体が必然的に登録することになるために、GPは同時に「家庭医」でもある。家族全員が登録し、健康問題を委ねることは、その1人ひとりにとってみれば、それこそ生れてから死ぬまで自分の契約した医師にかかることとなる。そこでは当然のことに、病気にかかったときに治療を受けるだけでなく、日常的な健康相談も行われ、予防医学的な作業が展開される。日本では「保健」と「医療」は別の体系となっているが、英国のGPシステムでは保健医療はすでに一体化していることになる。
筆者がここ数年交流しているニューキャッスル市のあるGPは、クリスマスには全契約者にカードを送るほか、年に何回かレターやニュースのようなものを送るという。住民(契約者)と医師との密着度はきわめて緊密で、このような中では深夜に不調の電話がかかれば、必要と判断されたときにはごく自然に往診が行われる。
住民との密着度、一生を通じての、しかも家族全員との付合いは、医療以外の福祉ニーズの発生に対しても有力な情報源となっていく。このため英国のGPたちは「われらはコミュニティーケアのゲートキーパー(門番)」とその役割を誇り、ソーシャルサービスの担当者をして「GPなくしてコミュニティーケアはありえない」と高い評価を受けている。
② 診療所の構成
住民の保健制度におけるGPの活動を一層確実なものとしているのが、彼らの診療所のスタッフ構成である。
診療所には1名から数名のGPがいる他、看護職として診療看護婦のほか、地域看護婦(district nurse, 訪問看護婦と考えるとよい)、主として母子保健を仕事にするヘルスビジター(health visiter, 日本の母子担当保健婦)がいて、それぞれ担当地区(ほとんどGPの地域と同じ)での活動を行っている。この他に、最近増加しつつある精神科看護婦、失禁アドヴァイザー、終末期看護婦、PT、OTなどが非常勤で参加している。
診療看護婦を除く看護職、コメディカルスタッフはGPに雇用されているわけでなく、地方保健局の職員であるがそこから各診療所に出向いている型式になっている。先にあげた私の知合いのGPの診療所にいる地域看護婦はすでに18年間そこで仕事をしているという。わかりやすくいえば、英国の診療所は、診療所・保健所・訪問看護ステーションが一体化したものだといってよいだろう。
日本でも「かかりつけ医」の普及が促進されようとしているが、保健医療のしくみが根本的にちがうことが理解できよう。コミュニティーケアの保健医療が上に述べたようなシステムをもっている中で、ケアマネジメントが行われていくのである。
2)コミュニティーケアの対象
次に述べておくべきことは、コミュニティーケアはどのような人たちを対象としているかということである。このことは当然のことにケアマネジメントの対象をみることにもなる。
結論的にいえば、経済援護を除く保健医療福祉サービスを必要とするすべての人がこの対象となるということである。具体的にいえば:高齢者、身体障害及び感覚障害者、学習障害者、精神障害者、エイズ患者・感染者、薬物・アルコール依存者、保健・福祉の介護ニーズをもつ者などがあげられている。
3.ケアマネジメント
1)コミュニティーケア法
1990年のコミュニティーケア法(National Health and Community Care Act)の核の1つがこのケアマネジメントの実施である。この法律の英文表記をみてもわかるように、その内容は保健医療福祉の一体化した改訂である。
ケアマネジメントの実施に関連する記載としては、次のような内容のものが謳われている。
・地域での尊厳ある生活の継続
・自分とQOL
・ケアマネジメントのキーパーソンたるケアマネジャーの任命
・ケアマネジャーの関与なきサービス(ケア)の禁止
ここから私たちは、ケアマネジャーが単に必要とされるサービス(ケア)を提供するにとどまらず、地域でのよりよい生活、あるいは自立やQOLの向上を目指す活動であることを学びとらねばならない。
2)ケアマネジメントの実際
(1) そのプロセスの概略
ケアマネジメントのプロセスの概略についてはよく知られているが、念のためそれを図1に示す。このプロセスの中で、「ニーズ評価レベルの決定」からはじまる一連の作業が、いわゆる「アセスメントとケアプラン」に関するものであるが、この前段に「情報の公表」とあることに注目しておく必要がある(後述)。
図1 ケアマネジメントのプロセス(概略)
出所:Social Service Inspectorate(1991),HMSO,p8.
(2) 実際のプロセス
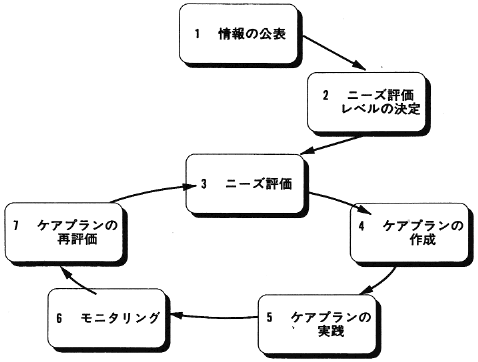
社会的サービス(ケア)を必要とするクライエントの情報は、さまざまな経路でまずは「ソーシャルサービスオフィス」へと伝えられる。日本風にいえば「申請」ということになるが、この情報提供は本人であったりその家族であったり、あるいは先のGPであったり、隣人ボランティアであったりする。
日本の相談窓口に相当する役割をもつ「ソーシャルサービスオフィス」は、例えば人口30万人ほどのニューキャッスル市において6か所設けられている。そこに寄せられた申請や情報をもとに、まずは「クライエントサービスチーム(ソーシャルワーカー)」のソーシャルワーカーが相談に乗り、そこから問題に応じていくつかの経路に分かれていく。
「クライエントサービスチーム」の第一の役割は、クライエントの相談内容と状況に応じて「ふるい分け」をしていくことである。図2に示したように、そこでの助言で解決する例から、単一のサービス(たとえば配食サービス)でよい例もあり、また包括的なアセスメントをもとに複数のサービスの組合わせと、生活上のあるいは心理的な悩みに対して長期のカウンセリングを伴うサービスを必要とする例まである。
クライエントサービスチームは、相談された件がこのどれに該当するかを判定し、必要とあれば直接継続してケアマネジメントを担当するソーシャルワーカーを指名していくことになる(図2)。
図2 ケアマネジメントの実際のプロセス
(3) アセスメントは2段階で
アセスメントはクライエントの問題状況に応じ、2つの段階をもっている。その1つは「初期アセスメント」と呼ばれるもので、先に述べた相談時の助言などではすまないケースに対して行われる。もう1つは「包括的アセスメント」と呼ばれるもので、初期アセスメントに加えてさらに詳細な個別問題のアセスメントが必要なケースについて行われる。紙数の関係でそれぞれに用いられるアセスメントシートを紹介できないが、その概要は次のようなものである。
初期アセスメント:クライエントの「障害内容」「ADL」「生活関連能力(APDL)」「社会関係」「住居」、「介護者情報」「サービス(ケア)状況」などから成り、10数ページのアセスメントシート(ニューキャッスル市の場合)が用意されている。
包括的アセスメント:これにはGPや入院先の病院からの医療情報、PT、OTなどの専門的評価、施設ニーズのあるケースの資産状況などが含まれる。
初期アセスメントが担当のほとんどソーシャルワーカーだけで行っているのに対して、包括的アセスメントは当然チームアセスメントということになるだろう。
アセスメントを行ったときには、日本の公的介護保険に関係する答申案でも示されているように、「クライエントの同意」を得ることになっているほか、アセスメントに関係したスタッフと、アセスメント後のサービス(ケア)にあたるスタッフへの提示と合意が義務づけられている。つまり、クライエントの同意と共に、アセスメントとサービスにあたる同僚たちのチェックも受ける形式となっているのである。
(4) アセスメントなきサービス(ケア)は禁止
上に述べたアセスメントの手順や形式を支える法的基盤として、ケアマネジャーのアセスメントとサービス(ケア)プランの策定なしにはサービスを行ってはならないとされている。つまりすべてのクライエントはケアマネジャーを経由すること、またサービス(ケア)の経過中に援助者の独断による変更は原則的に認められていない。
(5) ケアマネジャー
ケアマネジャーは誰がなるのかについては、日本でも関心の寄せられているところである。ニューキャッスル市の刊行物「コミュニティーケアプラン」では、ソーシャルワーカー、看護職、OTの職種が再教育の後にケアマネジャーになりうると書かれている。
ただし現状ではケアマネジャーの主力はソーシャルワーカーが行っている。このことは、ケアマネジメントの作業がクライエントの生活全般にわたる、真の意味でのソーシャルワークを軸としていること、そして欧米ではこれまでソーシャルワーカーの長く幅広い活動の歴史があることと関係しているのであろう。実際に人口30万人のニューキャッスル市内では、約 100名のソーシャルワーカーが6か所のソーシャルサービスオフィスでこれまでさまざまなクライエントを手がけており、彼らにとってみればことさら「ケアマネジャー」なる新しい職種名の登場はとまどいをもつだけかもしれない。このあたりが日本の社会サービスの歴史と異なるところである。
英国におけるケアマネジャー論議は、しかし年々その内容を変えてきている。というのも、ケアマネジャーとは、クライエントの生活ニーズを評価してそのサービス(ケア)を提供する役割を持つが、もしそのクライエントの身近にいる人がこの能力を持てば本来その人に委ねてよいものであり、さらにいえばクライエント自身に委ねることも可能だからである。もし仮にクライエント自身が自己の生活のケアマネジメントが出来れば、このことは障害者の「自立生活運動」に他ならない。
かいつまんでいえばこうした論調が、ケアマネジャーについて特定の職種から身近なキーパーソンへ、さらに自己マネジメントへとごく自然な転換を見せはじめている。この問題は日本でも将来論議されることになるだろう。
3)ケアマネジメント体制づくり
英国のケアマネジメントの実際を見たところで、この体制をつくり上げ、より内容的に充実するための関連事項を検討してみよう。すでに述べた「保健医療システム」やソーシャルワークの長い歴史のほか、次のような努力が行われている。
(1) 情報の公表と啓蒙活動
ケアマネジメントという新しい言葉と概念は市民にとっても耳慣れないものである。「今後の社会サービスはケアマネジメントで」、「ケアマネジメントとはこういうもの」との情報活動と共に、もっと注目すべき点は、ケアマネジメントの、あるいはコミュニティーケアの対象となる「障害」とはいかなるものかについて、つまり市民の立場では「自分がどの状況になればサービスの対象になるか」を情報として伝えて(啓蒙して)いったことである。これと共に、先のニューキャッスル市では市の全職員およびGPなどの関係職域にも同じ啓蒙や教育を行っている。このことによって障害への市民との認識の共有がはかられていたことである。
(2) クレーム処理機構
もう1つの注目すべき施策は、サービスに対する異議申立ての機構を整備し、問題があればそこへのクレームを市民に促したこと、これを円滑にするための代理人づくりの促進、各種障害者団体のサービス改善のための検討への助成などが行われている点である。むろん日本でも部分的にみられるような、公私の福祉サービス団体への監査も行われるが、サービスに対するより日常的なクレームについての処理・改善機構の整備は重層的に行われていることに注目したい。
ケアマネジメントは、市民へのよりよい効率的サービス提供を骨子とする。先のアセスメントにおけるクライエントや同僚の点検を同意の上に、サービスへのクレームを重視することで、二重・三重にチェックされていることになる。
参考文献 略
*日本医科大学病院
(財)日本障害者リハビリテーション協会発行
「リハビリテーション研究」
1996年8月(第88号)15頁~20頁