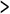特集/ケアマネジメント 日本でのケアマネジメントの実際 (1)
日本でのケアマネジメントの実際 (1)
―現状と課題―
白澤政和 *
1.問題提起
日本でケアマネジメントという新しい用語は平成6年末の『新たな高齢者介護システムの構築を目指して』の報告書以降、公的介護保険の論議が急速に活性化する中で、最近とみに使われるようになってきた。
この用語を簡単に定義すれば、「要援護者やその家族がもつ複数のニーズと社会資源とを結びつけること」となる。それが日本では、介護を要する高齢者を対象に用いられる場合が多く、そうした高齢者世帯に対して、保健・医療・福祉・住宅の各種サービスだけでなく、ボランティアや近隣の支援と結びつけることで、在宅生活を支えていくことである。
ケアマネジメントは、地域で要援護者を支えるための方法であり、地域福祉や地域医療が叫ばれる中でその必要が言われはじめた。
施設や病院では入所(院)者の生活は院内で自己完結するが、在宅ではさまざまなサービスや支援がなければ生活ができない。
そのため、利用者の立場から社会資源をかき集めることが必要となり、その方法としてケアマネジメントは起こってきた。そのため、ケアマネジメントは基本的に個々人の在宅生活を支える方法である。
現在、この用語同様にケースマネジメント、ケアコーディネーションといった言葉が使われている。
これらの言葉が日本ではいかに使われてきたのか。公的な用語でケースマネジメントが最初に使われたのは、在宅介護支援センター実施要綱の平成6年の改正においてであった。そこでは在宅介護支援センターの職員は「個別処遇計画の策定(ケースマネジメント)等の技術に関し自己研鑽に努めるものとする」と書かれている。こうして在宅介護支援センターはケースマネジメント機関として位置づけがなされた。
一方、平成6年6月に保健所法が廃止され地域保健法ができたが、法作成にあたり地域保健基本問題研究会で保健婦のあり方が論議されたが、報告書の中で保健婦等の機能としてケアコーディネーションが挙げられた。
さらに、平成6年12月に出された『新たな高齢者介護システムの構築を目指して』の報告書の中で、公的介護保険とケアマネジメントの導入が同時に提唱された。公的介護保険は平成の黒船のようなもので、福祉や医療のシステムを根本的に転換するものであり、そこで同時に言われるケアマネジメントに関心が注がれることとなった。
しかしながら、ケアマネジメントは理論化され実施されてはいなかったが、具体的にクライエントの相談・支援を行う際に多くの機関や職種が、十分とは言えないとしても、実施してきたことでもある。そこで、本稿では、日本でのシステム化され効果的・効率的に実施可能なケアマネジメントの可能性を探ってみることとする。具体的には、ケアマネジャーの育成やケアマネジメント機関の確立が不可欠であり、さらにはケアマネジメントを可能にする地域の仕組みが必要であり、それらについて言及してみる。
2.日本でのケアマネジメント機関・団体
日本でケアマネジメントが十分実施されているかどうかは別として、さまざまな機関や団体でケアマネジメントが実施可能である。例えば、障害者や高齢者を対象にした場合には、以下のような機関・団体がケアマネジメントを実施する相談窓口になることができる。
①福祉事務所や町村福祉担当セクション
・在宅福祉サービス利用申請に来所してくるクライエントやその家族に対して
・施設の入所申請をしてくるクライエントやその家族に対して
②保健所や市町村保健担当セクション
・助言を求めて来所するクライエントの家族に対して
③老人ホーム・老人保健施設・障害者施設等の入所施設
・短期入所してきたクライエントやその家族に対して
・退所するクライエントやその家族に対して
④デイサービスセンター
・デイサービスを利用しているクライエントやその家族に対して
⑤在宅介護支援センター
・介護相談に来所してくるクライエントや家族に対して
・介護相談に電話をかけてくるクライエントや家族に対して
⑥老人訪問看護ステーション
・訪問看護を利用しているクライエントやその家族に対して
⑦病院医療相談室
・通院しているクライエントに対して
・退院するクライエントに対して
⑧老人福祉センターや障害者福祉センター
・センターに通ってくるクライエントに対して
・相談を受けるために来所してくるクライエントに対して
⑨身体障害者更生相談所や精神薄弱者更生相談所
・更生相談に来所するクライエントやその家族に対して
⑩都道府県総合相談センター
・電話相談してくるクライエントや家族に対して
⑪市町村社会福祉協議会
・社会福祉協議会が実施している在宅福祉サービス(例えば、食事サービスなど)を利用しているクライエントやその家族に対して
・社会福祉協議会のボランティアを派遣してもらっているクライエントやその家族に対して
⑫市町村ボランティア・センター
・ボランティアを求めて来所するクライエントに対して
⑬入浴・介護・福祉機器レンタル等のサービス企業
・入浴や介護のサービスを利用しているクライエントやその家族に対して
・介護機器を購入したり、レンタルしていくクライエントやその家族に対して
⑭介護(費用)保険を行っている生命保険会社や損害保険会社
・介護保険に加入してきたクライエントが介護費用を受ける際に
・介護費用保険に加入してきたクライエントが介護費用を受ける際に
⑮非営利の介護人派遣団体
・団体の介護人を派遣しているクライエントやその家族に対して
⑯民生委員
・在宅要援護のクライエントに対する相談活動(調整的働き)として
以上の16の機関・団体・施設がケースマネージメントを実施した場合、作成されたケア計画は当該機関・団体・施設の一存で実施できない。①②③⑥⑪⑫⑬⑭⑮がケースマネージメント機関である場合には、一部のサービスについては自機関内で利用決定が可能であり、他機関の了解なく部分的にケア計画を実施することができるが、全面的な実施は不可能である。一方、③④⑤⑦⑧⑨⑩⑯の8機関は自機関内で提供決定できるサービスを全く持っていないのが現状であり、ケア計画が実現できるかどうかはすべて他機関に委ねられることになる。
3.理想的ケアマネジメント実施機関への課題
理想的なケアマネージメント実施機関としては、「すべてのクライエントを対象とし、相談機能を核にしており、専門の相談員が配置され、サービス利用の決定権限を有している機関」であることが望ましい。ここで示した理想のケアマネジメント機関には、4つの特質なり条件がある。
第1は、すべてのクライエントを対象としていることである。現実としては、機関の対象となるターゲットは重介護の高齢者であったり、痴呆性老人や特定の問題状況にある者を対象にしている。また、その機関が提供しているサービスの利用者にケアマネジメント援助の対象者が限定される場合が多い。さらには、来所してくる者やその家族にはケアマネージメントを実施するとしても、出向(アウト・リーチ)してまで対象者の範囲を広げていることはほとんどない。すべてのクライエントをケースマネージメントの対象にしていれば、予防的な対応から援助が開始でき、また対象者別に機関を分けなくて済み、対象者がケアマネジメントにアクセスしやすいメリットがある。
第2は、その機関が相談機能を主たる役割にしていることが、理想のケアマネジメント機関となる条件である。すなわち、相談業務が実施要領やマニュアルに明記されていることである。そうであれば、ケアマネジメントが業務の中核であることが明らかにできる。しかしながら、現実には多くのケアマネジメント実施機関では、相談業務が明確化されていなかったり、措置決定等に伴う付随的・片手間的な業務として相談を位置づけている場合が多い。
第3には、その機関に専門の相談員を配置していることが、ケアマネジメント機関としての理想である。現実には、ケアマネジメントの技術を持っている専門家は誰であるかは明確でない。社会福祉系の大学を卒業していれば十分であるのか、あるいは社会福祉主事の資格があればよいのか、または社会福祉士の資格者が適切であるのか、保健婦が適切であるのかなどは、明らかではない。現実のケアマネジメント機関では、ケアマネジメントについて専門性が十分でない者が実施しているのが実情であると言える。
第4に、その機関の要援護者のサービス利用に関して決定権を持っていることである。こうした決定権は、公的な社会福祉サービスについては福祉事務所や町村福祉担当セクションが有しており、保健サービスについては、保健所や市町村の保健担当セクションが持っている。また、一部の在宅福祉サービスや医療サービスについては、社会福祉協議会や医療機関などが決定権を有している。それゆえ、現実には、多くのケアマネジメント実施機関は対象者と一緒に作成したケア計画を実行するのに効力を発揮できないことが多い。また、一部のサービス提供で効力が発揮しえたとしても、それは部分的なものであり、十分にケア計画を実行に移しきれない側面がある。
以上のような4つの条件がそろった機関は、現実には見当たらない。確かに、これらの条件が整えば、その機関は単に対象者やその家族からケアマネジメント機関として社会的承認を得るだけでなく、ケア計画を円滑に遂行するためのサービス提供機関からもケアマネジメント機関として認知されることになる。そうなれば、ケアマネジメントの理想であるとされている、地域での相談窓口の一本化も自然と可能になる。そのため、こうした理想のケアマネジメント実施機関の創造に向けて働きかけていく必要がある。
4.日本でのケアマネジャー育成の現状と課題
本年4月22日の老人保健福祉審議会の『高齢者介護保険の創設について』の最終報告では、介護保険のケアマネジャーを限定しているが、医師、歯科医師、薬剤師、保健婦、看護婦、理学療法士、作業療法士、社会福祉士、介護福祉士等と幅広く捉えている。このケアマネジャーの育成は1つには、個々の専門職教育の中にケアマネジメントを位置づけ教育していくことであり、第2は、現在活動している専門職に対して現任研修でもって、ケアマネジメントの知識を付加させていくことである。
前者の日本の専門職教育において、上述のどの専門職においてもケアマネジメントに関して1つの教科として履修してはおらず、どの専門職体系においてもケアマネジメントを課目として位置づけしていない。その意味では、個々の専門職教育のカリキュラム体系にケアマネジメントを明確に位置づけ、教育の充実を図っていくことが緊急課題として求められる。
他方、ケアマネジメントに関する現任研修については、活発に実施されるようになってきている。
この研修は、個々の職種がケアマネジメントを1つの技術として身につけるために行う場合と、ケアマネジャーそのものを育成することを主眼にして行う場合とに分けられる。後者では職種を限定するよりも、ケアマネジメントを主要な業務としている各種の人々を集めて、ケアマネジメントのみに焦点を当てて研修することになる。
前者は、ある職種の研修の一環にケアマネジメント研修を含めるものである。最近の動向として、ホームヘルパー研修、在宅介護支援センター職員研修、市町村福祉担当職員研修、保健婦研修、ボランティア・コーディネーター研修、社会福祉協議会職員研修、老人ホーム指導員研修、老人保健施設職員研修、OT・PT研修などを実施する際、ケアマネジメントを研修の一部分として取り入れはじめている。
これらは、それぞれの職種がもっている広い業務を深めるための研修であり、研修担当者がその業務にケアマネジメント技能の必要性を認識して、実施されはじめたものであり、研修の中にケアマネジメントが導入されたのは、ここ数年の動向といえる。同時に、必ずしも上記の職員の研修においてケアマネジメント研修が含まれているかどうかは定かではない。逆に、ケアマネジメントの普及が最近のことであることを考えると、導入されている場合のほうがまれであるともいえる。
後者の多職種を対象にしてのケアマネジメント現任研修は、都道府県や都道府県社会福祉協議会等が主催して実施する場合が多い。一例をあげれば、兵庫県はここ数年3つの地域ブロックで3日間のケアマネジメント研修を実施している。これは、県および市町村の福祉担当者と保健婦、社会福祉協議会職員、在宅介護支援センターおよびデイサービスセンター職員等を対象にしたものであり、サービス・コーディネート機能を強化するための専門研修を実施し、市町村の総合的なケアマネジメント体制の確立を支援することであった。カリキュラム内容は表1のようになっていた。
| 第1日 | ケアマネジメントの理論 | 演習 「社会資源について学ぶ」 |
演習 「チームでケア計画立案」 |
| 第2日 | 演習 「面接相談・訪問調整の進め方」 |
演習 「ニーズの判定、評価からケア計画の作成・実施」 |
|
| 第3日 | 演習 「ケースカンファレンスの進め方」 |
ネットワーキングの現状と課題 | |
従来の研修の多くは縦割りで参加者を募るのが一般的であったが、こうした研修は、縦割りの枠をはずした点で評価される。今後、ケアマネジメントについての認識を地域の多くの保健・医療・福祉関係者が深め、実践していくことを考えれば、こうした研修を介してさまざまな職種との討議の中から連携やネットワークづくりの方法を学習することが重要になってくる。
個々の職種がケアマネジメントを技術として修得する現任研修、ケアマネジャー育成を主眼とする現任研修のいずれもが必要であるが、ケアマネジャーを深く育成していくためには、後者のような内容の深い研修が今後必要不可欠であり、最も不足している部分である。一方、前者の研修内容にケアマネジメントを含めるかどうかは、社会状況や研修担当者の認識レベルによって異なり、前者でのケアマネジャー育成部分では研修担当者教育も必要となる。
なお、これら両者の研修の関係を整理すると、図1のようになる。これらの関連を考慮して、今後のケアマネジャー養成体系を検討していかなければならない。
図1 ケアマネジメント研修の枠組み
5.ケアマネジメントを可能にする地域の仕組みづくり
ケアマネジメントには、クライエントを個別的に援助していける実践面での力量が求められるのと同時に、そうした実践を可能にする地域の仕組みづくりが不可欠である。
これには、以下のような4点が実施可能な地域の仕組みづくりが不可欠である。
①潜在的なクライエントを早期に発見できる仕組み
②どこの相談窓口でも、ケアマネジメントのケア計画が作成され実施される仕組み
③処遇困難なケースについて、専門職によるケアカンファレンスでもってのケアマネジメントが可能な仕組み
④処遇困難なコースを介して社会資源の開発や修正、さらには量的確保が可能な仕組み
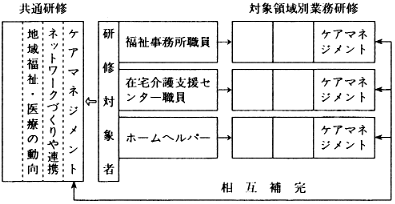
こうしたことを可能にする地域の仕組みとして、図2のような地域のモデルを試案として提示してみる。この地域支援システムは介護が必要な高齢者を対象とした場合、2層4段階のシステムになっている。
図2 地域支援システム(試案)
この図から、第1段階は第1層の小地域レベルであり、ここでは小地域での助け合いの実践と同時に、潜在的なケースを地域の中で発見していくことにある。発見したケースは小地域レベルの助け合いのみで対応できない場合には、市町村レベルの福祉事務所(福祉課)、保健センター、近隣の在宅介護支援センターなどの相談機関に連絡をとることになる。第2段階で、クライエントは福祉事務所(福祉課)、保健所、在宅介護支援センター、ボランティア・センターなどで相談をしたあと、その機関で提供できるサービスの利用は即決定する。それだけのサービスでは十分な援助ができない場合には、相談窓口が相互に連携しあって、クライエントのニーズに合ったケア計画を実施していくことになる。
しかしながら、そうした対応をしても必要とするサービスが得られず、在宅生活が十分に支えきれないケースも生じる。あるいは現在は在宅生活が可能であったとしても、将来は現状のサービス内容では在宅生活が不可能になるおそれのあるケースもある。そうしたケースについては、第三段階として第二層の市町村レベルで対応することになる。まずは窓口機関担当者から実務者会議(ケース・カンファレンス)に処遇困難な事例が提出され、実務者会議で検討が加えられる。ここでは、個々のケースについてケアマネジメントが実施されることになる。ここで決定したケア計画はクライエントの了解を経て、実行に移される。
さらに、これらの処遇困難事例を累積的にまとめ、それぞれの市町村でいかなるサービスが質的・量的に問題であるかを指摘する作業が行われる。このような今後必要とする施策をまとめるのが、第四段階で第二層の地域の代表者会議(ケース・コミッティ)である。これは市町村の各機関・団体の代表者で構成され、それぞれの市町村においてどのような施策が必要不可欠かを論議し、行政に対してサービスの改善・開発の要請をしていくことになる。これを受けて行政の施策の実施が図られていくというメカニズムを持つことになる。
こうした地域支援システムの仕組みを持てば、先ほど述べた4つの要件を含めることができる。すなわち、それらは援助対象者の発見と相談機関への連結、必要なサービスを円滑に提供すること、専門職による処遇困難ケースへのチーム・ケアマネジメントを実施すること、新たなサービスを創造すること、が可能となる。
とりわけ、第二段階の福祉事務所(福祉課)、保健センター、在宅介護支援センターなどの連携の方向性については、将来のあるべき姿を検討しておく必要がある。これら窓口機関間では、連携を深めていくことも重要であるが、円滑にサービス提供ができるために機関間の統合が可能な部分は、それを促進していくことも必要である。
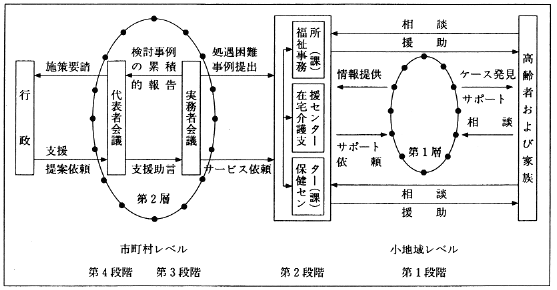
福祉事務所(福祉課)と保健センターは、保健や福祉サービスの今後の動向をみると、保健福祉センターとして統合することが不可欠である。これについては、すでに福祉サービスとして在宅サービスと施設サービスが市町村で一体的に提供実施されており、対人保健サービスの提供も徐々に市町村に委譲されてきている。そうした中で、市町村の保健と福祉サービス提供の核となる保健福祉センターのモデルは、図3に示すとおりとなる。
図3 保健福祉センター・モデル
保健福祉センターではケアマネジメントという生活相談を受け、ケア計画を作成・実施する機能と同時に、市町村の核としてさまざまな機関間との調整機能を持ち合わせることになる。その機関間調整には2種類の業務が含まれる。一つは、直接のサービス提供主体である医療やシルバーサービス、インフォーマル・セクターといわれるボランティアあるいは近隣組織との調整の仕事である。もう一つの機関間調整は、相談窓口機能を持っている在宅介護支援センターなどと保健福祉センターが相談援助をしていく観点から行なわれるものである。
さらに保健福祉センターの役割としては、相談者に対して対人福祉サービスや対人保健サービスを円滑に提供することになる。そのことによって保健福祉センターは高齢者を地域で支える中核的役割を果たすことになり、同時にサービスを円滑に利用できる仕組みを促進させることができる。
以上、地域の地域支援システムの枠組みについて論議してきたが、これについてはモデル的な提示にすぎない。それゆえ、個々の市町村の人口規模・特性や住民の福祉意識の違いによって、地域支援システムの内容は部分的に修正されることになる。
ただ、この地域支援システムづくりには住民の主体的な協力が不可欠であり、いかに住民参加のもとで、地域支援システムを構想し、実施していくかが鍵である。さもなくば、機能しない地域支援システムに成り下がる可能性も十分ある。
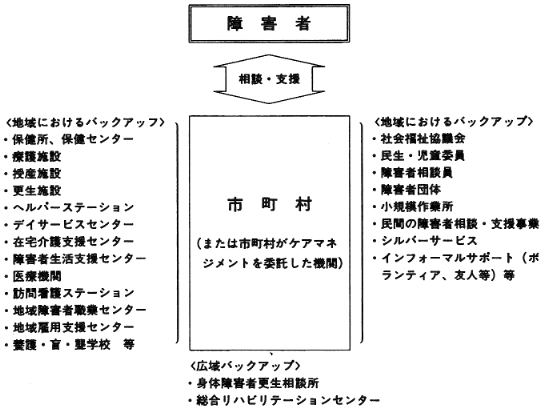
障害者に対するケアマネジメントシステムのあり方として、厚生省の「障害者ケア・ガイドライン研究会」の中間報告書では、図4のような枠組みをイメージしている。これは図2と類似するものであるが、市町村やそれが委託した身近な機関がケアマネジメントを、さまざまなバックアップ体制の中で実施していくことを想定している。
図4 障害者のケアマネジメント・システム
6.おわりに
日本でのケアマネジメントの可能性を探ってきたが、これは従来から実施されてきたケアマネジメントを理論的に地域での相談援助の柱に位置づけ、ケアマネジャーを育成し、その実施機関であるケアマネジメント機関を示し、そうした機関間での連携の仕組みを提示してきた。こうしたことを実現していくことが、今後の日本のケアマネジメント推進の課題となる。その意味では、公的介護保険で言われるケアマネジャーはほんの一部の対象者に対するものであり、基本的にはケアマネジメント実施体制を確立した中で、その一部として介護保険でのサービス給付がなされるべきである。
*大阪市立大学生活科学部教授
(財)日本障害者リハビリテーション協会発行
「リハビリテーション研究」
1996年8月(第88号)21頁~27頁