日本のリハビリテーション No.5
財団法人
日本障害者リハビリテーション協会
2 医学的リハビリテーション
1. 戦後の歩み
わが国では第二次大戦前から医学的リハビリテーションの経験が積み重ねられてきた。特に注目されるのは,東大整形外科教授高木憲次氏の努力によって1942年に設立された整肢療護園で,ここでは肢体不自由児に対して医学的治療と教育,職能訓練が平行して行われた。また,戦時中の軍事保養院傘下の陸軍病院では,戦傷による切断者に対する義足支給と訓練を中心に,脊髄損傷,その他外傷性の身体障害者のリハビリテーションが行われた。
しかし,わが国で医学的リハビリテーションが本格的に開始されたのは第二次大戦後の米国の占領下においてであり,しかも,当初は行政主導で行われた。
まず1947年に制定された児童福祉法によって,肢体不自由児施設を1県に1か所設置することが義務づけられ,1964年にはそれが全ての都道府県に設置されるに至った。また,1949年に制定された身体障害者福祉法によって国立身体障害者更生指導所(後の国立身体障害センター),国立ろうあ者更生指導所(後の国立聴力言語センター)などが設立され,続いて各地に県立の更生指導所が次々と建設された。ただし,これらの更生指導所が実施したのは医学的リハビリテーションそのものではなく,医学的リハビリテーションと職業的リハビリテーションとの中間的なリハビリテーションであった。
それに対して,1950年代の後半以降から,温泉病院を中心にして,当時結核に代わって死亡率の第一位を占めるようになり,新たな国民病と言われていた脳卒中のリハビリテーションが盛んに行われるようになった。日本人は古来温泉好きであり,それだけに治療の場としての温泉に寄せる期待は大きかった。また,すでに第二次大戦前の1931年には,九州帝国大学医学部に温泉治療学研究所が創設されるなど,わが国では温泉療法の伝統が強かったことも見落とせない。この他,労災病院では脊髄損傷,国立療養所等では脊髄損傷,結核やらいなどのリハビリテーションが行われるようになった。
ただし当時は,リハビリテーションの専門職は存在せず,主として整形外科医や内科医の一部によってリハビリテーションが行われていた。しかし,1960年前後からは,米国に留学して,整形外科や物療内科からは独立した新しい医学としてのリハビリテーション医学の専門研修を受けた医師たちも増えてきた。
このような様々な流れが合流して,1963年に日本リハビリテーション医学会が結成された。同じ年に,わが国最初の理学療法士・作業療法士学校が開校した。3年後の1966年最初の卒業生が出るとともに,第一回の国家試験が行われ,最初の理学療法士・作業療法士が誕生し,日本理学療法士協会・作業療法士協会が結成された。
一方,日本リハビリテーション医学会は次第に会員数を増やすとともに,リハビリテーション医学の推進力も,整形外科医や内科医からリハビリテーション医学だけを専門とする医師に代わってきた。このような状況の中で,日本リハビリテーション医学会は,1980年の総会でリハビリテーション医学専門医制度を可決し,翌年から発足させた。しかし,大学医学部の講座設置は遅れており,現在でも79医学部のうち4校にとどまっている。
2. 現状
(1) 医学的リハビリテーション施設の現状
「戦後の歩み」で述べたように,わが国の医学的リハビリテーションは第二次大戦直後は狭義の医療施設以外の公立施設中心に発達したために,一般医療とは切り離されていた。病院で行われる場合にも,温泉地にある専門病院で慢性期に開始されることが多かった。しかし,1970年代に入ってからは,医学的リハビリテーションがほぼ全面的に医療保険給付の対象になった事もあり,現在では医学的リハビリテーションの多くが一般病院で行われるようになっている。
(表4-10)に示したように,1984年には一般病院の57.3パーセントが何等かの理学療法室を有している。ただし,有資格の常勤理学療法士と一定水準の理学療法専門設備・機械器具を有し,医療保険上の承認を受けた病院は12.0パーセントにとどまっている。しかもこのような理学療法承認病院は大病院に偏在している。500床以上の大病院では理学療法承認病院は64.0パーセントに達しているが,20-49床の小病院ではそれは0.5パーセントにすぎない。作業療法の承認病院は全体でもわずか3.6パーセントに過ぎず,500床以上の大病院でも21.5パーセントにとどまっている。
一般病院でのリハビリテーションが不十分ながらも普及するにつれて,リハビリテーションの開始時期も早まってきた。特に1980年前後からは,わが国でも,障害の発生と同時に開始される「早期リハビリテーション」が都市部を中心に積極的に行われるようになっている。
わが国では,労災病院が長いリハビリテーションの伝統を有している。現在,労災保険が直営する労災病院は全国に37存在し,入院患者に対して,一般医療と共に総合的なリハビリテーション医療を提供している。さらにそれにとどまらず,労働福祉事業として,(表4-11)に示したような事業が行われており,それらの中には広義のリハビリテーション・サービスといえるものが少なくない。
国立病院・国立療養所に対するリハビリテーション部門の整備も1973年度より着実に進められており,1987年には脳卒中を主体とする医学的リハビリテーション病床数は7,600床に達している。また,1979年に開設された国立身体障害者リハビリテーションセンターには100床の専門病院が付置されている。
病院以外にも,障害老人を対象とする特別養護老人ホームと各種の身体障害者福祉施設でなんらかの医学的リハビリテーションが実施されている。ただし,それらのうち常勤のリハビリテーション医療専門職を有する施設はまだ限られている。
身体障害者の医学的,心理学的,職能的判定などを行う専門的な判定機関として,身体障害者更生相談所がある。この身体障害者更生相談所は,都道府県および政令市に設置が義務づけられており,1986年現在全国では62か所存在する。身体障害者更生相談所は医療法上の診療所でもあり,地域のリハビリテーション活動の中核的施設になっているものも少なくない。さらに,1984年の身体障害者福祉法改正により,身体障害者更生相談所は従来からの判定業務に加えて,(表4-12)に示したように,各種の相談指導を行うことになった。
従来わが国の医学的リハビリテーションは入院患者を対象としてきたが,近年は在宅患者を対象にするリハビリテーションが重視されるようになっている。この点については「寝たきり老人のリハビリテーション」で述べる。
| 規模別 (床) |
一般病院総数 | 理学療法室保有病院(%) | 理学療法承認施設(%) | 作業療法室保有病院(%) | 作業療法承認施設(%) | |
|---|---|---|---|---|---|---|
| 総数 | 8,500 | 4,869(57.3%) | 1,024(12.0%) | 806(9.5%) | 305(3.6%) | |
| 20~49 | 2,351 | 727(30.9%) | 12(0.5%) | 35(1.5%) | 4(0.2%) | |
| 50~99 | 2,401 | 1,276(53.1%) | 78(3.2%) | 118(4.9%) | 20(0.8%) | |
| 100~299 | 2,732 | 1,981(72.5%) | 441(16.1%) | 371(13.6%) | 139(5.1%) | |
| 300~499 | 658 | 555(84.3%) | 264(40.1%) | 149(22.6%) | 65(9.9%) | |
| 500~ | 358 | 358(92.2%) | 229(64.0%) | 133(37.2%) | 77(21.5%) | |
出所 厚生省『医療施設調査』
(表4-11) 労働福祉事業(労災保険の附帯事業)の概要
労働福祉事業
- 社会復帰促進事業
- ※労災病院,総合せき損センター及び労災病院附属施設(看護専門学校,リハビリテーション学院等)の設置・運営
- ※労災委託病棟の設置
- ※労災リハビリテーション作業所の設置・運営
- ※休養所の設置・運営
- ○外科後処置
- ○義肢等の支給
- ○温泉保養
- ○特殊疾病にたいするアフターケア等
- ※社会復帰資金の貸付け
- ※自動車購入資金の貸付け
- 身体障害者職業訓練校の設置または補助
- 被災労働者等援護事業
- ○特別支給金の支給
- ○労災就学等援護費の支給
- ○介護料の支給
- ※労災援護金の支給
- ※年金担保融資
- ※労災保険会館の設置・運営
- ※納骨堂の設置・運営
- その他
- 安全衛生確保事業
- ○労働災害防止対策の実施
- 労働災害防止団体への補助
- 産業医科大学への助成
- ※健康診断センターの設置・運営
- 日本バイオアッセイ研究センターの設置・運営
- 労働条件確保事業
- ※未払賃金の立替払事業
- 勤労者財産形成促進制度への助成
(○印は労働省で直接実施または支給するもの、※印は労働福祉事業団にたいし出資または交付するもの)
(表4-12) 身障相談所の業務(1984年)
身体障害者更生相談所の役割
- 従来より
- 身体障害者の医学的,心理学的および職能的判定を行うこと
- 補装具の処方および適合判定を行うこと
- 新たに
- 身体障害者に関する問題につき,家族その他からの相談に応ずること
- 身体障害者の福祉の増進に関する研究並びに情報収集および提供を行うこと
- 身体障害者福祉に係る職員の養成および研修を行うこと
- 都道府県知事の身体障害者手帳の交付に際し障害程度の判定につき,意見を述べること
- 身体障害者の家族その他に対し,訪問指導等を行うとともに,訪問指導等につき,福祉事務所等に対し,技術指導および助言を行うこと
(表4-13) リハビリテーション医学卒前教育の推移
| - | 1972年 | 1978年 | 1983年 |
|---|---|---|---|
| あり | 0 | 2 | 4 |
| 準ずるものあり | 2 | 2 | 8 |
| なし | 32 | 48 | 65 |
| 合計 | 34 | 52 | 77 |
| - | 1972年 | 1978年 | 1983年 |
|---|---|---|---|
| あり | 32(94%) | 53(98%) | 71(92%) |
| なし | 2(6%) | 1(2%) | 6(8%) |
| 独立 | 11(32%) | 15(28%) | 24(31%) |
| 他科の中 | 28 | 42 | 53 |
| 両方 | 7 | 4 | 6 |
| - | 1972年 | 1978年 | 1983年 |
|---|---|---|---|
| あり | 19(56%) | 33(61%) | 49(64%) |
| なし | 15(44%) | 20(37%) | 28(36%) |
| 独立 | 6(18%) | 7(13%) | 13(17%) |
| 他科の中 | 15 | 26 | 36 |
| 両方 | 2 | 0 | 0 |
出所:石神重信・他:総合リハビリテーション 14(2):1986年 大学数(カッコ内は%)
(2) リハビリテーション専門職種の現状
周知のように,リハビリテーション医療は多種類の専門職の共同によって行われる。しかし,わが国で制度化されている医学的リハビリテーション専門職種はリハビリテーション専門医,理学療法士,作業療法士,義肢装具士のみであり,言語療法士,医療ソーシャル・ワーカー,心理療法士等はいまだに制度が未確立である。
<リハビリテーション専門医>
日本リハビリテーション医学会が認定するリハビリテーション専門医制度は,国際障害者年の1981年に発足した。わが国の専門医制度は,1.リハビリテーション医学全般にわたって3年以上の臨床研修を行い,一定以上の知識と経験を持つ医師を対象にする「専門医「(specialist)と2.他科を専門としていて,その分野におけるリハビリテーションに関する知識と経験を持つ医師を対象にする「認定医(expert)」との二本立制度になっている。リハビリテーション医学の臨床研修の必修分野としては,次の6分野が指定されている:(ア)脳卒中その他脳疾患,脳外傷,(イ)脊髄損傷その他脊髄疾患,(ウ)リウマチを含む骨関節疾患,(エ)脳性麻痺を含む小児疾患,(オ)神経筋疾患,(カ)切断。それに対して,わが国では,循環器・呼吸器疾患のリハビリテーションは,主としてリハビリテーション以外の医師によって行われている。
専門医・認定医の試験は毎年1回行われ,1987年現在の合格者累計は専門医122人,認定医136人ある。
他面,医学部でのリハビリテーション教育はまだ立ち遅れている。(表4-13)に示したように,1983年の全国調査でも,リハビリテーション医学の講座がある大学は4校にとどまっている。リハビリテーション医学の講義は92パーセントの大学で行われているが,実習が行われているのは64パーセントにとどまり,特にそれが他科の実習とは独立して行われている大学は17パーセントにすぎない。
<理学療法士・作業療法士>
| - | 理学療法士 | 作業療法士 | ||
|---|---|---|---|---|
| 施設数 | 入学定員 | 施設数 | 入学定員 | |
| 1975年 | 11 | 200 | 5 | 100 |
| 1980年 | 12 | 435 | 13 | 270 |
| 1981年 | 27 | 555 | 17 | 360 |
| 1982年 | 34 | 760 | 21 | 445 |
| 1983年 | 38 | 880 | 24 | 505 |
| 1984年 | 42 | 960 | 27 | 565 |
| 1985年 | 43 | 980 | 28 | 585 |
| 1986年 | 44 | 1,010 | 29 | 615 |
資料:厚生省健康政策局調べ
| - | 理学療法士 | 作業療法士 |
|---|---|---|
| 1970年 | 1,112 | 308 |
| 1971年 | 1,248 | 355 |
| 1972年 | 1,360 | 396 |
| 1973年 | 1,510 | 437 |
| 1974年 | 1,722 | 507 |
| 1975年 | 1,849 | 558 |
| 1976年 | 1,951 | 623 |
| 1977年 | 2,135 | 700 |
| 1978年 | 2,303 | 778 |
| 1979年 | 2,517 | 857 |
| 1980年 | 2,778 | 978 |
| 1981年 | 3,045 | 1,089 |
| 1982年 | 3,463 | 1,256 |
| 1983年 | 3,911 | 1,447 |
| 1984年 | 4,533 | 1,751 |
| 1985年 | 5,265 | 2,142 |
| 1986年 | 6,120 | 2,582 |
| 1987年末 | 7,039 | 2,992 |
(注)免許所有者数
理学療法士・作業療法士の養成施設は(表4-14)に示したように,1980年代に飛躍的に増加し,1986年度の入学定員は理学療法士44校1,010人,作業療法士29校615人となっている。それにともない,国家試験合格者も急増し,1987年までの合格者累計は,(図表4-3)に示したように理学療法士7,039人, 作業療法士2,992人に達している。理学療法士・作業療法士の養成施設は3年制の専修・各種学校が主体であるが,近年は3年制の短期大学も着実に増加している。
<その他の専門職>
1987年に成立した義肢装具士法により,義肢装具士の国家資格制度が発足した。資格要件は理学療法士・作業療法士の場合と同じく,高校卒業後3年制の養成施設の卒業者で国家試験に合格したものである。
それに対して、言語療法士の国家資格制度は関係者の合意が得られず未確立である。現在医療分野で働く言語療法士は約800人と推定されている。
1987年には社会福祉士および介護福祉士法が成立し、1989年から国家試験が施行されることになっている。しかし、諸外国とは異なり、この社会福祉士は福祉分野で働くもののみを対象としており、医療福祉土は除外されている。
(3) リハビリテーション医療費の現状
1970年代前半までは、医療保険の給付対象となるリハビリテーション・サービスの種類は限られ、しかも保険点数(経済的評価)が極めて低かった。しかし、(表4-15)に示したように、1974年の診療報酬改訂以後は、リハビリテーション・サービスの保険点数は大幅に引き上げられている。その結果、1986年には、理学療法(作業療法)承認施設での「複雑な」理学療法(作業療法)は患者1人当り3,300になっている。これは、医師の初診料1,800~1,500円の約2倍であり、医師以外の専門職の技術料評価としては最高水準である。それに対して、常勤理学療法士のいない非承認施設での「複雑な」理学療法や資格制度が未確立の言語療法の保険点数はそれぞれ900円と極めて低い。
保険診療におけるリハビリテーション医療点数の引き上げの結果、(表4-16)に示したように、医科保険診療費中のリハビリテーション医療費の構成割合も、1975年の0.5パーセントから1985年の1.6パーセントへと着実に上昇してきている。
| - | 74年2月 | 76年4月 | 78年2月 | 81年6月 | 85年3月 | 86年4月 | ||
|---|---|---|---|---|---|---|---|---|
| 身体障害運動療法 | 認定施設 | 簡単なもの | 40 | 60 | 80 | 120 | 130 | 130 |
| 複雑なもの | 80 | 120 | 160 | 300 | 320 | 330 | ||
| 非認定施設 | 器械器具を用いた機能訓練 | 20 | 30 | 40 | 廃止 | - | - | |
| 水中機能訓練 | 30 | 40 | 50 | 廃止 | - | - | ||
| 温熱療法 | 15 | 20 | 25 | 廃止 | - | - | ||
| - | 複雑かつ長時間を要する運動療法 | - | - | - | 90 | 90 | 90 | |
| その他の簡易な運動療法 | - | - | - | 55 | 55 | 55 | ||
| 身体障害作業療法 | 簡単なもの | 40 | 60 | 80 | 120 | 130 | 130 | |
| 複雑なもの | 80 | 120 | 160 | 300 | 320 | 330 | ||
| 言語療法 | - | - | - | - | 90 | 90 | 90 | |
| (参考)初診時基本診療料 | 甲表 | 60 | 90 | 125 | 145 | 180 | 195 | |
| 乙表 | 50 | 52 | 100 | 120 | 150 | 160 | ||
注) 身体障害作業療法は認定施設のみ。身体障害運動療法、同作業療法、言語療法は甲乙表共通1点は10円
| 年 | 1970 | 1975 | 1980 | 1981 | 1982 | 1983 | 1984 | 1985 |
|---|---|---|---|---|---|---|---|---|
| 総数 | 0.4 | 0.6 | 0.8 | 0.9 | 1.6 | 1.6 | 1.6 | 1.6 |
| 入院 | 0.5 | 0.8 | 1.0 | 1.1 | 1.3 | 1.4 | 1.6 | 1.5 |
| 入院外 | 0.4 | 0.6 | 0.7 | 0.8 | 1.8 | 1.7 | 1.6 | 1.6 |
資料)厚生省「社会医療診療行為別調査報告」
注)政府管掌健康保険、各年6月審査分
| - | 申請件数(件) | 決定 | ||||
|---|---|---|---|---|---|---|
| 件数(件) | 金額(千円) | 1件当たり平均金額(千円) | 公費負担額(%) | |||
| 交付 | 昭50年度(‘75) | 106,161 | 102,609 | 3,263,949 | 31.8 | 96.9 |
| 昭55年度(‘80) | 116,211 | 112,645 | 4,868,307 | 43.2 | 94.9 | |
| 昭60年度(‘85) | 212,260 | 209,235 | 7,285,442 | 34.8 | 91.3 | |
| 60年度内訳 | 義肢 | 12,572 | 12,419 | 1,579,391 | 127.1 | 96.3 |
| 装具 | 21,435 | 21,222 | 959,720 | 45.2 | 93.0. | |
| 盲人安全つえ | 9,048 | 8,784 | 26,337 | 3.0 | 77.6 | |
| 義眼 | 1,040 | 1,029 | 39,051 | 37.9 | 91.6 | |
| 眼鏡 | 2,076 | 1,986 | 33,490 | 16.8 | 87.7 | |
| 点字器 | 1,215 | 1,205 | 8,078 | 6.7 | 81.0 | |
| 補聴器 | 31,243 | 30,656 | 1,126,248 | 36.7 | 88.5 | |
| 人工喉頭 | 103 | 94 | 439 | 4.7 | 72.9 | |
| 車いす | 27,687 | 27,139 | 2,675,274 | 98.5 | 94.7 | |
| 歩行車 | 805 | 782 | 25,380 | 32.4 | 87.3 | |
| 頭部保護帽 | 502 | 498 | 5,216 | 10.5 | 78.1 | |
| 収尿器 | 1,653 | 1,641 | 12,545 | 7.6 | 87.5 | |
| ストマ用装具 | 88,987 | 88,263 | 734,180 | 8.3 | 71.9 | |
| 歩行補助つえ | 13,166 | 12,801 | 53,574 | 4.2 | 78.0 | |
| その他 | 728 | 716 | 6,511 | 9.1 | 79.7 | |
資料:厚生省「社会福祉行政業務報告」
注)修理は省略した。
リハビリテーション医療費は、医療保険以外の制度・法律によっても支給されている。それらのうち、代表的な法は、身体障害老福祉法、児童福祉法、労働老災害補償法、年金保険法等である。特に、わが国の医療保険では義肢は適用外となっているので、義肢はこれらの法律によって作成する必要がある。(表4-17)に示したように、身体障害老福祉法による補装具給付は、1985年度で、209,235件、72億8,544万円である。
(4) 主な障害別のリハビリテーションの現状
<障害の予防と早期発見>
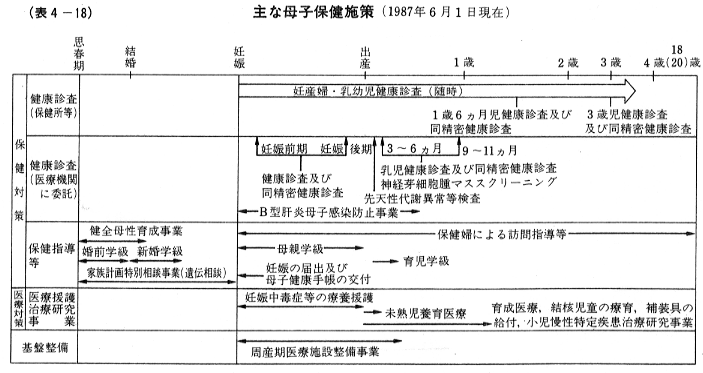
日本では,(表4-18)に示したような総合的母子保健施策の一環として,障害の予防と早期発見・早期治療が行われている。これらの中で中心的位置を占めるのは健康診査であり,1961年から,国の事業として3歳時健康診査(一般健康診査と精密健康診査)が実施されている。さらに,1977年からは,市町村に対する予算補助事業として1歳6か月児健康診査が実施されることになり,1985年には全市町村の95パーセントが実施するに至っている。
わが国の障害予防施策として特記すべきものに,1977年度から実施されている,早期新生児を対象とした先天性代謝異常検査がある。これはきわめて早期に発見し,適切な治療を開始しないと心身障害をもたらすフェニールケトン尿症,楓糖尿症,ヒスチジン血症,ホモヒスチジン尿症およびガラクトース血症の5つの先天性代謝異常について,早期新生児期にごく微量の血液を乾燥ろ紙上に採取し,検査を行うものである。1979年度からは,先天性甲状腺機能低下症のマススクリーニングが実施されている。1985年度には,両者の実施率(受検者数÷出生率)は,それぞれ99.4パーセント,99.5パーセントに達している。その結果,(表4-19)に示したような患児が発見されている。さらに,1984年度からは,生後6か月の乳児に対して小児癌の一種である芽細胞腫のマススクリーニングが開始されている。これは世界初の試みである。
医療費援助対策としては,1.出生児体重2,500グラム以下の新生児に対する「未熟児養育医療」,2.身体障害児の早期治療のための「育成医療」と補装具の交付や給付に加えて,3. 9種類の小児慢性疾患の医療費に対する公費援助制度,等がある。
| 病名 | 受検者数 | 発見患者数 | 発見率 |
|---|---|---|---|
| フェニールケトン尿症 | 12,168,645 | 168 | 1/72,000 |
| 楓糖尿症 | 12,168,645 | 31 | 1/392,500 |
| ヒスチジン血症 | 12,168,645 | 1,469 | 1/8,300 |
| ホモチスチン尿症 | 12,168,645 | 58 | 1/209,800 |
| ガラクトース血症 | 12,168,645 | 182 | 1/66,900 |
| クレチン症* | 8,846,297 | 1,151 | 1/7,700 |
*1979~1985年度(厚生省児童家庭局母子衛生課資料より)
<小児のリハビリテーション>
小児のリハビリテーションはわが国では肢体不自由児のリハビリテーション中心に発展してきた。肢体不自由児施設は肢体不自由児に医学的リハビリテーション・サービスと共に福祉サービスをも提供する複合的施設であり,しかもその多くは養護学校を付置している。(表4-20)に示したように,1986年には肢体不自由児施設は73か所あり,収容児童定数は9,065人であり,このうち7,936人が収容部門の児童である。
肢体不自由児施設の児童の障害像は,この25年間に大きく変化している。(表4-21)は収容部門の児童の障害別比率であり,当初はポリオ,先天性股関節脱臼,結核性骨関節炎等のいわゆる小児整形外科的疾患が多かったが,これらは1960年代に激減した。それらに代わって脳性マヒの比率が着実に増加し,1975年度には65.3パーセントに達した。しかし,脳性マヒはその後は減少に転じ,1986年度には56.9パーセントにまで低下している。それに対して,近年は二分脊椎,その他の先天性疾患,ペルテス病,外傷後遺症が増加している。このような障害像の変化の結果,入園児の障害の重度化・重複化が進んでいる。
肢体不自由児施設はかつてはほとんど収容施設であったが,近年は通園部門の比重が拡大してきており,地域の総合リハビリテーション・センター化した施設も少なくない。
わが国では1970年代に入って,ボバス法・ヴォイタ法による脳性マヒ児に対する超早期リハビリテーションが急速に普及してきており,各地の肢体不自由児施設がその拠点となっている。その結果,脳性マヒの出現率は着実に低下している。(図表4-4)は脳性マヒに対する超早期リハビリテーションが系統的に実施されている大阪府吹田市における脳性マヒの出現率の推移をみたものであり,1967-1970年の平均出現率0.20パーセントが1976-1981年には0.11パーセントと半減している。ただし,このような脳性マヒの出現率の減少は,超早期リハビリテーションよりも,周産期医療の進歩による方が大きいともいわれている。
肢体不自由児施設に比べて,小児病院の建設は遅れており,現在でも全国に16か所あるにすぎない。これらのうち,リハビリテーション機能を備えている病院は10施設であるが,リハビリテーション専用の病室を持っている施設はない。
| - | 施設数 | 収容児童定数 | |||||
|---|---|---|---|---|---|---|---|
| 一般病棟 | 重度病棟 | 母子病棟 | (計) | 通園部門 | 合計 | ||
| 合計 | 73 | 6,108 | 1,408 | 420 | 7,936 | 1,128 | 9,065 |
| 県立県営 | 31 | 2,804 | 414 | 242 | 3,460 | 360 | 3,820 |
| 県立民営 | 16 | 1,331 | 350 | 116 | 1,797 | 320 | 2,117 |
| 民立民営 | 26 | 1,973 | 644 | 62 | 2,679 | 448 | 3,127 |
| 年度 | 病類 | |||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 脳性マヒ | ポリオ | 先天性股関節脱臼 | ディスメリー | 二分脊椎 | 骨形成不全症 | 脳水腫 | その他先天性疾患 | 結核性骨関節炎 | 結核以外の骨関節炎 | 脊柱側彎 | ペルテス病 | 外傷後遺症 | くる症 | 進行性筋萎縮症 | その他 | 計 | 対象児童数 | |
| 1962年度 | % 31.7 |
% 29.2 |
% 12.3 |
% 0 |
% 1.4 |
% 0.7 |
% 0.2 |
% 4.1 |
% 5.1 |
% 4.2 |
% 0.6 |
% 1.4 |
% 2.4 |
% 0.5 |
% 1.1 |
% 4.6 |
% 100 |
名 1,645 |
| 1963年度 | 33.6 | 21.2 | 17.3 | 0 | 1.4 | 0.8 | 0.3 | 3.5 | 4.1 | 2.7 | 0.6 | 1.6 | 3.1 | 0.4 | 1.3 | 5.7 | 100 | 1,889 |
| 1964年度 | 40.3 | 23.4 | 12.8 | 0 | 1.4 | 1.0 | 0.3 | 3.4 | 3.4 | 1.6 | 1.0 | 1.8 | 3.0 | 0.5 | 1.5 | 4.6 | 100 | 2,174 |
| 1965年度 | 45.5 | 19.7 | 11.6 | 0 | 1.4 | 1.1 | 0.3 | 3.9 | 2.1 | 0.8 | 1.0 | 2.2 | 3.3 | 0.5 | 1.5 | 5.1 | 100 | 2,659 |
| 1966年度 | 51.1 | 16.9 | 10.0 | 0 | 1.6 | 1.0 | 0.3 | 3.4 | 1.4 | 0.8 | 0.6 | 2.8 | 2.9 | 0.6 | 1.4 | 5.2 | 100 | 3,050 |
| 1967年度 | 51.7 | 15.2 | 7.8 | 0 | 2.1 | 1.4 | 0.0 | 4.5 | 0.7 | 1.2 | 1.1 | 4.5 | 1.9 | 0.5 | 1.8 | 5.5 | 100 | 5,385 |
| 1968年度 | 57.2 | 11.9 | 7.4 | 0.5 | 2.1 | 1.6 | 0.2 | 4.4 | 0.5 | 0.9 | 1.0 | 3.3 | 2.5 | 0.5 | 2.1 | 3.9 | 100 | 3,479 |
| 1969年度 | 57.0 | 9.4 | 7.5 | 0.4 | 2.3 | 1.9 | 0.3 | 4.0 | 0.5 | 0.6 | 1.4 | 4.8 | 2.8 | 0.4 | 2.1 | 4.6 | 100 | 5,786 |
| 1970年度 | 57.0 | 8.3 | 7.4 | 0.6 | 2.8 | 1.6 | 0.3 | 3.9 | 0.4 | 0.8 | 1.3 | 5.2 | 2.4 | 0.5 | 1.9 | 5.6 | 100 | 6,611 |
| 1971年度 | 60.8 | 5.4 | 6.3 | 0.4 | 3.0 | 1.7 | 0.3 | 4.0 | 0.1 | 1.0 | 1.4 | 5.3 | 1.9 | 0.5 | 1.9 | 6.0 | 100 | 6,653 |
| 1972年度 | 61.7 | 4.4 | 5.3 | 0.4 | 3.6 | 1.7 | 0.4 | 3.6 | 0.1 | 1.2 | 1.5 | 5.7 | 2.5 | 0.4 | 1.6 | 5.9 | 100 | 6,600 |
| 1973年度 | 63.8 | 2.8 | 5.3 | 0.3 | 3.7 | 1.7 | 0.6 | 4.3 | 0.1 | 0.4 | 1.6 | 5.7 | 2.3 | 0.2 | 1.4 | 5.8 | 100 | 6,831 |
| 1974年度 | 64.8 | 1.2 | 4.9 | 0.3 | 3.7 | 1.7 | 0.6 | 4.1 | 0.1 | 0.5 | 1.4 | 6.1 | 2.2 | 0.3 | 1.4 | 6.7 | 100 | 6,849 |
| 1975年度 | 65.3 | 0.7 | 4.6 | 0.2 | 3.8 | 1.5 | 0.7 | 3.6 | 0.2 | 0.6 | 1.3 | 6.2 | 2.0 | 0.2 | 1.4 | 7.7 | 100 | 6,207 |
| 1976年度 | - | - | - | - | - | - | - | - | - | - | - | - | - | - | - | - | - | - |
| 1977年度 | 64.0 | 0.4 | 3.6 | 0.1 | 3.9 | 1.6 | 0.7 | 4.0 | 0.2 | 0.5 | 1.9 | 7.1 | 2.9 | 0.2 | 1.6 | 7.3 | 100 | 7,129 |
| 1978年度 | 63.6 | 0.2 | 3.1 | 0.2 | 4.0 | 1.6 | 0.7 | 4.1 | 0.2 | 0.4 | 1.9 | 8.0 | 2.5 | 0.2 | 1.9 | 7.4 | 100 | 6,750 |
| 1979年度 | 63.9 | 0.2 | 2.6 | 0.2 | 4.1 | 1.5 | 0.8 | 4.5 | 0.1 | 0.4 | 1.7 | 7.9 | 2.6 | 0.1 | 1.9 | 7.5 | 100 | 6,714 |
| 1980年度 | 62.8 | 0.1 | 2.7 | 0.1 | 4.5 | 1.5 | 1.1 | 4.2 | 0.1 | 0.3 | 1.5 | 8.1 | 2.9 | 0.1 | 2.0 | 8.0 | 100 | 6,562 |
| 1981年度 | 61.7 | 0 | 2.7 | 0.2 | 4.4 | 1.7 | 1.1 | 5.0 | 0 | 0.3 | 1.1 | 8.1 | 3.3 | 0.1 | 2.3 | 8.0 | 100 | 6,436 |
| 1982年度 | 61.4 | 0 | 2.3 | 0.1 | 4.5 | 1.5 | 1.3 | 4.8 | 0 | 0.3 | 1.3 | 8.3 | 3.2 | 0.1 | 2.0 | 8.9 | 100 | 6,393 |
| 1983年度 | 59.2 | 0.1 | 1.9 | 0.1 | 4.9 | 1.6 | 1.3 | 4.8 | 0 | 0.4 | 1.5 | 8.0 | 3.5 | 0 | 2.4 | 10.3 | 100 | 6,347 |
| 1984年度 | 58.9 | 0.1 | 1.8 | 0.1 | 4.8 | 1.4 | 1.1 | 5.5 | 0 | 0.4 | 1.1 | 7.7 | 4.2 | 0 | 2.6 | 10.3 | 100 | 6,180 |
| 1985年度 | 57.7 | 0 | 1.5 | 0.1 | 4.8 | 1.5 | 1.2 | 6.0 | 0 | 0.2 | 1.1 | 7.9 | 4.2 | 0.1 | 2.5 | 11.2 | 100 | 6,052 |
| 1986年度 | 56.9 | 0.1 | 1.2 | 0.2 | 5.1 | 1.4 | 1.3 | 6.7 | 0 | 0.3 | 0.9 | 7.8 | 4.0 | 0.1 | 2.5 | 11.5 | 100 | 5,794 |
(1) 1962年度より1972年度までは当該年度の3月31日現在の実人員。
(2) 1973年度は1974年4月1日現在の実人員。
(3) 1974年度は1975年5月1日現在の実人員。
(4) 1975年度は1976年4月1日現在の実人員。
(5) 1977年度より1987年度までは当該年度の3月1日の実人員。
| 1967年 | 0.23 |
| 1968年 | 0.20 |
| 1969年 | 0.19 |
| 1970年 | 0.20 |
| 1971年 | 0.12 |
| 1972年 | 0.15 |
| 1973年 | 0.15 |
| 1974年 | 0.14 |
| 1975年 | 0.15 |
| 1976年 | 0.10 |
| 1977年 | 0.22 |
| 1978年 | 0.11 |
| 1979年 | 0.07 |
| 1980年 | 0.06 |
| 1981年 | 0.08 |
資料出所:江部:脳性麻痺4:1985
<切断者のリハビリテーション>
わが国の切断者総数は人口の約0.11パーセント,全国で10万人と推計されている。1976年に日本リハビリテーション医学会が行った調査によると,その内訳は以下の通りである。
- 性別:男女比は,上肢切断で3.5:1,下肢切断で4.9:1
- 上下肢別:上肢対下肢は1:2.2
- 年齢別:上下肢とも18-24歳で切断したものが多い(図表4-5)
- 切断原因:上肢では労働災害,一般事故,戦争など外傷によるものが83パーセントを占め,下肢ではそれらによるものが69パーセントを占めている。
このような日本の切断者の状況は,欧米諸国では切断原因の60パーセント以上を動脈硬化症,糖尿病による血行障害が占め,年齢分布でも60歳以上が大半を占めている状況と,大きく異なっている。このことは,日本の切断者のリハビリテーションを比較的容易にしている。ただし,わが国でも,今後の高齢社会化と生活様式の欧米化などにより,老人や血行障害による切断者が増加すると予測されている。
先に述べたように,わが国では切断者に対する義肢装具は医療保険の給付対象になっておらず,それらは主として,身体障害者福祉法,労働者災害補償保険法,厚生年金保険法によって給付されている。3法の比較は,(表4-22)に示した通りであるが,リハビリテーション専門家の側からは,各法ごとの縦割支給の問題点が指摘されている。
(図表4-5) 切断時の年齢・性別割合
| - | 0~5 | 6~11 | 12~17 | 18~24 | 25~29 | 30~34 | 35~39 | 40~44 | 45~49 | 50~54 | 55~59 | 60~64 | 65~ |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 男 | 4.1 | 5.3 | 9.6 | 28.1 | 17.0 | 8.2 | 7.3 | 3.8 | 3.8 | 3.5 | 2.0 | 0.9 | 1.2 |
| 女 | 13.1 | 8.1 | 5.1 | 13.1 | 7.1 | 7.1 | 8.1 | 7.1 | 5.1 | 4.0 | 1.0 | 1.0 | 1.0 |
| - | 0~5 | 6~11 | 12~17 | 18~24 | 25~29 | 30~34 | 35~39 | 40~44 | 45~49 | 50~54 | 55~59 | 60~64 | 65~ |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 男 | 4.0 | 3.4 | 11.0 | 24.2 | 15.4 | 9.8 | 7.4 | 6.8 | 5.1 | 4.3 | 1.8 | 2.5 | 2.4 |
| 女 | 13.0 | 11.2 | 9.9 | 24.8 | 5.6 | 6.2 | 6.8 | 9.3 | 2.5 | 2.5 | 2.5 | 1.9 | 1.9 |
資料出所:日本リハビリテーション医学会「福祉関連機器の標準化推進のための調査報告」1976年
| - | 身体障害者福祉法 (法第20条) |
労働者災害補償保険法 (法第23条) |
厚生年金保険法 (法第79条) |
|
|---|---|---|---|---|
| 1.支給対象者 | すべての障害者を対象とする(ただし他法優先規定により支給) | 労災法障害補償給付受給者 | 厚年法障害年金(手当金)受給者 | |
| 2.窓口 | 県市福祉事務所長 |
労働基準監督署 | 1.社会保険事務所 2.厚生年金病院 |
|
| 3.支給決定機関 (措置権者) |
県市福祉事務所長 | 県労働基準局長 | 各県の保険課長 | |
| 4.支給機関 | 県市福祉事務所長 | 県労働基準局長 | (財)厚生団 | |
| 義肢82% | 採型指導機関 | 身体障害者更生相談所(57ヵ所) | 労災病院他委託病院 (約1,700ヵ所) |
厚生年金病院(6ヵ所) |
| 検収機関 | 身体障害者更生相談所 | 労災病院他委託病院 | ||
| 製作機関 | 義肢製作所,指定制(形式的) | 義肢製作所,無指定 | 義肢製作所,指定制 | |
| 補助器18% | 製作機関 | 補助器製作所,指定制(形式的) | 補助器製作所,無指定 | 補助器製作所,指定制 |
| 検収機関 | 身体障害者更生相談所(57ヵ所) | 県労働基準局 | ナシ | |
| 5.支給品目 | 義肢 装具(下肢,体幹,上肢) 補聴器 車椅子 電動式車椅子 歩行車 義眼 眼鏡 人口喉頭 収尿器 盲人安全杖 歩行補助杖(杖,松葉杖,クラッチ) 点字器 |
義肢 装具(下肢,上肢) 補聴器 車椅子 電動式車椅子 義眼 眼鏡 人口喉頭 収尿器 かつら(女性のみ) |
義肢 装具(下肢,体幹,上肢) 補聴器 車椅子 (案)電動式車椅子 歩行車 |
|
<脳卒中のリハビリテーション>
わが国の医学的リハビリテーションの対象でもっとも多いものは脳卒中後の障害である。脳卒中は第二次大戦後の1951年から1980年までの30年間に渡ってわが国の死因順位の一位を占めていた。その後脳卒中の死因順位は低下し,1985年には悪性新生物,心疾患に次いで第3位になっているが,それでも全死亡の17.9パーセントを占めている。さらに入院患者中の脳卒中患者比率は11.7パーセントに達しており,これは単一疾患としては精神分裂病の15.1パーセントに次ぐ多さである。
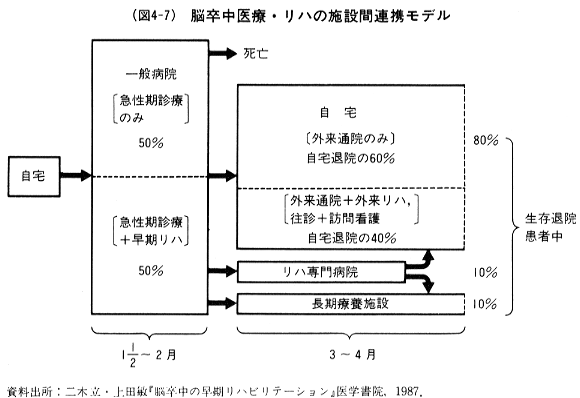
1970年代までは一般病院は主として脳卒中の急性期治療のみを行い,医学的リハビリテーションは温泉地にある専門病院で行われてきた。しかし,1980年前後から急性期治療と平行して「早期リハビリテーション」を実施する一般病院が特に都市部で増えてきた。このような「早期リハビリテーション」を行えば,脳卒中後の二次的合併症はほぼ100パーセント予防でき,しかも患者の8割は一般病院から直接自宅に退院できることが明らかになっている。
(図表4-6)は脳卒中患者に対して発症直後から「早期リハビリテーション」を開始した場合と,リハビリテーションの開始が遅れた場合との比較をしたものだが,「早期リハビリテーション」の効果は特に70歳以上の高齢者で大きいことが明らかである。その結果,現在では,脳卒中のリハビリテーションに関しては,このような一般病院での「早期リハビリテーション」が主流になってきている。
ただし,脳卒中のリハビリテーションは一般病院のみで完結することはできず,(図4-7)に示したように,専門病院,長期療養施設,在宅医療・保健・福祉機関とのネットワークを形成することが求められている。
| - | 59歳以下 | 60~69歳 | 70歳以上 | |||
|---|---|---|---|---|---|---|
| 「早期」(46人) | 「非早期」(16人) | 「早期」(74人) | 「非早期」(10人) | 「早期」(126人) | 「非早期」(18人) | |
| 屋外歩行 | 71.7 | 43.8 | 37.8 | 10.0 | 19.0 | - |
| 屋内歩行 | 13.0 | 25.0 | 24.3 | 30.0 | 14.3 | 5.6 |
| ベッド上自立 | 10.9 | 12.5 | 10.8 | 20.0 | 8.7 | 33.3 |
| 全介助 | 4.3 | 18.8 | 27.0 | 40.0 | 57.9 | 61.1 |
*p<0.05
資料出所:二木立・上田敏『脳卒中の早期リハビリテーション』医学書院,1987.
<寝たきり老人のリハビリテーション>
わが国では人口構成の高齢化が急速に進行しており,それにともない,寝たきり老人も増加している。 (図表4-8)に示したように,寝たきり老人数は1978年の36.2万人から1984年には47.8万人に急増している。しかも,在宅の寝たきり老人の比率は1978年の69.1パーセントから1984年の55.9パーセントへと激減している。これの主因は,三世代家族の減少,婦人の労働力率の上昇,人口移動の増加などにより生じた家族の介護能力の減少であるが,わが国で在宅医療・リハビリテーションが立ち遅れてきたことも無視し得ない。
そこで近年は,在宅の寝たきり老人に対するリハビリテーションが重視されるようになっている。その中心は,1983年に実施された老人保健法による老人保健事業中の機能訓練と訪問指導である。その概要と実施状況は(表4-23・24)に示したとおりであり,1985年には機能訓練の被指導人員は54,900人,訪問指導の被訪問指導実人員は708,972人となっている。被指導実人員を障害別にみると,機能訓練では35.0パーセントが,訪問指導でも23.1パーセントが脳卒中後遺症となっている。
その他,寝たきり老人に対する在宅福祉事業として,家庭奉仕員派遣事業,日常生活用具給付事業,寝たきり老人短期保護事業およびデイサービス事業などがある。ただし,わが国ではこれらの在宅医療・福祉サービスは,欧米諸国に比べて立ち遅れており,例えば,家庭奉仕員数は1987年度でも,身体障害者(児)対象も含めて25,305人(人口10万対20.8人)にとどまっている。
| - | 総数 | 入院 | 入所 | 在宅 |
|---|---|---|---|---|
| 1978年 | 36.2万人 | 4.8 (13.3) |
6.4 (17.7) |
25.0 (69.1) |
| 1981年 | 41.2万人 | 7.2 (17.5) |
8.8 (21.4) |
25.2 (61.2) |
| 1984年 | 47.8万人 | 9.9 (20.7) |
11.2 (23.4) |
26.7 (55.9) |
(注) 単位:万人。( )内は構成比。なお,「入所」とは特別養護老人ホームの入所者を指す。ねたきり老人とは,65歳以上で6か月以上ねたきりの者をいう。
資料出所:厚生省統計情報部「厚生行政基礎調査」,「社会福祉施設調査」
| 保健事業の種類 | 対象者 | 内容 | 備考 |
|---|---|---|---|
| 機能訓練 |
・40歳以上の者で
|
市町村保健センター等適切な施設に通所
|
・おおむね週2回,6ヵ月を1単位とする |
| 訪問指導 | ・40歳以上の者で寝たきりの状態またはこれに準ずる状態にあるもの |
初回訪問は原則として保健婦,必要に応じ,ホームヘルパー,民生委員等との連携をとりチームアプローチを行う。
|
・主治医との連携をはかり,その指導のもとに実施 ・医療においても6ヵ月を限度に月2回(初回4回),看護婦等を訪問させ保健指導や看護が行われるため,継続して指導が必要な者に対し,連携を充分に保つこと |
| 事業 | 項目 | 1985年度 | 1984年度 | 1983年度 | |
|---|---|---|---|---|---|
| 機能訓練 | 訓練実施施設数 | 1,745 | 1,203 | 776 | |
| 実施回数 | 87,838 | 76,814 | 56,996 | ||
| 被指導実人員 | 54,900 | 45,236 | 27,178 | ||
| 傷病事由 脳血管疾患の後遺症 | 19,186 | 15,016 | 11,415 | ||
| その他 | 35,714 | 30,220 | 15,763 | ||
| 被指導延人員 | 1,082,405 | 868,015 | 580,631 | ||
| 1回当たり被指導人員 | 12.3 | 11.3 | 10.2 | ||
| 従事者延人員 | 239,777 | 195,455 | 142,229 | ||
| 訪問指導 | 被訪問指導実人員 | 708,972 | 628,372 | 517,392 | |
| 傷病事由 | 脳血管疾患の後遺症 | 163,512 | 156,468 | 142,578 | |
| その他 | 545,460 | 471,904 | 374,814 | ||
| 被訪問指導延人員 | 1,609,710 | 1,430,806 | 1,148,235 | ||
| 訪問従事者延人員 | 910,598 | 763,765 | 557,998 | ||
資料:厚生省「老人保健事業報告」
<内部障害患者の医療とリハビリテーション>
いわゆる内部障害者のうち,心臓および呼吸機能障害,および腎臓機能障害は身体障害者福祉法の対象になっており,同法による「更生医療」や日常生活用具・補装具給付等を受けられる。これら以外の障害・疾患のうち,(表4-25)に示したように,難治で重症度が高い29種類の「難病」に対しては,予算処置により,医療保険上の自己負担分に対する公費補助がなされている。
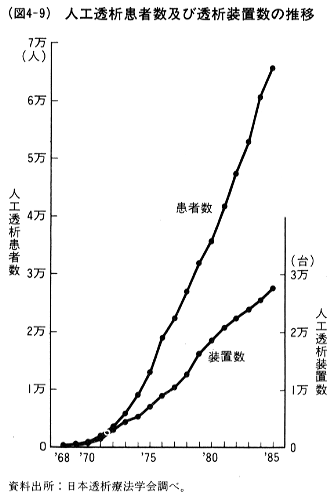
内部障害者の医療・リハビリテーションのうちわが国でもっとも進んでいるのは,腎不全患者への対策である。慢性腎不全患者に対する人工透析医療費の公費負担制度は1972年度から発足している。その結果,(図4-9)に示したように,人工透析を受ける患者数が急増し,1985年末には66,310人に達し,人口対比では世界一となっている。それに対して慢性腎不全患者に対するもう一つの治療法である腎移植は立ち遅れており,1985年末で累計3,929例である。これは,わが国では脳死が社会的に個体死として認められていないため,欧米諸国に比べて,死体腎の移植が少ないからである。
| 疾患名 | 実施年月 | ’85年度末現在交付数 | |
|---|---|---|---|
| 総数 | - | 124,421 | |
| 1 | ベーチェット病 | ’72年4月 | 9,072 |
| 2 | 多発性硬化症 | ’73年4月 | 2,029 |
| 3 | 重症筋無力症 | ’72年4月 | 5,138 |
| 4 | 全身性エリテマトーデス | ’72年4月 | 21,311 |
| 5 | スモン | ’72年4月 | 2,301 |
| 6 | 再生不良性貧血 | ’73年4月 | 5,319 |
| 7 | サルコイドーシス | ’74年10月 | 4,375 |
| 8 | 筋萎縮性側索硬化症 | ’74年10月 | 1,714 |
| 9 | 強皮症,皮膚筋炎及び多発性筋炎 | ’74年10月 | 8,572 |
| 10 | 特発性血小板減少性紫斑病 | ’74年10月 | 9,647 |
| 11 | 結節性動脈周囲炎 | ’75年10月 | 929 |
| 12 | 潰瘍性大腸炎 | ’75年10月 | 11,602 |
| 13 | 大動脈炎症候群 | ’75年10月 | 3,323 |
| 14 | ビュルガー病 | ’75年10月 | 5,895 |
| 15 | 天疱瘡 | ’75年10月 | 998 |
| 16 | 脊髄小脳変性症 | ’76年10月 | 4,838 |
| 17 | クローン病 | ’76年10月 | 2,831 |
| 18 | 難治性の肝炎のうち劇症肝炎 | ’76年10月 | 451 |
| 19 | 悪性関節リウマチ | ’77年10月 | 3,222 |
| 20 | パーキンソン病 | ’78年10月 | 13,981 |
| 21 | アミロイドーシス | ’79年10月 | 281 |
| 22 | 後縦靭帯骨化症 | ’80年12月 | 3,334 |
| 23 | ハンチントン舞踏病 | ’81年10月 | 247 |
| 24 | ウィリス動脈輪閉塞症 | ’82年10月 | 1,711 |
| 25 | ウェゲナー肉芽腫症 | ’84年1月 | 182 |
| 26 | 特発性拡張型(うっ血型)心筋症 | ’85年1月 | 1,047 |
| 27 | シャイ・ドレーガー症候群 | ’86年1月 | 71 |
| 28 | 表皮水疱症(接合部型及び栄養障害型) | ’87年1月 | - |
| 29 | 膿疱性乾癬 | ’88年1月予定 | - |
資料:厚生省保健医療局結核難病感染症課調べ。
<精神障害者のリハビリテーション>
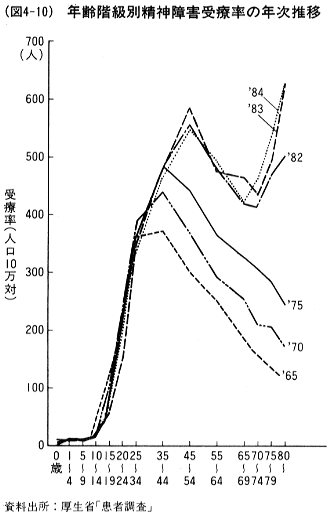
わが国では精神障害者の医療機関に対する受療率は近年急増している。全疾患の人口10万対受療率は1965年から1984年までの19年間で8.3パーセント増加したに過ぎないが,精神障害の受療率は207から315へと52.2パーセントも増加している。しかも,(図4-10)に示したように,年齢階級別精神障害の受療率を見ると,もっとも受療率の高い年齢層が年々高くなっており,若年層よりも老年層の受療率の増加が目だっている。
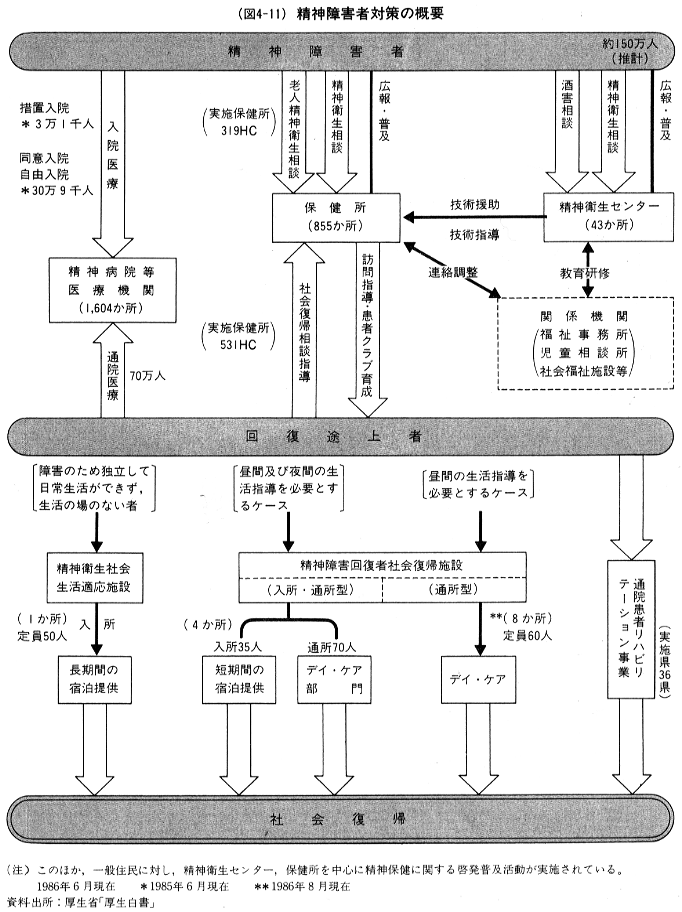
(図4-11)に示したように,わが国の精神障害者の医療・リハビリテーションは,入院による方法,通院による方法,デイケア(ナイトケアを含む)による方法等,多岐に渡って行われている。
ただし,精神病院以外のサービスは絶対的に不足しているのが現状である。例えば,精神科デイケアは約70の医療機関で認可されているだけであり,150か所といわれる無認可のデイケアへの通所者を含めても,訓練を受けている者はわずか4,000人にしかならない。
わが国の精神医療は伝統的に入院医療偏重であり,しかも,一部の精神病院での患者の人権無視は国際的批判を浴びていた。それに対して,1987年に成立した精神衛生改正法は,(1)精神衛生法の題名を精神保健法に改め,その目的や国,地方,国民の義務として精神的健康の保持をはかる,(2)精神障害者の人権の擁護とその適正な医療,保護の実施,(3)精神障害者の社会復帰の促進等を内容としている。本法により精神障害者の総合的リハビリテーションが進展することが期待されている。
3.将来展望一高齢化社会での「早期リハビリテーション」
「第1章 日本の現状 4 政治」で示したように,今後わが国の人口構成の高齢化は急速に進展する。これは第二次世界大戦後の急激な死亡率低下と出生率低下との必然的産物である。1987年現在,65歳以上の老年人口の総人口に対する比率は10.9パーセントであり,欧米諸国に比べるとまだ低い。しかし,この比率は今後急増し,2000年には16.3パーセントと欧米諸国の水準に達し,さらに2020年には23.6パーセントに達して,世界の最高齢国になることが確実視されている。
このような老年人口の増加に伴い,寝たきり老人や痴呆性老人の数が急増すると予想されている。
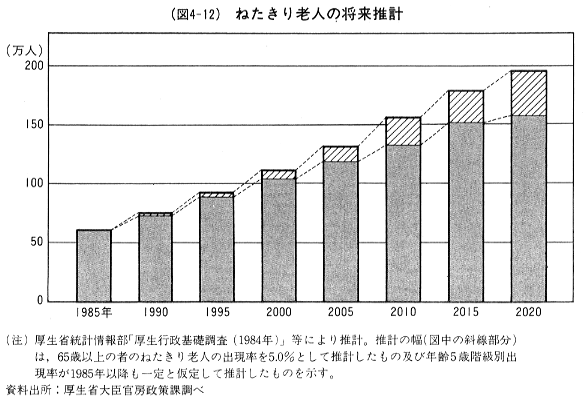
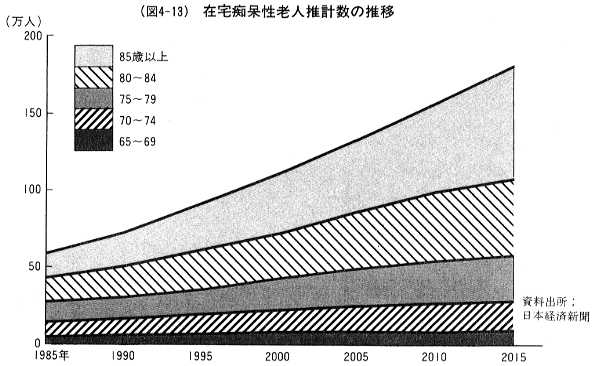
図4-12)に示したように,1985年に約60万人余の寝たきり老人は2000年には100万人を超え,2020年には160―190万人程度に達すると推計されている。また,(図4-13)に示したように,1985年には59.3万人の在宅の痴呆性老人は,2000年には112.1万人,2015年には184.8万人に達する見通しである。
このような超高齢化社会へどのように対応するかが日本の最大の政策課題になっており,リハビリテーションの分野もその例外ではない。
リハビリテーションの分野では,特に,寝たきりの発生予防の「早期リハビリテーション」を普及することが重要である。すでに述べたように,わが国では医学的リハビリテーションが主として温泉地にある専門病院で行われてきたという歴史的制約のために,国民の間でも行政レベルでもリハビリテーションは慢性期の医療という誤解が根強かった。それに対して,1987年6月に発表された厚生省「国民医療総合対策本部中間報告」では,21世紀へ向けて,特に脳卒中に対する「早期リハビリテーション」を重視することが表明されており,今後の展開が期待される。
〔参考文献〕
日本リハビリテーション医学会編『リハビリテーション白書(増補改訂版)』医歯薬出版,1982.
上田敏『リハビリテーションを考える』青木書店,1983.
大川嗣雄『障害者の医療と療育』光生館,1987.
二木立・上田敏『脳卒中の早期リハビリテーション』医学書院,1987.
『厚生の指標臨時増刊・国民衛生の動向昭和62年』
『総合リハビリテーション』各号医学書院
主題:
日本のリハビリテーション No.5
55頁~95頁
発行者:
財団法人 日本障害者リハビリテーション協会
編集:
財団法人 日本障害者リハビリテーション協会
発行年月:
1992年8月31日
文献に関する問い合わせ先:
財団法人 日本障害者リハビリテーション協会
〒162 東京都新宿区戸山1-22-1
電話 03-5273-0601
FAX 03-5273-1523
