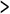特集/高次脳機能障害 社会福祉領域から見た高次脳機能障害
社会福祉領域から見た高次脳機能障害
菱山洋子*
田中千鶴子*2
土村啓子*3
江幡信子*3
高久洋子*4
青木康子*4
稗田潤*5
長谷川幸恵*6
水上邦子*7
はじめに
私たち病院のソーシャルワーカー(以下SW)は、病気や障害を持った人に対し、経済的、精神的、社会的な諾問題の解決のための相談に携わっている。その中で、福祉施策などの社会資源を使って生活の援助を行おうとする時、使える社会資源がほとんどなく生活の再構築の糸口すらつかめない処遇因難ケースの1つに、頭部外傷、クモ膜下出血、脳炎、低酸素脳症等による脳損傷が原因で、身体機能にはほとんど後遺症を残さず、見当識や記名力障害等、高次脳機能にのみ問題をきたしている一群の人たちがいる。彼らは発症当初の病院では治療が済んだ人として退院を迫られ、多くのリハビリテーション病院からは治療の対象ではないと断られるが、社会的には仕事はおろか日常生活にも支障をきたしている。
彼らは、現行の身体障害者福祉法の福祉制度の対象でもなく、まさに家族などの犠牲の上で生活を余儀なくされている。これらの問題は医療とそれ以上に福祉領域の問題として捉える必要があるという認識にたって、「都立病院MSW―PSW自主業務研究会」のグループの研究課題として取り組んできた。今同は東京都及び全国のMSWを対象に行った調査結果と事例を併せて紹介し問題と謀題を提示する。
1 「高次脳機能障害による生活障害実態調査」から見えるもの
調査対象がMSW―PSW協会員(組織率50~60%と推定)であり、しかも回収率が低いことから(15%)高次脳機能障害の発生数や内容の分析を述べるには無理があるが、600例の中からつかめた問題点を提示してみる。
調査対象は、何らかの原因で脳に損傷が生じ、その結果問題行動(見当識障害や記名力障害、自発性の欠如など)を残しているケースで(ただし寝たきりは除く)1994年の1年間にインテークした患者である。
患者の性別では79%が男性であり、発症時年齢は40歳以上が72%を占める。病名はクモ膜下出血、脳出血、脳梗塞、頭部外傷の順である(図1)。
図1 病名別発症年齢
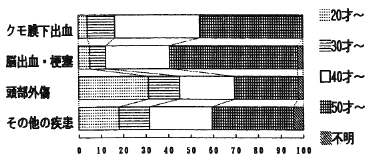
仕事への復帰状況は、発症前に仕事を持っていても、復帰できない人は84%で、復帰できた人は不完全復帰を含めても10%でしかない。現在の生活状況は半数が在宅で病院に通院しているが、昼間の居場所なりリハビリとして機能すると思われる作業所、デイケアに通所している人はごくわずかである。残りの約半数は入院、入所していたが、入院の35%が精神病院、14%が老人病院である。老人病院に入院していた43人のうち29人は50歳代であったが、40歳代や30歳代も4人いた(図2)。
図2 現在の生活場所
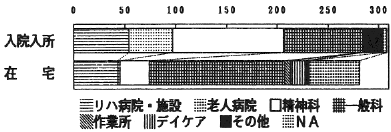
在宅の約半数は見当識障害、記名力障害、自発性の欠如の問題を持っている。さらに興奮徘徊、暴力が加わると精神病院の入院が多くなっている(図3)。
図3 問題行動(入院・在宅別)
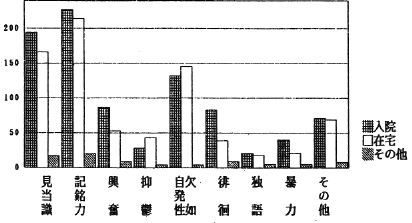
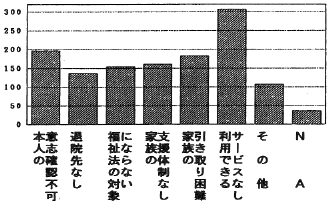
病後の収入では32%が障害年金を受け取っていたが、理解されにくい障害でもあるにもかかわらず年金が受けられているのは、SWの援助に負うところが多いと推察される。休業保障を受け取っている人は、28%であった。休業保障のうち一般病院入院患者は31%、リハビリ病院(施設)入院患者は40%であったが、老人病院患者では20%、精神病院入院患者では15%であった。生活保護受給者は13%である。発症後1年半で傷病手当から障害年金に移行することになることから、発症後短い人は一般病院やリハビリ病院に人院しているが、長くなると精神病院や老人病院に移っていくことの裏付けと考えられる。反面、在宅の人のうち休業保障を受け取っている人が30%あり、発症後1年半を待たずに在宅になっている人が少なくないことがうかがわれる。身体障害者手帳利用は半数が可能であったが取得していない埋由のうち「該当せず」が83%であり17%が「症状が固定していない」であった。障害の内容は肢体不自由が89%を占めている。なかには「入院費が払えないため重度障害者の医療費助成制度で救済するために診断してもらった」ケースもある。福祉制度の利用のために手帳の取得を促しているSWの努力がうかがわれる。しかしながら、手帳の有無に関係なく現状は利用できるサービスがないことが、ソーシャルワークの問題の一番にあがってきた(図4)。
図4 ワーカーの困ったこと
最後に今後の必要施策については「昼間の居場所」を上位ランクに上げており、次に「収入の保障」「生涯入所」となっている(表1)。
| 在宅(285人) | 入院(308人) | |
| 一位 | 昼間の居場所(145人) | 生涯入所施設(173人) |
| 二位 | ショートステイ(94人) | 昼間の居場所(112人) |
| 三位 | 所得保障(83人) | 所得保障(92人) |
入院中の患者にとっていちばん必要な施策が「生涯入所施設」であることは、入院中の病院もいつまでも入院継続できるわけはなく生涯入所できる施設を希望していることが推測される。
2 事例
1)福祉施設か精神病院か
①ケースの概要
患者:Aさん、57歳、コンピューター会社の営業 家族:妻(会社員)長女(26歳、会社員)長男(22歳、学生)
経過:喫茶店内のトイレで倒れる。クモ膜下出血で入院。クリッピング、L―Pシャン卜手術。一カ月後に動脈瘤で再手術。意識の回復は順調。3カ月後には気菅切開のカニューレ抜去、経口摂取開始。四肢マヒはないが失行・失認があり、歩行困難で車イスで過ごす。言語力は日常会話は可能と思えるが、どこまで理解しているかは不明。自分の名前・住所は、時に言える。意欲はなく、まわりのことに対しても無関心なことが多い。排泄は、2時間毎のトイレ誘導。しかし、失禁すると自分でオムツをはずし、便コネなどもする。また、他人の食物を勝手に取って食べてしまうこともあり、いくつかの規制をすると粗暴になったり、理由もなくわめいていることもある。病棟を出ると自分では戻れずやむをえず拘束することもあった。
②SWの関わり
入院当初、妻より経済的問題で相談開始となる。一番大きな問題は、「持ち家の返済ローンが妻の収入のみでは不可能になる」ことだった。生活費、医療費等含めどうしたらよいか困惑状態で来所する。それまでの返済金額は、妻の収入のほぼ全額を充てていたため大変であった。幸い、病気等で返済不可能時の補償保険に加入していたため、返済解消ができ併せて持ち家も手放さなくて済んだ。
その後転院問題で妻の奮闘が始まる。主治医より「脳外科での治療の必要性もないので転院をしてほしい」といわれるが、妻の職場から病院まで近いこともあり、なかなか進展しない。相談が最も難航したのは本人の徘徊、失認、粗暴性があることから、監視状態のため一般病院やリハビリ病院の入院は困難と思われ、精神科の人院も考えられることを妻に話す。しかし「精神科」に反応をおこし、父親の精神科入院は子供達の結婚に悪影響がある等と強力に拒否をする。かといって在宅は妻が働かなくては生活が成り立たないため無理である。9月に公立のリハビリセンタの申し込みをするも断られる。妻としては病院は短期で退院を迫られ、将来的にも在宅は困難とのことからなんとしても施設入所を希望する。そのために身体障者者手帳を希望し3級を取得する。妻より日頃から「精神的知的障害より肢体不自由の方がまだ良い」とこぼしていたのが印象的であった。それを裏付けるように施設入所にこだわっていた。1回目の判定は重度身体障害者更生援護施設も身体障害者療護施設も無埋で精神病院しかないとされる。しかし妻はあきらめずに、2度目の判定を希望し相談員、医師らに長時間懇願し療護施設入所を獲得する。病院スタッフ等は重度の肢体不自由の施設では本人の動きからいろいろと規制されてしまい、レベルも低下しないかを心配する。
約半年後、本人の状態は、職員の意欲やプログラムを綿密に作成しカンフアレンスも頻繁に行い、本人に合った対応の結果、大きなトラブルもなく、施設に適応しているとのことである。しかし他の施設や職員の対応いかんでは適応が難しかったかもしれないとの感想を、福祉課職員がもらしていた。このように高次脳機能障害の患者も適切な援助があれば訓練も可能なことを学ばされた。
2)リハビリ病院と一般病院の限界
①ケースの概要
患者:Bさん(33歳)自営業
家族:妻と4カ月の息子
経過:仕事中に交通事故。脳挫傷、肺挫傷。保存的加療。2週間程で意識レベルは改善しはじめる。失見当識障害、開口障害や発声障害があり発語困難。片麻痺。医療費は労災適応までに時間がかかる。
②一般病院のSWのかかわり
受傷後1カ月半に転院相談で相談室に来所。妻は熱心に本人と係わり、いろいろな試みもする。相談開始ごろに妻より本人の両親の非協力さの訴えがあり、感情のトラブルも生ずる。子どもが4ヶ月のため、一時は子どもを本人の両親にあずける話や妻の実家に親子で戻るなどの話しが出ているが、いずれも諸問題があってできず、子どもは保育園の入所を勧めて妻子の生活となる。妻のリハビリへの意欲は高く、一度はリハビリ病院を断られ(受診時に、医師を殴ったためリハビリにのらないし、機能レベルの向上も困難と言われる)落ち込む。その後いくつかの病院をあたるが入院困難となる。妻は是非C病院に入院させたいとの希望から再度C病院の医療相談員に入院依頼をし、諸問題の調整をしていただきなんとか入院となる。妻の喜びは言うまでもない。
③リハビリ病院のSWのかかわり
一般病院のSWからの入院相談で相談開始となる。受診時妻と面接し、夫の回復に対する期待が高いことがわかる(リハビリ病院に対する期待の高さ)。担当医は、リハビリのゴールはたてにくいが、家族の協力も得られることから入院適と判定する。経済的な問題等は一般病院のSWが既に対応しており、当面リハビリの進み具合を見ながら今後の方針をたてていくことにする。入院後、本人のリハビリ拒否や看護婦に対する暴力等が問題となり、担当者でケース検討をする。リハビリやADL指導の拒否があったのでは本来の入院目的が達成されないので退院すべきであるという意見が多数を占めた。しかし外泊時にはいろいろな動作ができ、子どものオムツを取り替えたリしていることから、本人の意欲を引き出すための職員の対応について、心理職の協力も得ながら細かくステップを踏んで様子を見ることになる。検討結果を妻に報告し、あわせて協力をお願いする。その結果、本人の行動に変化が見られ、リハビリ室に行くようになり、看護婦への暴力が減り排泄の指導が可能となった(オムツをはずし時間誘導)。このようにしてリハビリを始める体制を整えるのに2カ月はかかってしまった。
この間に妻と本人の家族との関係がさらに悪化していたようで、家族間の話し合いの結果「本人は実家で引取り、実家近くのリハビリ病院(他県)に転院」と決めてきた。本格的なリハビリに取り組める段階に来ていただけにスタッフの落胆は大きいものがあった。転院後の様子は、当院入院当初と同様リハビリ拒否と暴力が始まり、オムツ使用となったとのことである。人手と時間をかけてきめ細かい指導を続けることで、病状の改善が期待できるケースであっただけに残念な転帰であった。しかし、当院入院を継続したとしても長期入院はできず、転院もしくは施設入所を考えなければならなかった。人手と時間をかけて対応のできる病院がない現状が、患者・家族に重くのしかかっている。
3) 在宅生活を支えるには
①ケースの概要
患者:Dさん58歳、(主婦)
家族:夫60歳無職、次女22歳(パート勤務)
経過:クモ膜下出血で入院、クリッピング、LPシャント術施行の後、理学療法、作業療法を受けるも持病併発で10ヵ月後やっと独歩可能となる(身障4級取得)。軽度の歩行障害以外ほぼADLは自立するが、徘徊や辻褄の合わない会話で夫の顔もかろうじて分かる程度。場所や時間の概念もなく、また一時もじっとできず離棟しては戻れない。外泊時、夫の配慮で団地内の1階に転居したわが家を、表札を見せても認めず入ろうとしない、無理に入れようとすると大声を出す。「主婦意識」は残っており、食事の支度や風呂沸かしをしようと台所に立ったりガスをつけたりと忙しく、制止すると怒ったり無視する。退院許可が出ても1人にしておけず在宅療養の展望が見えない中、(夫は隔日人工透析、次女は勤務)夫は自宅でみたいとする(転院は可哀想、在宅での回復を期待)
②SWのかかわり
Dさんの在宅にあたって、最優先課題はまさに調査結果同様「昼の居場所」確保であった。夫の透析日や疲れた時の受け入れ先は既存の通所施設は該当せず、やむを得ず病院のOT、PTの協力の下、特例でデイケア的リハビリ外来で週何コマか受け入れることとした。それでも足りない日はヘルパー派遣を交渉するも、身障4級では派遣の対象外であること、一見ADLも自立し何が問題であるかの理解がされにくく難航、結局夫も身障1級であることで週半日のみ認められた。さらに足りない時間帯は有償介護人を頼み、病院送迎(夫や娘の不都合日)も4人ほどのボランティアをお願いした。(タクシー券を活用)
(在宅のその後)
家族:家と病院の区別が付かないまま、台所仕事と風呂沸かしが頻繁、娘の制止は無視。
ヘルパー:絶え間なく動き回る事への監視役だがすぐ飽きて対応に苦慮(寝たきりの方が楽との声)
ボランティア:なかなか「我が家」を認めず、タクシーが着いても降りなかったりで苦労。
リハ外来:スタッフが声かけしている間はいいが、作業も運動もすぐ飽きて帰りたがる。 SW:ヘルパーやボランティアから関わりの悩みや疑問の相談、そのフォロー(一緒に同行)
1年近く経過、大きな変化はないものの、我が家へ入ること、若干の作業への集中力のアップ、風呂沸かしの回数の減少など変化も生じる。しかし常時要監視状態であることには変わりなく、病院の例外的扱いにも限度があり、次への展望が課題となった。
その後近隣に身障手帳さえあれば障害の中身は問わないという、送迎付きの民間の作業所の存在を知り(多くは脳血管障害の高齢者)テスト参加をする。本人はすぐ溶け込み、箱折り作業の一部に精を出し始めた。すぐ帰りたがるようになっていた病院よりも、具体的な作業があり、仕事に行くといった方が本人を安定させるようでもあり、帰るという言葉も出なくなった。通所が軌道に乗った頃、無理がたたったのか夫が急死。しかし本人はそのことを認識できていない。特養ホームへの周囲の勧めも娘達は迷いつつ辞退。2年後の現在も本人は鼻歌まじりで作業所に通っている。
以上在宅において不可欠だったヘルパー(その後2回に)タクシー券、作業所等前例がないとされながら、早い時期に取れた身障手帳があったからこそ活用できた社会資源である。またあまり枠や規定がなかったため、今回有効な機能を果たした作業所の存在もほとんど現実にはまれであると言える。そして調査にもあったように多くは手帳の非所持者であり、ひたすら家族の負担の中で生活している現状である。
3 おわりに
SWは本人の状態や家庭環境、地域社会の状況を考慮しながら、医療や現行の社会福祉制度を運用できるよう援助している。しかし、高次脳機能障害の人たちが活用できる資源は非常に乏しく、多くは人脈を駆使しながら援助している。それでも不本意ながら、事例や調査結果からみるように、病院は行きどころのない人達の唯一の社会資源になっているともいえる。適切な福祉の受皿がないために、福祉的役割までも負わされている現状である。
現行の身体障害者福祉法には、日常生活にハンディがいくらあっても、あくまでも所定の障害がなければ対象にならない。平成7年7月に精神障害者保健福祉手帳制度が発足し、そのなかの「痴呆」や「器質性精神病」の枠に高次脳機能障害者が入るといわれている。しかし今回の制度で利用できるものは税金(所得税・住民税・貯金利子・自動車税・個人事業税)の控除はあるが、日常生活面での援助につながる具体的なサービスはなく、我々が期待している内容とは程遠いものである。高次脳機能障害者は、話はできても内容の理解ができない、火の始末ができない、目的地にいけない、指示されたことができないなどまさに「生活障害者」である。今後、高度医療のもとにますます増加するであろう「高次脳機能障害者」ヘの福祉制度の適用の拡大を望むところである。
*墨東病院
*2神経病院
*3中部総合精神保健福祉センター
*4大久保病院
*5大塚病院
*6松沢病院
*7都職員共済清瀬病院
(財)日本障害者リハビリテーション協会発行
「リハビリテーション研究」
1996年5月(第87号)20頁~24頁