平成17年度厚生労働科学研究費補助金障害保健福祉総合研究推進事業報告書
統合失調症および精神病性障害に対する認知行動療法:
マンチェスター・モデルに基づく精神病性障害に対する
認知行動療法マニュアル
5.2 患者の自尊感情を改善する
この一連の技法の目的は,自分に対する肯定的な考え方を般化させ,否定的自己スキーマに挑み,そのことで全般的な自尊感情の改善や肯定的な情動反応を引き出すことである。この手法は二つの段階によって成っている。一つめの段階では,自分自身についての肯定的な認知を引き出し,二つめの段階では,肯定的な情動反応を引き出す。あるいは,認知的な過程と情動的な反応は一緒に生じることから,この二つの段階を組み合わせて提示することもできる。この二つの段階の過程を以下に説明する。
5.2.1 段階1:認知的反応
- 自分自身についての10の肯定的な特性を挙げるように患者に言う(挙げる数はそれぞれの患者のレベルに応じて変化させることができる。求められた数まで挙げることができないという経験を患者がしないようにすることが重要である)。
- 特性について患者がリストを作ることができたら,次に,その各特性についてどれくらい実際にそうだと信じているかを0~100のスケールで答えてもらう(0は全くそう信じていない,100は完全にそう信じている)。
- それぞれの特性の証拠となる具体例を挙げてもらう。答えやすくするために,最近起こったとか,“先週”と時間を指定してもよい。治療者自身が知っている患者についての例を用いてもよい。できるだけたくさん挙げて記入する。
- 各特性の例のリストをもう一度読み上げてもらうことを通じて,各出来事を言語化し,イメージしてもらう。そして,その特性をどれくらい信じているかを再度評価してもらう(多くの場合,信じる程度は増加するので,患者に対しては彼らがどの証拠に注意を向けたかによって信じる程度が変化することを強調しなければならない)。
- 患者には,次の1週間,自分の行動をモニタリングし,各自の特性をたしかに自分が持っていることについての証拠を記録することが宿題として出される。この宿題の目的は,肯定的な属性を般化することと経験的に学習することである。
- 次の回では,例に対してのフィードバックを行い,またさらに例が引き出されるようにする。そして,その特性をどれくらい信じているかを再度評価してもらい,信じる程度の変化にさらに注目させる。
- 特定の行動や証拠を引き出し,注目することが自分自身や特性についての信念に影響を及ぼすことや,そのことが自分自身についての全般的な見解にいかに影響するかということについてじっくりと考えてもらう。全ての肯定的な属性や自分自身についてより肯定的に考えられるようになる過程を強化する。
- 上記手順を繰り返すことを続ける。彼ら自身についての信念が注意をどこに焦点付けするかによって変化するということと,自尊感情は信念に大きく影響を受け,それゆえ,変化させることができるのだということを継続的に強調する。
これらの手順を実施した例を以下に示す。
Daveは症状に対処することを上手に学ぶことができ,おかげで症状は激減し,彼の機能レベルは非常に改善された。
Daveは,自分にあるかもしれない多くの彼の特性を挙げることができた。それらは,「役に立つ(信じる程度は100中60)」,「友好的(信じる程度は50)」,「良い父親(信じる程度は30)」であった。彼は次に特にこれらの特性の証拠となる具体的なことがらを挙げるように言われた。「役に立つ」については,数ヶ月前に友人にお金を貸したことや,先週他人のためにドアを開けてあげたこと,今週は父親の庭仕事を手伝ったことなどを挙げた。そして「役に立つ」についての信じる程度の再評価は90であった。
「友好的」については,彼には10年から20年来の多くの友人がいて,彼らが継続的に彼に連絡を取ってくれていて,一緒にすごすのを楽しんでくれていることや,パブやバスで他の人たちと快適に話しをすることができるということを証拠として挙げた。彼は両親の友人ともうまくやれていた。また彼は,治療者ともうまくやれていて,会話を楽しめていると考えており,いろいろな違った背景をもつさまざまなタイプの人々と問題なく気軽に話すことができるとも考えていた。「友好的」についての信じる程度の再評価は100であった。
「良い父親」については,毎週ごとに彼は息子や娘と外出するのを楽しんでいること(彼は子ども達の親権を持つ彼らの母親とは離婚していた)を証拠として挙げた。彼は子ども達と会えない際には動揺したことや,また彼らのためにプレゼントを買うことが好きなことも挙げた。単に都合がよいことをするよりも子ども達にとって良いことをすることが彼には幸せであり喜びであった。「良い父親」についての信じる程度の再評価は60であった。しかしその時点で,彼はいくつかのネガティブな評価があることを語った。それは,子ども達と一緒に住んでいないため良い父親にはなれないと感じているというものであった。彼は子ども達の母親とうまくやっていくことができなかった。短い期間子ども達と会うだけの父親が子ども達とうまくやることは簡単なことであり,子ども達を甘やかしがちであるということも彼は語った。彼の考えでは彼の育児は責任のある親業ではないというものであった。この時点で,このようなネガティブな考えがいかに維持されるかというモデルを振り返るのが役に立った(図6参照)。ネガティブスキーマに一致しているこれらの考えについて議論し,彼の言い分が過度の一般化であることや,ネガティブな発想が最大化され肯定的なものが最小化される過程について示唆していた。さらに,これらの考えや信念は彼の気分を抑うつ的なものにし,彼自身に対するネガティブな信念を維持するが実際は状況を正確に反映していないことについても説明する。自分は悪い父親だと考えることに挑むために,さまざまな課題が実施された。例えば,“悪い父親”という用語を明確に定義してもらい,その定義と彼の実際の行動を客観的に比較してもらった。また,似た状況にいる他の人々と自分の行動も比較してもらった。最後に,彼には現実的で客観的に彼の能力と状況について査定してもらった。これらの課題を実施している際には,自己評価のネガティブなバイアスの可能性について強調し,将来的にこのことに対処する方略についても説明した。
5.2.2 段階2:情動的反応
また,患者は挙げた特性が重要である理由について追究するように求められ,これらの持つ潜在的な利点についても探るように言われた。各自にとって選ばれた特性がたしかに意義があり重要であるように,誘導による発見やイメージを用いて確認した.次に,患者はこの特性を示す実際的な例を挙げるように求められた。特に,その特性に関連した特定の行動や,それが実行された文脈を描写することが強調された。特性が体現されている時の情動的な経験に注意が向けられ,その経験に関連した肯定的な感情が生み出された。患者は,肯定的な特性を提示してやりとりをした際に相手の人がどのような肯定的な情動反応を経験するかをイメージするように求められた。彼らは,他の人々の経験を明確にイメージするように求められ,彼らがどう感じるかを描写するように言われた。そして,その経験をまねてみるように求められた。次に,他者の肯定的な感情を想起した際に自分自身がどのように感じたかを説明するように求められた。
例えば,患者が友人を助けるという寛大さが提示された際には,その友人が助けられた際にどのように感じたかを誘導イメージによってイメージするよう求められた。そしてこの肯定的な感情を強め,維持するように言われた。次に,同様の手順を経て,手助けされることによって友人が肯定的な感情を持ったことに気づいた際,彼ら自身がどう感じたかを想像し描写することを求められた。そして,もう一度その感情を強め維持するように言われた。全ての肯定的な特性やシナリオで同様の手順を実行するべきである。
ネガティブな評価を低減する手法は,極端なネガティブな信念の証拠を検討し評価するために社会的比較を用いるという方向で行われるだろう。患者は極端にネガティブな‘典型’の全ての特徴を描写するように求められ,その典型の証拠と反証を比較する。例えば,自分のことを悪い母親だと考える人には,典型的な‘悪い母親’の否定的な特徴を全て定義してもらい,次にその典型の望ましい部分と望ましくない部分について,自分自身との比較をしてもらう。もともとの自分に対する解釈は,過度にネガティブバイアスがかかっている可能性が常にあることから,比較によって解釈を論駁してもらう。
6. 再発予防
6.1 早期再発サインの特定
警告なく再発が起こることはほとんどない。数日,たいていの場合は数週間,事例によっては数ヶ月の前駆症状が前もって存在している。不眠症,易刺激性,気分の変動,間実的思考が一般的な前駆サインや症状のきっかけとされている。患者は前回のエピソードや再発に先立った前駆サインや症状を思い出すよう求められる。それぞれは1枚ずつのカードに記述され,症状が起こった時間的経過の順に並べられる。このような方法で患者の前駆症状の特徴,すなわち患者の症状や経過を特徴づける個々のサインや症状の時系列を特定化することができる。特定化を行った患者は,実際の再発の前駆症状と再発サインではない気分の変動とを弁別できるようになる必要がある。これは弁別訓練の過程を通して行われる。その際,患者は実際の前駆症状と偽警告の区別を学習するという目標を持って,気分の変動や体験を数週間に渡ってモニターする。
次の段階は前駆症状が起こった場合に,その症状を処理するためのゲームプランを明確な形で表すことである。コーピング方略を計画してリハーサルし,他者からの援助を引き出したり,薬物増量や変更といった精神科サービスを求めることができる。前駆症状の経過を理解することで,個々の前駆相ごとに異なった対処を特定することができる。治療アプローチの一部として重要なのは将来に向けた計画をすることである。起こりうる潜在的なストレスイベント,症状や再発が始まりそうなときにいかに気づくかが特に重要である。
7. 臨床における問題と困難
7.1 思考障害に挑むにあたっての典型的問題と克服戦略
思考障害はまとまらない会話に代表され,患者が伝えたい意味を理解するのを困難にさせる。しかしながら,経験と訓練によって,患者の会話の中にいくつかの内的な論理を理解することが可能なことがある。患者に意味を説明するように求め,治療者が理解した内容を示し返し,筋の通った形で言い換えることによって論理性を見出すことができる。落ちついた態度でこのような整理された段階を経ることで,患者が議論の感情的内容に圧倒されることを防ぐことができる。このような圧倒は,議論のテーマが感情的に負荷の高いものであった場合に起こりうる。
7.2 妄想に挑むにあたっての典型的問題と克服戦略
薬物治療を受けていても,あまりにも深刻で手に負えない妄想であるために,妄想が真実であるかどうかを探られるのに耐えられない患者が中には存在する。例えば,迫害されているという考えは真実だと確信している患者にとって,それとは逆に提案されることは敵意を引き起こすだけである。継続したやり取りはCBTpを成功させる上での鍵となるので,取り組める共通の課題を見つけることが必要である。妄想的思考は相当な苦痛を引き起こすので,セラピーの目標は妄想そのものに挑むことではなく,苦痛を低減させることであると提案するのは可能である。たいていの患者は混乱しながらもこの提案を受け入れる。
このような事例において,妄想に対する直接的な挑戦や,ともに支配されるような行動は避けるべきである。患者が体験したことの本人にとっての正当性は常に受け入れられなければならない。例えば,隣人は自分に対して陰謀を企てようとしている政府の人間であり,水道に毒を混ぜていると確信している女性患者を例に挙げる。そのような考えは明らかに患者にとって相当の苦痛を引き起こす。もしこのような女性患者であった場合,治療者が彼女の体験したことは幻嗅あるいは幻味,または迫害妄想であると示唆したら,相当の動揺を示すであろう。精神病的体験の結果として感じた極度の苦痛を問題として取り上げ,そのような苦痛を減らすための協働作業に参加してもらうことが適切な戦略である。このようなアプローチの方がセラピーへの参加が危うくなることは少ないだろう。さらに,苦痛に伴う高い過覚醒は実際に症状を維持させていることがある。苦痛を減らすことは体験の強さもまた減らし,治療者と患者がより直接的に妄想について話し合うことが可能となる。
患者がとても混乱し,興奮した場合,セッションを中断して次の機会を設けることを念頭に置くことが最適である。時に患者は,幻聴から治療者に話さないように,あるいは特定の振る舞いをするよう指示を受けているだろう。このような現象は不適切な振る舞いや会話のねじれ,声に聞き耳を立てているような行動によって推察される。幻聴については直接的に話題にすることが可能であるが,時として声に従わないと恐ろしい結果に至ると患者が脅されていることに治療者は気が付くべきである。支離滅裂なやり取りは思考障害の徴候である可能性もあるが,命令幻聴とは区別する必要があろう。
7.3 難治の精神症状
残念なことに,治療者が最善を尽くし,最適な薬物療法を施したとしても症状がほとんど改善されない事例が存在する。そのような難治例に対しては多くの選択肢が利用可能である。第一に,患者の生活の質を最大限にするための適切なサポートサービスが設けられているかを確認する必要がある。そこでは特に薬物療法や,過剰なストレスを避けるための周辺環境の見直しを定期的に行うべきである。次に,わずかでも良いので簡単な認知行動療法戦略を続けることは常に価値がある。そのような関わりは,長い期間たって効果が現れ始める可能性があるからである。
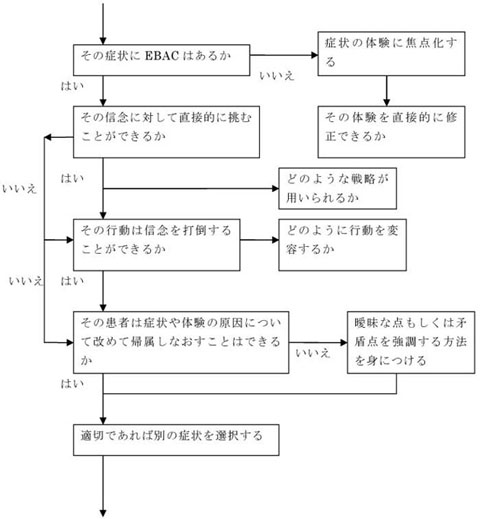
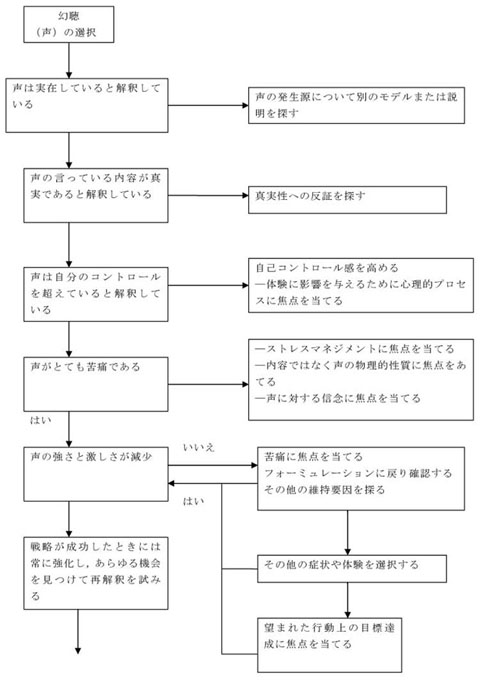
精神症状を治療するためのいくつかの提案を図8および図9に示す。
図8 症状の減少を試みる手続き
|
図9 幻聴を減少させる手続き
|
7.4 生活ストレス
将来どのような問題がストレスとなるかについて,可能な限り予想することは役に立つ。生活ストレスや困難な対人関係は,共に再発の前兆として知られている。問題解決の枠組みを用いることで,そのような困難やストレスに対処する方法を引き出すことができる。そして,一旦戦略が決定されれば,それらを構成要素に分解し,徹底的に繰り返すことが可能となる。コーピングの保持は時間の経過と共に衰え,状況によって変化するので,コーピング方略がうまくいくためには,学習の繰り返しは重要である。
7.5 自殺と自傷のリスク
統合失調症に苦しむ患者における自殺のリスクは重大である。統合失調症をもつ患者のリスクファクターとして以下のものがあげられる。すなわち,若年,男性,多くの悪化を繰り返す慢性的経過,重篤な症候群と機能障害,抑うつを伴う絶望感,精神疾患のさらなる悪化に対する恐れ,治療への過剰な依存もしくは治療への不信感である。2つのルートが絶望感を媒介して自殺のリスクと関連していることが研究で明らかにされている。つまり,1)社会的孤立の程度が高いこと。それには罹患期間,陽性症状の多さ,高齢,失業が関連している。2)自己に対する否定的な見方,親類からの頻回の批判,陰性症状の多さ。それらには男性,未婚,失業が有意に関連していた。
統合失調症に苦しむ人を治療しているときは,自殺企図の高い可能性について注意することが重要である。不運なことに,統合失調症をもつ患者はしばしば衝動的に自殺を試みて,高所からの飛び降りや焼身自殺,小火器といった致命的な手法を用いる。自殺念慮の存在についてアセスメントする必要があり,具体的な計画をしているか,あるいはすでに実行しているのかを患者に質問するべきである。さらに,リスクを高める可能性のある因子に対しての注意が求められる。つまり,自尊心の低下,特に疾病や回復の認識に関連した絶望感や失望感の高まり,混乱した家庭や対人関係,なんらかの社会的状況の変化もしくは支援となる対人関係の喪失(例えば,精神科スタッフの異動や休暇といった変化)がリスクを高める。その上,ライフイベントや喪失体験,恥の体験は絶望感を高める。
自殺のリスクを高める因子には,精神病特有のものもある。たとえば命令幻聴の体験などである。著者が担当した男性患者で,異常的な身体感覚を自分の体の中にイギリスの女王が入り込んだと解釈した患者がいた。忠誠心の高い人間として女王に身体をあけ渡すため,自分が体を空にしなければならないと考えた。そしてそのためにナイフで手首を切って自殺を試みた。この事例は死にたいという意思から行った自殺企図というより,王室に対する社会的儀礼の意識によって動機づけられたものであった。幸運にも自殺企図は失敗した。
多くの治療者は,重篤な精神疾患という厳しい現実から来る重荷を覆い隠す防衛的側面を精神病性症状が有していると仮定している。病識が高まり,症状群が改善することで,患者はますますこの重荷にさらされる。そのため,潜在的に自殺に逃避する恐れが高まる可能性がある。治療者はこれらのリスクファクターに注意を向け,患者をよく知り,問題が予想される環境や気分の変動をモニターする必要がある。予想される変化に注意し,他の精神衛生の従事者と適切なコミュニケーション関係を構築し,気兼ねせずに気分の落ち込みや絶望感について話し合うことが出来るような計画をたてることは重要である。急性の自殺のリスクを評価することは平板化したまたは不適切な感情をもつ患者においては困難である。そのため,治療者は抑うつ患者における自殺の手がかりを探すかもしれないが,統合失調症患者においては見える手がかりとはならない可能性がある。リスクが高いと判断された際は,救急精神科サービスの援助を求めるべきである。
7.6 重複診断:アルコールおよび物質使用の併発
統合失調症患者において物質使用障害の併発は増加の一途を辿っている問題である。重複診断を受けた患者は,広範囲の結果において,統合失調症のみの診断を受けた患者に比べて難治化傾向にある。つまり,重複診断を受けた患者は,症状がより持続し,頻回で早期の再発に苦しみ,再入院する傾向にある。さらに,救急サービスの世話になることが多く,高い攻撃性や暴力を示し,自殺や自傷の危険性も高い。精神保健分野のスタッフは,しばしばこのような患者の複雑なニーズに対処することができないと感じる。そして,忠告に反してドラッグやアルコールを使用する精神病患者に対して非共感的に接してしまうことが多い。
非精神病患者における物質使用の行動変容を動機づけるために,動機づけ面接が効果的に用いられている。動機づけ面接は特定の介入というより,ある種の‘スタイル’であると称されている。そして,精神病の告知を同時に行いながら,物質もしくはアルコールの使用行動を変容する動機づけを高めるため,CBTアプローチに組み入れることができる。アルコールあるいは物質使用と精神病症状の相互作用は重篤であるといわれている。そのため,精神病症状に対して,このような重複したアプローチが必要とされるのである。患者の多くはアルコールもしくは物質使用を問題とは捉えておらず,否定的な影響より,自己治療,仲間との一体感や楽しみなどの利益をもたらすものだと考えている。初期セッションの目標は患者から変化や動機づけに関わる言葉を引き出すことにある。治療者はそのような言葉を引き出すため,傾聴,受容,選択的強化といった動機づけ面接の技術を用いる。いったん患者が物質やアルコールの使用を問題だと認め,変化の意思を示したら,はじめて物質やアルコール使用を止めるという目標に向かって治療を進行させることができる。
8. 実施上の問題点
8.1 セラピーの実施場所
事例の中には,患者が入院治療を受けているかどうかといったその他の治療要因によってセラピーの場所が決まる場合もあるだろう。患者の拠点が地域にある場合,CBTを実施する場所には,病院,その他の保健施設,あるいは患者の自宅といった選択肢が存在する。臨床実践は国や保健サービスによって異なる。イギリスでは,在宅治療が主流となっており,著者の場合は患者自身に実施場所を選択してもらっている。したがって,病院の外来や地域の精神保健センター,あるいは自宅で行うことになる。患者に選んでもらうことで治療遵守が良くなる傾向がある。保健施設でセッションを行う場合の大きな利点として,患者のニーズに沿って複数の約束を組み合わせることができる点があげられる。例えば,CBTと薬物治療の予約を同時に行うことが可能である。このような複合的なアプローチは治療のアドヒアランスを高めるかもしれない。
同時に自宅訪問にも多くの利点がある。自宅治療では,普段の生活環境における患者を観察することができ,対処スキルを,それを使うことになる環境の中で身につけることが出来る。さらに,自宅訪問では,家族との協力を強めることが可能となる。守秘義務や同意を得る必要はあるが,家族が治療アプローチについての情報を得ることで,CBTを円滑に進めることが可能となる。例えば,家族はコーピング方略を用いるよう促し,行動実験や現実検証を通して病的体験を合理化するのを援助してくれる。そして,外出の際には,患者に同伴して段階的な練習プログラムの実行に協力してくれる。
自宅訪問には多くの利点がある一方,最善の結果を促進するために対処すべき様々な困難も存在している。セラピーが他の住人や騒音によって妨げられるもしれない。テレビを消したり,すくなくとも音量を下げるよう頼むことが,セラピーを開始する上で必要になることが多い。家庭内において静かでプライバシーが保たれた環境を設定することを目指すべきである。
自宅訪問を始める時に,治療者は自分自身の安全という問題に注意しなければならない。患者自身,家族やその他の住人,あるいは患者の居住地域の隣人もリスクとなり得る。もし,患者が薬物常習者であり,売人やギャングと連絡を取っていたり,薬物の売買が活発な地域に住んでいる場合は,特にリスクが高いのが現実である。治療者自身が事前に常識的な対応策をとることも出来るが,理想的には職場の部署において安全指針や手続きマニュアルが準備されているできである。安全指針に中には,患者や事情を良く知っている人物の意見も含めたリスクアセスメントや,危険を察知した際の緊急手続きが包括されているべきである。特にリスクが高い場合や未知の場合は,別の治療者と共に在宅セッションを行うことが推奨される。
8.2 ホームワーク
ホームワーク設定は従来よりCBTの基本的な手順である.しかしながら,ホームワークの指示や実施に伴った問題が頻繁に起こる(Helbig & Felm, 2004)。同様に,統合失調症に苦しむ患者は,定期的な記録やその他の治療活動を含むホームワークを実行するのが苦手なことが多い。患者の中には宿題を完成するのが得意な者もいるが,ホームワークに対するコンプライアンスを前提とした治療を行うべきではない。
8.3 多機関の精神保健サービスにおけるCBT
統合失調症のような重篤な精神疾患に苦しむ患者のほとんどは,精神保健サービスによって提供される広範囲の援助を利用している。そして精神科ケアは,異なった機関によって運営される多面的なプログラムによって構成されるべきだと一般的には考えられている。不活発な状態で放置することは,統合失調症に悪影響を与えるという明確なエビデンスが存在している(Wing & Brown, 1970)。包括的なサービスに含まれるのは,必要に応じた入院が出来ること,地域における濃密な危機介入,デイホスピタル施設,職業および作業療法的活動,医療の見直し,地域精神保健チームによるアウトリーチを用いた見守り体制である。これは何らかのケースマネジメントモデルを通じて調整される。サービスでは権利擁護や危機介入が提供される。CBTは精神保健サービスによる包括的対応の一部として行われるべきである。CBT治療者は中心的なワーカーあるいは権利擁護者といった役割を引き受けるか,あるいは精神保健サービスをもう一度利用できるようつなぐ任務を担うのが良いかもしれない。
多機関によるサービスの中にCBTの治療を統合する際に,多くの実施上や専門的な問題が生じることがある。CBTの治療モデルは,別の分野やスタッフが提案するモデルと矛盾する可能性があり,CBTの実行が難しくなることがある。不運にもこのような問題は,多機関による関わりにおける現実を反映しているため,そうした問題点をとりあげて対応する必要がある。心理療法を精神保健サービスに取り入れる際の問題点と解決方法についてはBarrowclough and Tarrier(1992)によって包括されている。そのうちのいくつかを紹介する。
- 基盤をしっかり準備する。エビデンスに基づく治療を行うための管理上のサポートを引き出す。そして,新しい治療アプローチが最も受け入れてくれやすい組織の中にいる人員,全体意見をまとめる役目の人などを特定することが役に立つ。
- スタッフに対するトレーニング,そして関心を示すその他の専門家に対する継続的なスーパービジョンを提供する。
- 新しい治療を実施し,スタッフがトレーニングやスーパービジョンを受けるために充分な時間を管理職に確保してもらうようにする。
- 新しい治療法を確立するために,サービス利用や患者からの支持を引き出す。以前に治療を受けたことがあり,それに満足したことのある患者から意見を聞き,公表する。
- 組織との良好な関係を維持する。
- 特別なCBTサービス部門の設立の可能性を考える。
このような組織マネジメントの手法を行うことによって,CBTが確立され,それを必要とする患者に対してCBTが確実に提供される可能性を高めるのだ。
謝辞
本マニュアルは,財団法人日本障害者リハビリテーション協会の研究費補助金を受けて作成された。マニュアルの内容は,精神保健研究所司法精神医学研究部 菊池安希子のコメントを参考に,日本での使用を目的に作成された。
